反复腹痛原因不明?罪魁祸首竟然是它!
2018-06-07 吕瑛 彭春艳 张松 医学界消化肝病频道
自1995年AIP的概念被首次提出以来,我们对AIP的认识不断提高,具有典型影像学特征、血清或组织IgG4明显升高的病例相信已经难不倒大家了,但是,对于影像学怀疑AIP但IgG4阴性的病例,临床思维该如何建立?相信下面这个案例的分享会给大家带来启发。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言




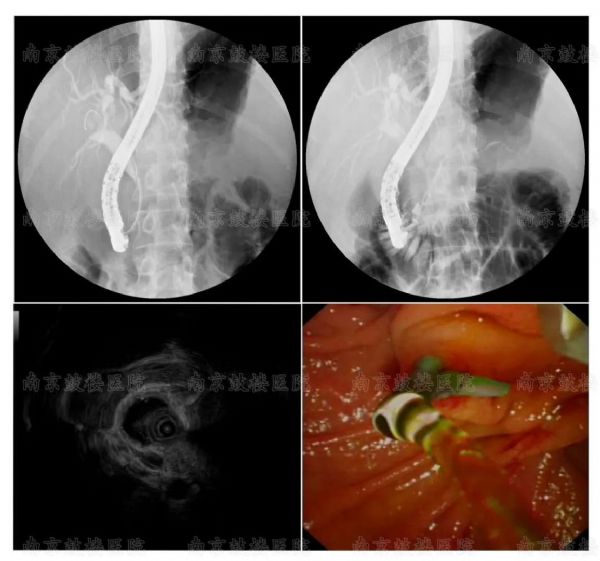
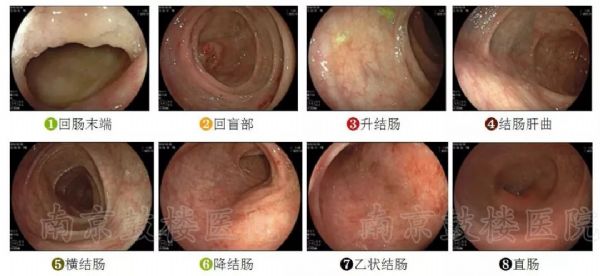

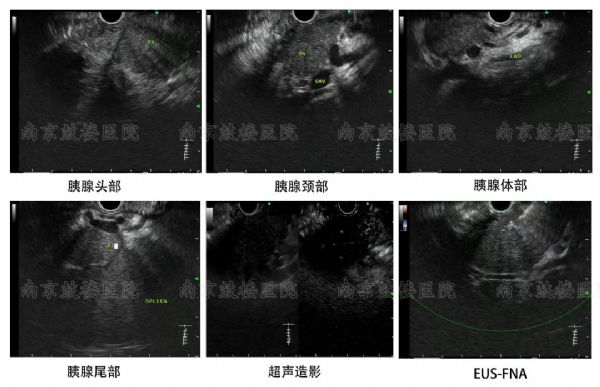

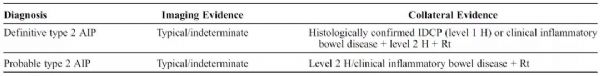







#腹痛#
26
学习了!涨知识.
76
学习学习学习
70
学习学习学习
71
好文献学习了
72
学习了.谢谢
59
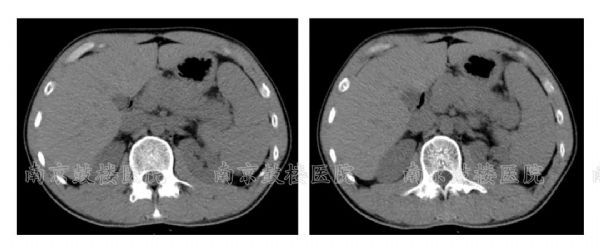
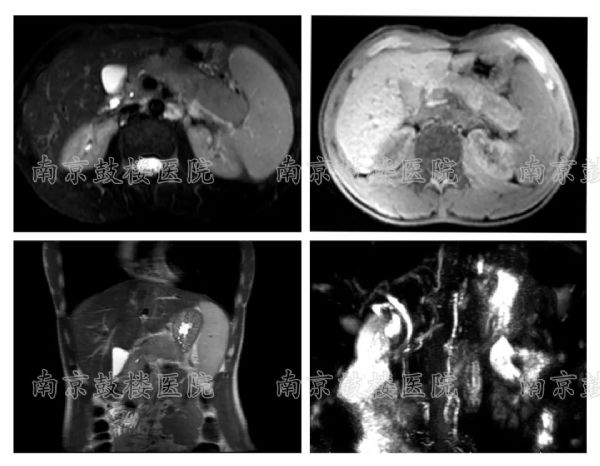
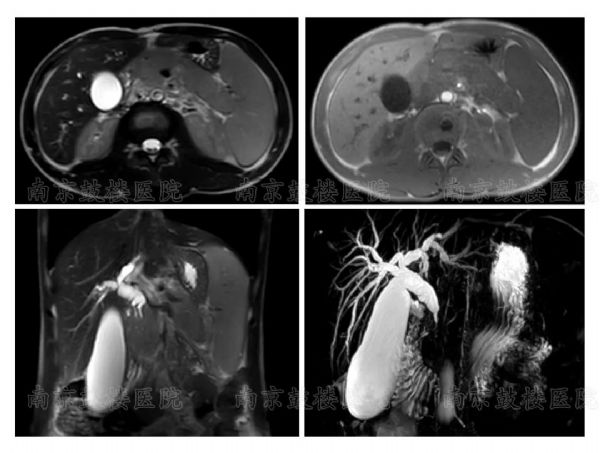
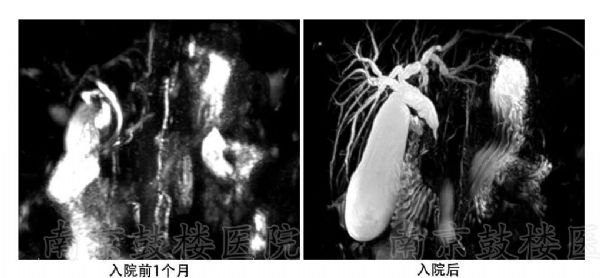
AIP是一种以梗阻性黄疸.腹部不适等为主要临床表现的特殊类型的胰腺炎.该病由自身免疫介导.以胰腺淋巴细胞及浆细胞浸润并发生纤维化.影像学表现胰腺肿大和胰管不规则狭窄.血清IgG4水平升高.类固醇激素疗效显著为特征.AIP按组织学表现分为1型和2型.1型又称为淋巴浆细胞硬化性胰腺炎(lymphoplasmacyticsclerosingpancreatitis,LPSP).2型又称为特发性导管中心性慢性胰腺炎(idiopathicductcentricpancreatitis,IDCP).
27