新冠肺炎重症患者预后判断,血常规的这个参数太重要了!
2020-03-27 检验医学网 检验医学网
血液细胞相关参数的变化是新型冠状病毒感染肺炎(COVID-19)患者的重要临床表现之一。为了探究血液细胞参数在重症新冠肺炎患者预后判断中的价值。
血液细胞相关参数的变化是新型冠状病毒感染肺炎(COVID-19)患者的重要临床表现之一。为了探究血液细胞参数在重症新冠肺炎患者预后判断中的价值,我们回顾性地分析了24例患者处于重症期时采集的60例血常规样本检测结果。
以患者后续是否发展为危重症为标准,将样本分为重症预后不良(即会发展至危重症)和重症预后良好(即不发展至危重症)两组,其中重症预后不良的样本15例,重症预后良好的样本45例,对两组样本在Mindray BC-6900血液细胞分析仪上的检测结果进行统计分析。
研究结果显示,与重症预后良好的样本相比,预后不良的样本淋巴细胞绝对值(LYM#)和血红蛋白浓度HGB更低,而红细胞体积分布宽度RDW-SD明显更高。RDW-SD预测重症患者预后的AUC为0.91,灵敏度和特异度分别为80%和82.2%。将LYM#与RDW-SD进行线性拟合后生成的新参数LYM#&RDW-SD预测重症患者预后的AUC为0.95,灵敏度和特异度分别为93.3%和84.4%。这表明LYM#&RDW-SD参数可作为新冠肺炎重症患者的预后判断参考指标。
1、预后不良和预后良好的重症患者血细胞分析结果差异
表格1 血液细胞分析仪检测结果差异

血液细胞分析仪检测结果如表格1所示,其中有统计学意义的参数有HGB、MCV、RDW-CV、RDW-SD及MPV。
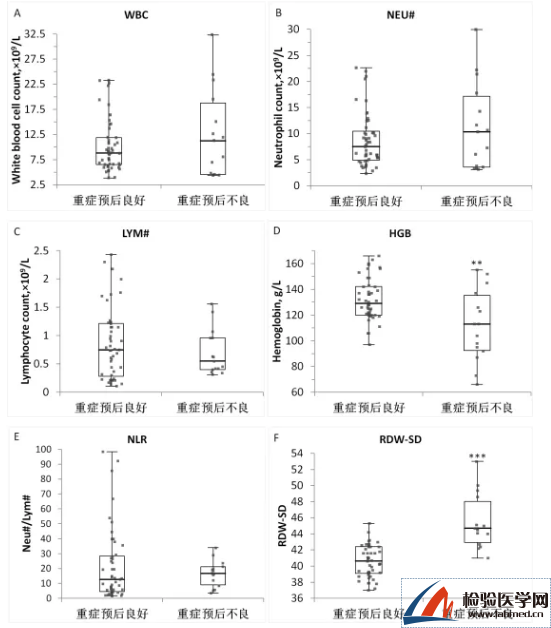
图1 血液细胞分析仪主要参数检测结果比较**p<0.01, ***p<0.001
结果显示,与重症预后良好的患者相比,预后不良的患者血红蛋白浓度HGB明显降低(图D),RDW-SD明显升高(图F),而白细胞WBC、中性粒细胞绝对值NEU#、淋巴细胞绝对值LYM#和中性粒/淋巴细胞比值NLR无明显差别(图A-C、E)。
2、血液细胞分析仪参数预测重症患者预后
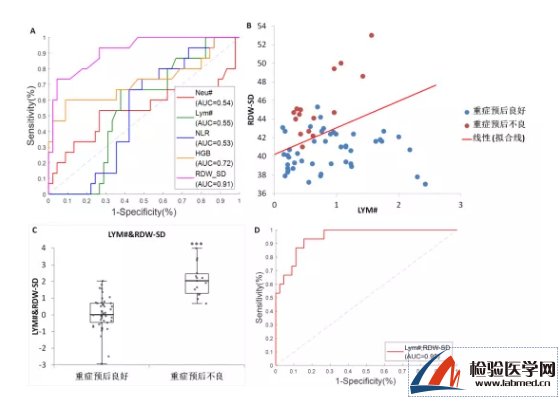
图2 血液细胞分析仪检测结果预测重症患者预后***p<0.001
结果显示,RDW-SD是预测重症患者预后的最佳单参数,其AUC为0.91,当取Cut-off值为42.65时,预测的灵敏度和特异度分别为80%和82.2%(图2A)。LYM#与RDW-SD的二维散点图结果显示,预后良好和预后不好的重症患者可以使用线性拟合线很好地区分开(图2B)。
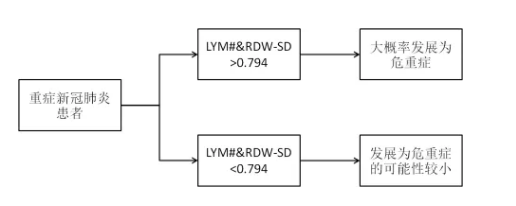
因此我们对LYM#和RDW-SD两参数进行线性拟合,生成的新参数LYM#&RDW-SD在预后不良的重症患者中明显更高(图2C),其预测重症患者预后的AUC为0.95,当取Cut-off值为0.794时,预测的灵敏度和特异度分别为93.3%和84.4%(Fig 2D)。这表示当按图中所示的公式计算得到的整合参数LYM#&RDW-SD值大于等于0.794时,该重症患者有很大可能将会发展至危重症。
3、小结
《新症冠状病毒肺炎诊疗方案(试行第七版)》中明确提到,外周血淋巴细胞进行性下降是重症、危重症患者的临床预警指标。另外,近年的研究发现,RDW可反映机体的炎性反应、氧化应激、动脉供血不足的程度,感染性休克患者RDW越高,则患者病死率也越高,这提示RDW可用于危重症感染性疾病患者死亡风险评估的预后判断,与本研究结果吻合。
感染性疾病患者RDW升高的原因有以下几点:
1.当患者感染症状明显加重前,机体的氧化应激水平会明显上升,氧自由基释放增加,进而诱发红细胞脂质的过氧化损伤,从而导致红细胞形态大小发生改变,RDW明显升高[1];
2.预后不良的患者循环营养物质的缺乏可能引起红细胞膜的不稳定性增加,从而使RDW升高[2-3];
3.在脓毒症时,炎性因子能抑制红细胞成熟因子,从而导致未成熟红细胞释放到外周血,增加RDW;
4.炎性因子还可以影响促红细胞生成素基因的表达,从而抑制促红细胞生成素的产生和释放,使大量幼稚红细胞释放进入血液循环,并激活红细胞凋亡和周边吞噬,从而导致RDW升高[4-6]。
因此本研究对预后良好和预后不良的重症新冠肺炎患者的血常规检测结果进行回顾性分析,使用线性拟合的方式对LYM#和RDW-SD两参数进行整合,生成的新参数LYM#&RDW-SD预测重症患者预后的灵敏度为93.3%,特异度为84.4%,这表示该参数可以较好地判断新冠肺炎重症患者的预后。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#患者预后#
48
#预后判断#
44
#重症患者#
0
新冠肺炎,疫情何时才能消失
65