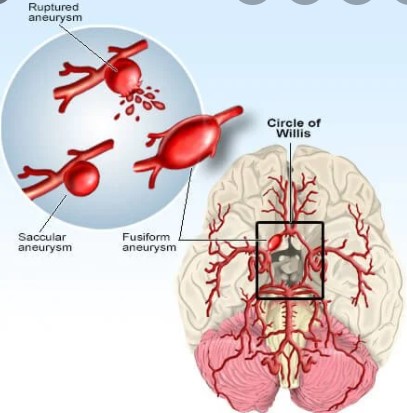
【论著】经桡动脉入路与股动脉入路应用血流导向装置治疗颅内动脉瘤的效果对比分析
本研究拟通过与TFA 的对比,探讨TRA 行PED置入治疗颅内动脉瘤的安全性及有效性。
Stroke:颅内动脉粥样硬化性狭窄与未破裂的颅内动脉瘤并存的流行率和破裂风险
在不考虑夹闭或弹簧圈的前提下,ICAS使患者缺血风险增加了约2倍,而先前的抗血小板治疗可降低风险。
2020 NICE医疗技术创新简报会:PCONUS2分叉动脉瘤植入术治疗复杂颅内动脉瘤【MIB199】
本次简报中介绍的技术是pCONUS2分叉动脉瘤植入物。它用于辅助动脉分成两支的宽颈动脉瘤的弹簧圈闭塞。创新的方面是,该植入物的金属与动脉表面的比例低于5%,并且可以在不进行双重抗血小板治疗的情况下使用
Stroke:有蛛网膜下腔出血家族史者,如何预测自己的出血风险?
对于有≥2个受影响的一级亲属的人,NASH评分改善了目前的预测,并根据4个容易检索的预测因素,提供了首次筛查时动脉瘤在5%到36%之间的风险估计。
Tubridge血流导向装置治疗外伤性颈内动脉假性动脉瘤一例
外伤性颅内假性动脉瘤比较少见,常由头部钝器伤或穿透伤造成,也可能缘于医源性损伤。临床表现根据动脉瘤的位置和大小,以及是否破裂而不同。假性动脉瘤难以处理,术中破裂风险很高,虽然有自发缓解的报道,但在接受
JAMA Neurol:颅内动脉瘤预防性治疗人群临床并发症风险评估
本研究,首次系统性的对未破裂颅内动脉瘤预防性治疗后患者临床并发症风险因素进行了评估,对临床具有极高的指导意义
Neurosurgery:破裂颅内动脉瘤栓塞术中使用替罗非班的安全性
血栓栓塞是颅内破裂动脉瘤弹簧圈栓塞术中最常见的并发症之一,特别是术中采用了支架并且未预先抗血小板治疗的患者。
Stroke:是谁在动脉瘤的形成中搅混水?--血管组织类型纤溶酶原激活物促进颅内动脉瘤的形成!
尽管促进颅内动脉瘤(IA)形成和破裂的机制尚不明确,炎症和基质重构在其过程中难逃干系。因为组织类型纤溶酶原激活物(tPA)控制着炎症的发生和基质重构的过程,由此,研究人员提出tPA参与IA病理生理学过程的假说,并发表在STROKE上。