免疫检查点抑制剂治疗后的内分泌功能障碍
2017-07-14 王强 肿瘤资讯
ICI通过不同的作用机制解除对免疫系统的抑制,从而增强免疫反应、抑制肿瘤生长。不过,相应也会带来某些损害、以及免疫相关的毒性。俄亥俄州立大学Konda博士等人简述了ICI治疗后的免疫相关内分泌功能障碍,文章提前在线发表于Curr Opin Endocrinol Diabetes Obes,现为大家编译介绍如下。
免疫检查点抑制剂(immune checkpoint inhibitors,ICI)堪称当代肿瘤治疗的里程碑事件,美国已批准多种抗CTLA4及抗PD1/PD-L1的抗体,相关药物及适应症详见表1。
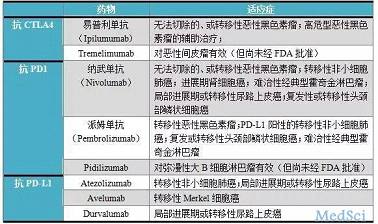
表1.免疫检查点抑制剂及相关适应症
ICI通过不同的作用机制解除对免疫系统的抑制,从而增强免疫反应、抑制肿瘤生长。不过,相应也会带来某些损害、以及免疫相关的毒性。俄亥俄州立大学Konda博士等人简述了ICI治疗后的免疫相关内分泌功能障碍,文章提前在线发表于Curr Opin Endocrinol Diabetes Obes,现为大家编译介绍如下。
垂体炎
垂体炎是ICI治疗中有可能致命的一种并发症,多见于抗CTLA4治疗时,发生率1-17%不等,治疗开始后8-12周出现。免疫相关垂体炎中,促甲状腺素、卵泡刺激素、促肾上腺皮质激素相关的性腺轴受影响更加显着。诸多抗CTLA4抗体中,Ipilumumab发生垂体炎的几率高于Tremelimumab。大剂量Ipilumumab是否会增加免疫相关垂体炎的可能性,这一点尚有争议。不过,对于转移性恶性黑色素瘤患者而言,出现免疫相关垂体炎似乎预示着Ipilumumab的疗效较好。
免疫相关垂体炎的临床表现无特异性,包括恶心、呕吐、疲倦、厌食、无力、意识模糊、头痛。Ipilumumab治疗的患者半数以上可出现低钠血症,视力受损及尿崩症罕见。可见多种垂体前叶激素缺乏的表现,继发性甲状腺机能减退、肾上腺机能不全、性腺机能减退等最常见。因此应进行下列检查:血电解质、垂体前叶激素四项(ACTH、TSH、FSH、促黄体激素)、相应腺体激素(清晨皮质醇/促肾上腺皮质激素刺激试验、游离T4、雌二醇/睾酮)、生长激素/胰岛素样生长因子、催乳素。尽管甲状腺及肾上腺激素水平一般并不低下,因此可能一般无需立即进行替代治疗,但对其进行综合检测有助于评估垂体受累的程度、并为后期随访提供一个基线水平数据。
影像学(垂体MRI)一般为垂体增大,可伴有垂体柄的增厚。不过,垂体增大可非常轻微,如果不与基础状态下的影像学结果比较可能会漏诊。即使影像学结果不支持,也不能否定免疫相关垂体炎的诊断;临床怀疑该病就应立即开始治疗。
治疗方面尚无完全一致意见,一般根据症状的严重程度及影像学结果而定。临床症状严重、或垂体增大导致视交叉受压者最好应用大剂量糖皮质激素。临床症状及垂体增大较轻者,生理替代剂量的糖皮质激素即可,Iplilumumab治疗可继续、不必停药。垂体大小会在类固醇治疗开始2-27周后回复正常。大剂量类固醇并不会降低免疫检查点抑制剂治疗的临床效果,也不会降低生存率。因系统性应用类固醇激素而出现继发性甲状腺机能减退的患者应进行左旋甲状腺素治疗,继发性性腺机能减退者可能需要睾酮或雌激素替代治疗。
甲状腺机能异常
文献中ICI相关甲状腺机能异常的发生率数据不一,这可能与其具体形式、ICI单药治疗还是联合治疗均有关。ICI相关甲状腺机能异常可表现为甲状腺机能减退、甲状腺机能亢进、甲状腺炎、亚临床性甲状腺病变、甲状腺功能指标异常,或者上述情况合并存在,比如甲状腺功能指标异常或甲状腺机能减退可能是甲状腺炎一定时间段内的表现。具体可将ICI相关甲状腺机能不全分为三大类:1)甲状腺炎:先表现为甲状腺机能亢进期、后为甲状腺机能减退期,后者可导致长期的甲状腺机能减退、也可恢复至甲状腺机能正常;2)原发性甲状腺机能减退:可不经甲状腺机能亢进而直接出现甲状腺机能减退,可表现为亚临床性(TSH升高、游离T4正常)、或显着甲状腺机能减退(TSH升高、游离T4降低);3)不伴甲状腺炎的甲状腺机能亢进:一般是Graves病样表现所致,罕有报道;可表现为亚临床性(TSH降低、游离T4正常)、或显着甲状腺机能亢进(TSH降低、游离T4升高)。由于ICI相关甲状腺机能不全的症状无特异性,因此生化检查十分关键。
ICI相关甲状腺机能异常的危险因素尚未达成共识,但有研究表明治疗前TSH水平较高、ICI同时联合其他治疗的情况下,可能更容易发生;其他甲状腺原有病变如甲状腺肿、自身免疫性甲状腺炎等可能也有一定作用。有鉴于此,所有ICI治疗患者均应常规检测甲状腺功能,且由于ICI治疗第一年内出现甲状腺机能异常的几例更高,因此可以查的更频繁一些,但治疗期间需长期随访甲状腺功能指标。
治疗方面取决于患者甲状腺病变的具体表现。甲状腺炎者甲状腺机能亢进期需对症治疗,如β受体阻断剂、必要时应用糖皮质激素;显着甲状腺机能减退则需甲状腺激素替代治疗,亚临床甲状腺机能减退则可观察、也可治疗;Graves病样表现的治疗原则与平时一样。不过,理论上讲ICI治疗的情况下,甲状腺药物如甲硫咪唑、丙基硫氧嘧啶等可能不会产生无ICI治疗时相同的效果,因此这类患者也可进行放射性碘治疗、或部分甲状腺切除手术。毒性反应3、4级的患者建议停止ICI治疗并住院。
目前也有ICI与酪氨酸激酶抑制剂(TKI)联合应用的治疗方案。由于TKI治疗也会有甲状腺机能障碍的可能,因此联合用药时可能会增加相关风险。
其他不常见内分泌病变
抗PD1或抗PD-L1治疗时发生糖尿病,仅有少数病例报道。其病理机制可能是免疫介导所致,与1型糖尿病类似;且曾有报道2型糖尿病、无需胰岛素的患者PD1抗体治疗后出现胰岛素依赖性的病例。因此PD1或PD-L1抗体治疗期间应注意ICI所致糖尿病的早期识别,并立即开始胰岛素治疗,以防止出现致命性并发症。
与ICI所致垂体炎时的继发性肾上腺功能不全不同,ICI治疗相关原发性肾上腺功能不全仅有数例报道,且大部分为Ipilumumab治疗者。自身免疫性肾上腺炎的18F-FDG-PET/CT结果可类似肾上腺转移性病变;Ipilumumab治疗中出现双侧肾上腺增大、伴相应代谢亢进症状,应进行肾上腺激素检查。
总之,ICI治疗为众多癌症患者带来了希望,但由于其对免疫系统的影响、也会带来诸多副作用,甚至可能是严重副作用。同时,某些内分泌障碍的相关表现可类似癌症进展的全身症状或局部症状,或类似癌症治疗直接导致的影响。临床医师应熟悉相关表现,并在出现时立即进行相关检查及治疗。激素替代治疗可以有效治疗内分泌病变相关症状,且大多数情况下可以在此基础上继续进行ICI治疗。
原始出处:
Konda B,Nabhan F.Endocrine dysfunction following immune checkpoint inhibitor therapy[J].Current opinion in endocrinology, diabetes, and obesity,2017.
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






#抑制剂#
45
#免疫检查点#
34
#功能障碍#
42
#分泌#
44
激素替代治疗可以有效治疗内分泌病变相关症状,且大多数情况下可以在此基础上继续进行ICI治疗。
67
学习了谢谢分享
64
非常有用系统
56