一例甲状旁腺功能亢进症的诊疗经过
2022-12-26 吴志丹 江阴市人民医院 “检验医学”公众号 发表于上海
如果长期得不到治疗,很有可能会影响泌尿系统,出现多尿、夜尿、口渴,还可能出现肾结石,最终引起肾功能不全。
前 言
甲状旁腺功能亢进症的主要临床表现包括高钙血症以及高钙血症引起的一系列变化,比如出现注意力不集中,记忆力减退以及四肢无力。同时,该病还可以累及骨骼系统,最常见的表现为骨痛,也可以出现骨骼畸形和病理性骨折。如果长期得不到治疗,很有可能会影响泌尿系统,出现多尿、夜尿、口渴,还可能出现肾结石,最终引起肾功能不全。
案例经过
10月9日中午,急诊化验室的同事审核了一张生化报告单并电话报告了血钙的危急值(>3.5mmol/L)。搁下电话刚过片刻,病房即来电询问能否报告钙的具体数值。同事以为医生怀疑结果与临床不符,医生忙解释说不是怀疑结果不准,该患者症状显着,但最好有个具体的数值。同事将标本稀释后复检,并报告了钙的具体数值。
患者男性,81岁,因“乏力10天,加重4天”于2022年10月9日入院。患者长期食纳一般,半个月前因便秘加重在当地医院灌肠后未完全缓解。10天前出现乏力,当地医院行肠镜示“结肠息肉”,未予特殊处理;4天前乏力加重,渐至不能独立行走,反应逐渐迟钝,能配合应答。患者无胸闷气急,无咳嗽咳痰,无畏寒发热;有恶心呕吐,呕吐物为胃内容物,无腹痛腹泻;自觉焦虑,反应迟钝加重,情绪激动时偶胡言乱语。
家人为了进一步治疗陪同来我院心理门诊就诊,检测生化:Ca>3.5mmol/L,K+2.56mmol/L,Scr 177.1umol/L,BUN 24.7mmol/L,尿酸964.6umol/L;查血凝指标:D-二聚体5.83mg/L;心电图示心房颤动,左室肥大,ST段抬高。请ICU医生会诊后拟以“高钙血症”收住入院。
患者入院后予收住ICU监护及CRRT治疗,完善相关术前检查,B超回报右下肢深静脉血栓形成。为防止围手术期致死性肺栓塞发生,于13日在局麻下行“下腔静脉滤器置入术”,术后予抗凝及消肿对症治疗,并于14日在全麻下行甲状旁腺病损切除术+淋巴结区域性切除术+喉返神经探查术+单侧甲状腺切除伴峡部和其他叶部分切除术,术后回ICU病房对症治疗。
待病情稳定后,17日转入普通病房,定期复查甲状旁腺、甲状腺激素水平,监测血钙水平,加强抗感染,24日在局麻下顺利取出下腔静脉滤器,予以活血化瘀补液抗凝消肿对症治疗。10月30日,患者恢复可,予以带药出院。
案例分析
患者收住入ICU后因高钙危象随即接受右侧股静脉穿刺CRRT导管植入行血液透析治疗并密切监视各项指标。高钙危象指任何原因导致血液总钙≥3.75mmol/L,进而引起脱水、胃肠道症状、心律失常和神经精神症状等表现的临床综合征。因此,该患者发病初期由于神经精神症状被送到心理门诊就诊。临床上明确高钙危象病因的关键是血清PTH水平,如果PTH正常或升高,甲状旁腺功能亢进是可能的原因。
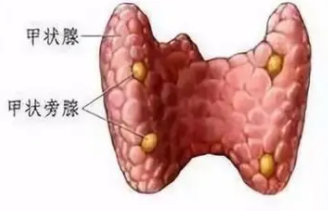
该患者次日上午查PTH水平为374.5pmol/L,远高于参考范围上限,加上B超显示甲状腺右侧叶背侧延及锁骨上见大小约3.6*1.5cm低回声,形态欠规则,边界尚清,内未见明显血流信号,以及甲状旁腺MIBI显像阳性,可判定为原发性甲状旁腺功能亢进综合症引起的高钙危象。
积极补液及利尿是降血钙的基本治疗,在此基础上可以利用降钙素和二磷酸盐等药物。降钙素起效迅速,但因作用不持久及存在脱逸现象降血钙作用有限。血液透析不是高钙危象的一线治疗方法,由钙的监测数据可见术前血钙浓度水平总是在参考值上限左右波动,手术后才真正降低,甚至低于下限,但当上述疗法效果不佳时可以作为额外的选择。
14日下午,患者在全麻下行右下甲状旁腺病损切除术,加上降钙素治疗,次日凌晨复查血钙已经开始下降,16日早晨复查血钙已降至正常参考范围,直至患者出院,血钙浓度持续下降。手术切除病变腺体是治疗原发性甲状旁腺功能亢进症的首选方法,效果确切。该患者病理回报:甲状腺峡部肿块微小乳头状癌伴钙化,右下甲状旁腺考虑甲状旁腺腺瘤。
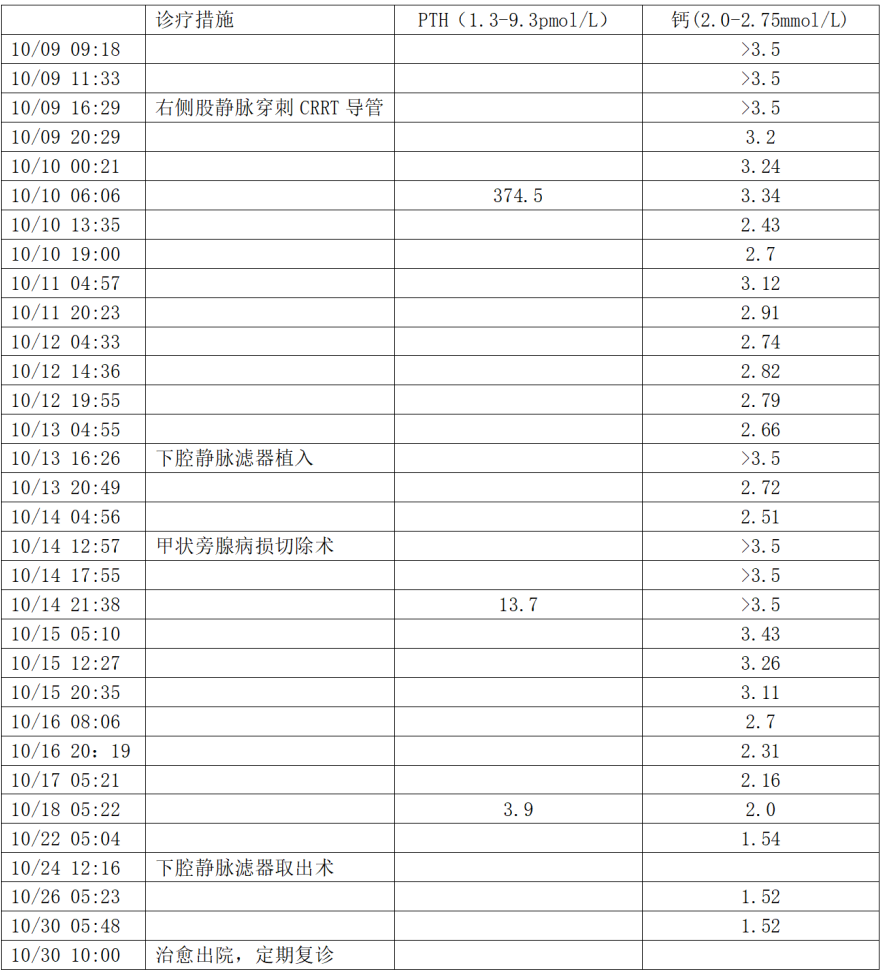
由上表可见,该患者从10月9日16:29接受右侧股静脉穿刺CRRT导管置入行床边血液净化治疗,血清钙浓度直线降低,10月14日10:00停止CRRT治疗,血钙再次升高。当天中午患者接受甲状旁腺病损切除术,夜间监测PTH急降至13.7pmol/L,次日凌晨监测血钙已经开始下降,效果佳。至患者出院时,血钙处于低值,出院后需定期复查电解质。
案例总结
这是一例完整的原发性甲状旁腺功能亢进症的诊疗经过,从接诊到确诊再到手术根治,后经历抗感染治疗,最后患者治愈出院。检验工作者从患者的检验指标作为切入点,再从头到尾回顾整个病例的诊疗经过,对培养检验人的临床思维具有重要的意义,尤其是检验医师更要注重病例的回顾性分析与研究。
参考文献
[1]王培松,陈光.2016年美国内分泌外科医师协会原发性甲状旁腺功能亢进症管理指南解读[J].中国实用外科杂志,2016,36(11):1175-1179.
[2]中国研究型医院学会甲状旁腺及骨代谢疾病专业委员会,中国研究型医院学会罕见病分会.甲状旁腺癌诊治的专家共识[J].中华内分泌代谢杂志,2019,35(5):361-368.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言