Nature:脑洞大开,首次发现小分子单线态分子氧调控血压
2019-02-14 枫叶 iNature
单线态分子氧(1O2)在光合作用植物,细菌和真菌中具有良好的作用,但在哺乳动物中没有。化学产生的1O2将色氨酸氧化成称为N-甲酰基犬尿氨酸的关键代谢物的前体,而色氨酸酶氧化成N-甲酰基犬尿氨酸由一系列双加氧酶催化,包括吲哚胺2,3-双加氧酶。在炎症条件下,这含血红素的酶在动脉内皮细胞中表达,在那里它有助于调节血压。然而,吲哚胺2,3-双加氧酶(IDO1)是否形成1O2以及这是否有助于血压控制仍然未
单线态分子氧(1O2)在光合作用植物,细菌和真菌中具有良好的作用,但在哺乳动物中没有。化学产生的1O2将色氨酸氧化成称为N-甲酰基犬尿氨酸的关键代谢物的前体,而色氨酸酶氧化成N-甲酰基犬尿氨酸由一系列双加氧酶催化,包括吲哚胺2,3-双加氧酶。在炎症条件下,这含血红素的酶在动脉内皮细胞中表达,在那里它有助于调节血压。然而,吲哚胺2,3-双加氧酶(IDO1)是否形成1O2以及这是否有助于血压控制仍然未知。
2019年2月13日,澳大利亚新南威尔士大学Stocker团队在Nature在线发表题为“Singlet molecular oxygen regulates vascular tone and blood pressure in inflammation”的研究论文,该论文显示动脉表达的吲哚胺2,3-双加氧酶通过形成1O2调节血压。研究结果证明了1O2在哺乳动物中的病理生理作用是通过形成氨基酸衍生的氢过氧化物来调节炎症条件下的血管张力和血压。
小分子,例如一氧化氮(NO)和过氧化氢(H2O2),通过与含有氧化还原活性金属和/或半胱氨酸残基的蛋白质相互作用来调节细胞信号传导。 在这些分子中,由内皮细胞一氧化氮合成酶从l-精氨酸形成的NO是血管张力的重要调节剂。 如在败血症等病理环境中观察到的,诱导型一氧化氮合酶的NO合成持续增加与严重的低血压相关。 矛盾的是,NO途径的抑制剂通常无法改善严重的感染性休克,这表明还有其他低血压介质的参与。
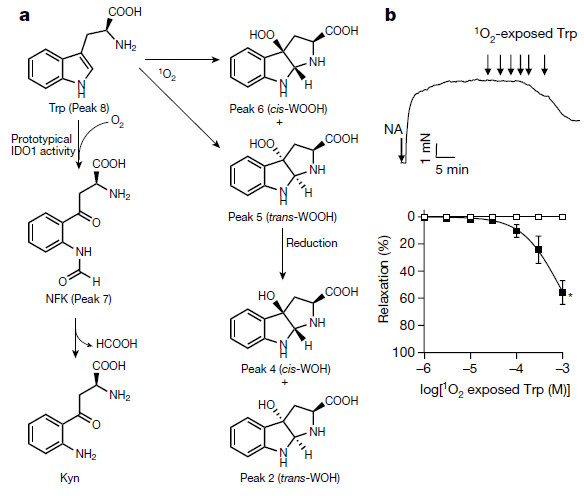
鉴定色氨酸衍生的三环氢过氧化物作为动脉松弛剂
单线态分子氧(1O2)在光合作用植物,细菌和真菌中具有良好的作用,但在哺乳动物中没有。化学产生的1O2将色氨酸氧化成称为N-甲酰基犬尿氨酸的关键代谢物的前体,而色氨酸酶氧化成N-甲酰基犬尿氨酸由一系列双加氧酶催化,包括吲哚胺2,3-双加氧酶。在炎症条件下,这含血红素的酶在动脉内皮细胞中表达,在那里它有助于调节血压。然而,吲哚胺2,3-双加氧酶(IDO1)是否形成1O2以及这是否有助于血压控制仍然未知。
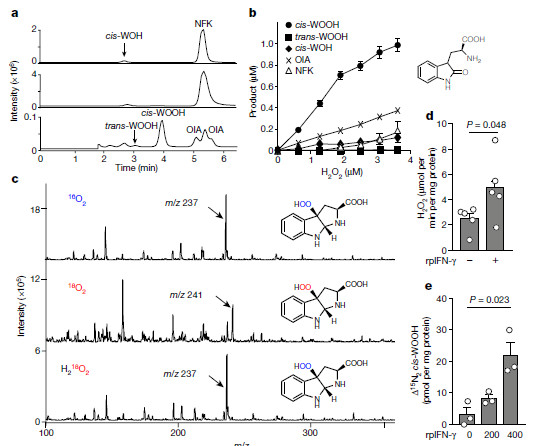
机制的发现
已经证明,在表达吲哚胺2,3-双加氧酶(IDO1)的炎性条件下,1O2在哺乳动物的动脉舒张和血压的氧化还原调节中具有重要的病理生理作用。
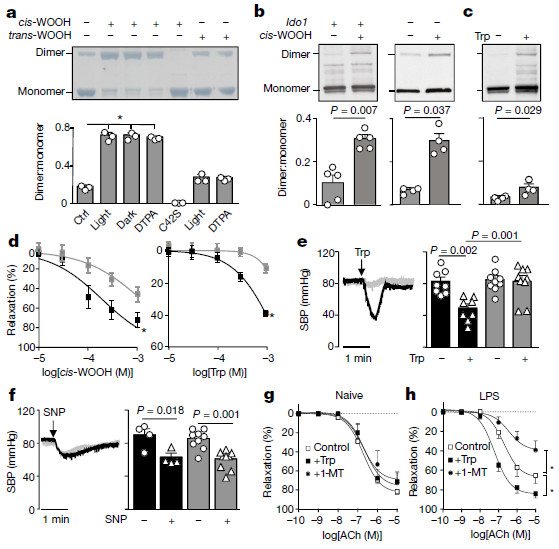
通过IDO1介导的Trp代谢调节动脉舒张和血压取决于PKG1αCys42
该论文显示动脉表达的吲哚胺2,3-双加氧酶通过形成1O2调节血压。研究人员发现,在过氧化氢存在下,酶产生1O2,之后将L-色氨酸立体选择性氧化成三环氢过氧化物,同血压的调节有关。色氨酸衍生的氢过氧化物在体内作为信号分子起作用,诱导动脉松弛和降低血压;该活性依赖于蛋白激酶G1α的Cys42。研究结果证明了1O2在哺乳动物中的病理生理作用是通过形成氨基酸衍生的氢过氧化物来调节炎症条件下的血管张力和血压。
原始出处:
Christopher P. Stanley,et al.Singlet molecular oxygen regulates vascular tone and blood pressure in inflammation.Nature.13 February 2019
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#脑洞大开#
34
#Nat#
38
#小分子#
41