Spine:椎体终板凹陷和椎间盘退变之间的关系
2012-08-15 紫川秀第二 丁香园
腰痛(low back pain)是困扰人类健康的一大问题。据统计,成年人群约60-90%的人一生会经历腰痛。其中大部分人群的腰痛被认为和椎间盘的蜕变相关,目前已经有研究表明腰痛和椎间盘退变的程度呈现相关性。近年来,椎体间运动节段保留的内固定装置在盘源性腰痛的病人中应用越来越广泛,上述部分装置在放置的过程中要求相应节段的锥体终板要有一定的凹陷以利于装置的放置和
腰痛(low back pain)是困扰人类健康的一大问题。据统计,成年人群约60-90%的人一生会经历腰痛。其中大部分人群的腰痛被认为和椎间盘的蜕变相关,目前已经有研究表明腰痛和椎间盘退变的程度呈现相关性。近年来,椎体间运动节段保留的内固定装置在盘源性腰痛的病人中应用越来越广泛,上述部分装置在放置的过程中要求相应节段的锥体终板要有一定的凹陷以利于装置的放置和固定。而椎体终板被认为是椎体和椎间盘之间压力传递装置,在压力传递过程中有分散压力的作用。对椎体终板的研究可以进一步明确腰痛的机制,并且有利于设计更符合脊柱力学的器械装置。
目前对椎体终板的研究主要集中于椎体的外观和直径等,而对椎体终板凹陷(CAVE,concave angle of vertebral endoplate)及CAVE和椎间盘退变之间(IVDD,intervertebral disc degenaration)的关系无相关的研究。来自中国中山大学孙中山纪念医院的骨科同仁们对CAVE和IVDD的相关性进行了研究,研究结论发表在spine杂志上。
研究选取2009年5月-2010年4月间因腰痛和坐骨神经痛而入院行MRI检查的患者,年龄在20-70岁之间,既往有腰椎手术,先天性畸形等脊柱疾病的病人除外,共511名患者符合要求入选研究。
因腰痛的患者,L3-S1 出现问题的概率较大,所以选取L3-S1 节段的MRI片子进行研究。
研究测量的主要指标包括:
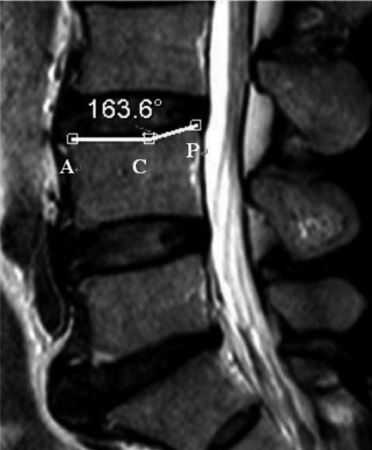
CAVE(concave angle of vertebral endoplate,椎体终板角度)(图1):A点及P是椎体终板前后缘最高的两个点,C点是终板上最低的一个点,直线连接A点,C点及P点,C点,AC及PC两条直线所组成的角度就是CAVE,角度越大,终板越平整。
图1:CAVE计算方法
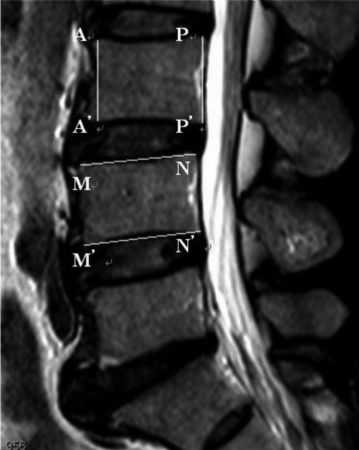
CIVB(compressed index of the vertebral body,椎体压缩系数)(图2):对前后缘高度(AH,PH)及上下终板的长度(SL,IL)分别进行测量,椎体上方压缩系数(SCIVB)计算公式:[(AH+PH)/2]/SL,椎体下方压缩系数(ICIVB):[(AH+PH)/2]/IL。
图2:CIVB计算方法
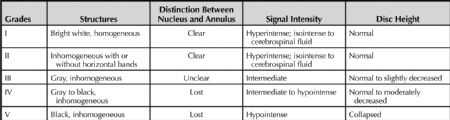
IVDD(intervertebral disc degeneration,椎间盘退变):椎间盘退变的分级如表1示。
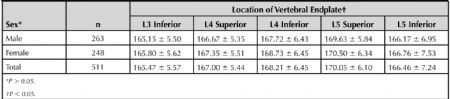
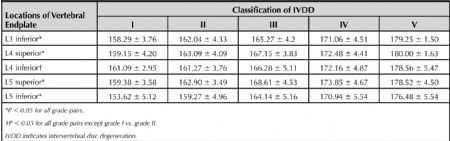
统计结果显示:CAVE在L3 的下终板最小(165.47 °±5.57 °),而在L5的上终板最大(170.05 °± 6.10 °);对每个椎体而言,上终板的CAVE往往小于下终板的(p<0.05),原因在于有研究报道,同一椎间节段,上终板的厚度往往大于下终板。表2
表2:终板角度测量
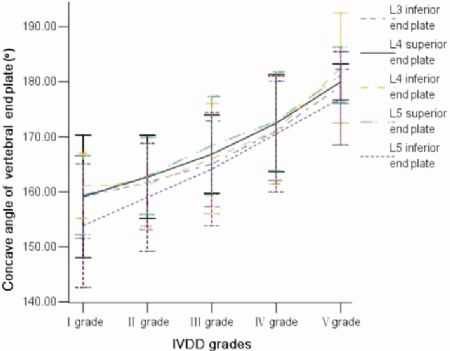
对每个节段而言,随着IVDD的持续加重,CAVE也随着在持续增加。CAVE及IVDD两者间有中度相关性(表3及图3)。
表3:CAVE和IVDD之间的关系
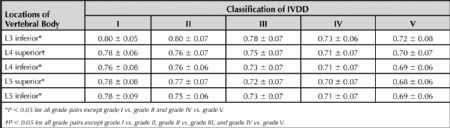
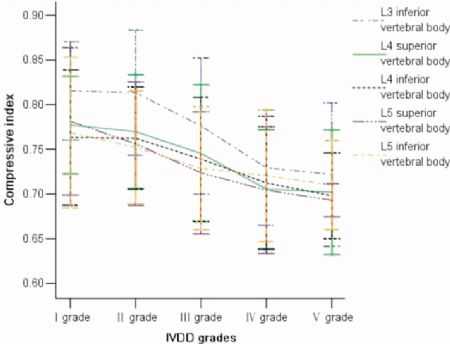
CIVB随着IVDD的增加而在减少(表4及图4),提示椎体高度随着椎间盘退变的进展在逐步的丢失,而椎体的前后径在逐步增加。
表4:CIVB和IVDD关系
图4:CIVB和IVDD关系
CAVE随着椎间盘突出程度加重而加重,但组间比较无显著差异(表5)。
表5:CAVE和椎间盘突出的关系
作者由此研究得出结论:随着IVDD的进展,CAVE在持续增加,终板面趋向扁平。作者认为这是由于在IVDD进展过程中,椎间盘性质的变化导致椎间盘内压力传递过程中的力学分布不均匀,由原先的中间负荷向周围负荷扩散,至椎体高度丢失,而椎体的直径增加。而上述力学传递机制的改变是的CAVE角度持续增大,进一步分散压力,导致IVDD进一步加剧。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#Spine#
29
#椎间盘退变#
38
#椎体#
33