结缔组织病合并膝关节骨梗死三例
2022-10-12 放射沙龙 上海交通大学学报
当结缔组织病患者出现髋关节疼痛,临床医师很容易考虑到股骨头缺血性坏死,而发生膝关节疼痛、肿胀,则很容易发生误诊,此时必要的影像学检查非常重要。
骨梗死是由多种原因所致的骨营养血管梗塞继发的骨缺血性坏死,最常见于潜水作业人员,故有潜水性骨梗死之称。除潜水性骨梗死外,还有很多其他病因,如应用大量激素和免疫抑制剂、酗酒、胰腺炎、脂肪代谢紊乱等。
结缔组织病患者因经常应用激素和免疫抑制剂,骨梗死发生率较高。本文回顾性分析了3例结缔组织病合并骨梗死患者的临床表现、免疫学特征以及诊疗过程,以期进一步提高对本病的认识、诊断以及鉴别诊断水平。
【临床资料】:
病例1
患者女性,现年20岁。2009年,患者因口眼干,伴多关节疼痛以及雷诺现象3年入院。实验室检查显示:抗核抗体(antinuclear antibody,ANA)阳性,抗SS—A抗体(A-SSA)阳性,类风湿因子(rheumatoidfactor,RF),抗Sm抗体(A-Sm)阴性,抗双链DNA抗体(A-dsDNA)阴性,角膜荧光染色阳性,唇腺活检炎症细胞浸润4级。诊断为干燥综合征,给予激素、羟氯喹以及甲氨蝶呤等治疗,病情好转,激素减量至5 mg/d维持。201 1年,患者出现双膝关节疼痛加重,左膝尤甚,无明显关节肿胀。查体显示:左膝关节压痛,浮髌试验阴性,余外周关节以及髋关节无压痛。
实验室检查结果显示:ANA阳性(滴度1:l 000),抗U1RNP抗体(A-UI RNP)阳性,A.SSA阳性,RF阴性,A-Sm阴性,A-dsDNA阴性,红细胞沉降率25 mm/h,IgG 26.3 g/L,补体正常。激素加量后症状无缓解。
影像学检查:左膝关节正侧位x线检查未见明显异常;双膝关节磁共振成像(magnetic resonance imaging,MRI)显示:双侧胫骨近端、股骨远端及髌骨异常信号,关节腔内少量积液。考虑骨梗死,左侧为重(图1)。
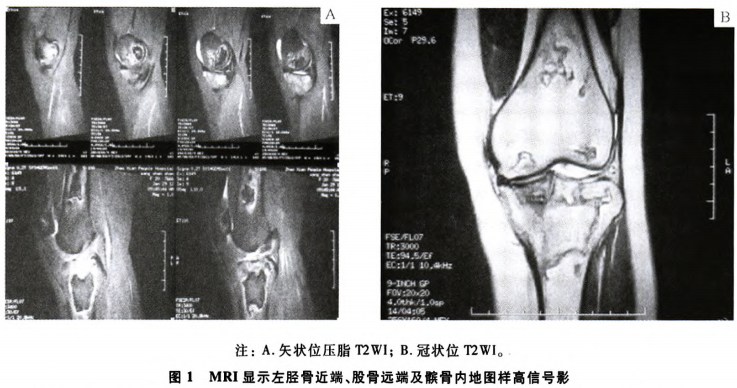
建议患者减轻负重,给予抗骨质疏松和抗炎镇痛治疗1年。2012年初复查,患者左膝关节静息痛明显减轻,行走时疼痛仍较明显,右膝关节无肿痛,口眼干症状以及雷诺现象仍存在。实验室检查显示:ANA阳性(滴度1:1 000),A.UI RNP阳性,A-SSA阳性,RF阴性,A-Sm阴性,A-dsDNA阴性,红细胞沉降率23 mm/h,IgG 21.3 g/L,补体正常。
左膝关节MRI和CT检查结果提示:左侧胫骨近端、股骨远端骨梗死,左侧胫骨内侧髁病理性骨折。骨科建议必要时行左胫骨减压术,患者拒绝,继续内科保守治疗,持续门诊随访。
病例2
2患者女性,现年19岁。患者9年前出现双手雷诺现象,伴有间断发热、双下肢水肿,于2003年10月入院,诊断为系统性红斑狼疮(systemic lupus erythematosus,SLE),给予激素、环磷酰胺、羟氯喹以及抗骨质疏松等治疗,病情平稳好转,激素5 mg/d维持。2010年6月,患者出现双髋关节疼痛,MRI检查后诊断为双侧股骨头缺血性坏死,加强抗骨质疏松治疗。2012年初,患者突然出现双膝关节疼痛,查体显示关节肿胀不明显,双膝关节MRI检查提示双侧股骨远端骨梗死(图2)。

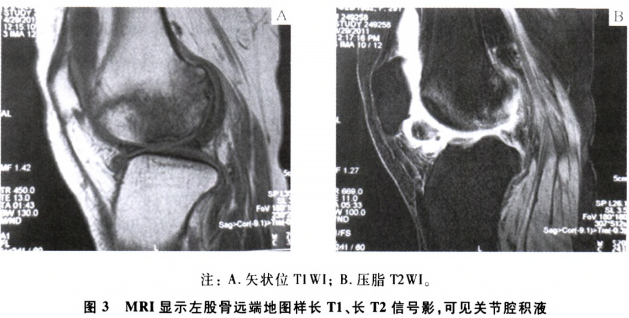
患者经钙剂、双膦酸盐、活性维生素D、降钙素等抗骨质疏松治疗后,双膝关节疼痛明显减轻。近半年患者出现左膝关节肿胀、疼痛加重,浮髌试验阳性;MRI检查提示左侧股骨远端骨梗死影像无明显变化,关节腔内有大量积液(图3);膝关节超声检查提示滑膜增生,伴有星点状血流信号。
复查实验室指标:ANA阳性(滴度1:1 000),A.Sm阳性,A.U1RNP阳性,A.dsDNA阴性,RF阴性,补体C30.78 g/L。患者左膝关节肿痛加重可能是SLE病情活动所致的关节炎,加强全身抗风湿治疗,并行左膝关节穿刺,抽出关节积液约30 mL,注入复方倍他米松注射液7 mg和玻璃酸钠25 mg后,患者关节肿痛迅速改善。
病例3
患者女性,现年29岁。患者发热、蝶斑伴双手雷诺现象5年,左膝关节疼痛10个月,于2007年3月入院。实验室检查显示:ANA阳性(滴度1:1 000),A-Sm阳性,A-U1RNP阳性,A-dsDNA阳性,RF阴性,补体C3 0.68 g/L。诊断为SLE,给予患者激素、环磷酰胺、羟氯喹以及抗骨质疏松治疗,病情平稳好转,激素减量为5 mg/d。
10个月前患者诉左膝关节肿胀疼痛,左膝关节MRI检查显示:左侧股骨远端可见不规则地图样长T1、长T2异常信号,左侧股骨外侧髁部塌陷变形,半月板变性,关节囊少量积液,考虑左侧股骨远端骨梗死。患者右侧膝关节无明显疼痛,因经济原因未行MRI检查。建议患者减轻负重,加强抗骨质疏松以及活血、改善骨代谢治疗后患者左膝关节肿胀缓解,关节疼痛明显减轻。
【讨论】:
骨梗死是指由于干骺端或骨干的骨细胞及骨髓细胞结构供血中断,从而发生缺血、坏死引起的病理改变。其发病机制主要有以下几种因素:机械性血管中断、血栓形成和栓塞、血管壁损伤或受压、静脉闭塞等。激素和免疫抑制剂是常见的病因之一。临床上,骨梗死易累及四肢长骨的松质部分,好发于股骨下段和胫骨上段,单或多发,左右对称或不对称。
MRI对骨髓病变敏感性高,能显示病变区早期水肿信号改变,典型表现为“双轨征”和“地图样”改变,能直接、多层次地反应梗死范围、部位及不同时期的病理特征,对区分急性和慢性骨梗死有重要意义,也是早期发现、早期诊断骨梗死较准确的有效方法。
发生急性期骨梗死时,x线片和超声表现往往不明显,诊断作用有限;发生中晚期骨梗死时,x线片可发现骨髓腔内高密度钙化。骨梗死主要的病理表现在骨骼,而一般结缔组织病的关节炎往往表现为滑膜炎和关节积液,考虑超声对于关节积液和滑膜炎诊断具有极高的敏感度和特异度,有利于两者鉴别。
SLE和干燥综合征均属于结缔组织病,是累及多系统、多器官的自身免疫性疾病,常表现有关节痛和(或)关节炎,通常选择激素和免疫抑制剂联合治疗。随着认识的深入,更多的临床医师开始认识到SLE患者容易发生骨梗死。李桂叶等对SLE并发无菌性骨坏死的危险因素进行了Meta分析,Sayarlioglu等也认为骨梗死的发生受多种因素的影响,不能用单一的危险因素来解释,除激素原凶外,SLE的本身因素也与骨梗死的发生相关,相关程度由强至弱依次为血管炎、高脂血症、雷诺现象、口腔溃疡和肾脏受累。干燥综合征合并骨梗死报道虽罕见,但考虑到其同样存在与SLE相似的病理表现,同样可能应用激素治疗,骨梗死的发生可能被低估。而对于骨梗死发生的部位,据文献报道,SLE并发骨梗死的概率为2.8%~40%,其中双侧髋关节受累约占90%,而这些患者中约20%可出现其他关节坏死,最常受累的关节是膝关节和肩关节,分别占髋关节受累病例的10%和20%,踝关节和肘关节受累少见。
当结缔组织病患者出现髋关节疼痛,临床医师很容易考虑到股骨头缺血性坏死,而发生膝关节疼痛、肿胀,则很容易发生误诊,此时必要的影像学检查非常重要。总结以上3例患者的特点可以发现,患者均为年轻女性,均有长期应用激素以和免疫抑制剂史,均有雷诺现象,骨梗死可为多发或单发,抗骨质疏松和活血、改善骨代谢有一定疗效;MRI具有较高的诊断价值,超声以及x线、CT是重要的辅助检查手段。同时考虑到结缔组织病复杂的临床表现,必须提高与骨梗死的鉴别,既不能忽视骨梗死的诊断,也不要因为骨梗死的诊断而掩盖原发病的活动情况,应结合其症状、实验室检查以及影像学检查结果综合分析,避免误诊。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






