初诊远处转移鼻咽癌患者可获长期生存
2011-12-17 宗井凤 中国医学论坛报
作者:福建省肿瘤医院头颈放疗组 目前对于M1期鼻咽癌的局部放疗、全身化疗、转移灶姑息治疗的最佳方案、疗效和影响,均缺少前瞻性研究的证据。因此,我们精选了一则典型M1期鼻咽癌病例,其诊治经过说明,经过合理的治疗,初诊远处转移鼻咽癌患者也有望获得长期生存。 病历摘要 病史简介 患者男性,20 岁,2007 年7 月因“右颈肿物3 月”就诊我院。体检见鼻咽顶后壁结节状肿物,右颈部
作者:福建省肿瘤医院头颈放疗组
目前对于M1期鼻咽癌的局部放疗、全身化疗、转移灶姑息治疗的最佳方案、疗效和影响,均缺少前瞻性研究的证据。因此,我们精选了一则典型M1期鼻咽癌病例,其诊治经过说明,经过合理的治疗,初诊远处转移鼻咽癌患者也有望获得长期生存。
病历摘要
病史简介
患者男性,20 岁,2007 年7 月因“右颈肿物3 月”就诊我院。体检见鼻咽顶后壁结节状肿物,右颈部Ⅱ区扪及3 cm×4 cm大小的淋巴结,质硬、固定、无压痛;颅神经体检阴性;心肺腹体检阴性,全身无压痛。鼻咽部肿物活检示低分化鳞癌。鼻咽及颈部磁共振成像(MRI)提示鼻咽部肿块向后融合头长肌、颈长肌,向上破坏蝶窦底壁进入蝶窦腔,双颈部可见多个最小径大于10 mm的淋巴结,考虑鼻咽癌累及蝶窦、颅底骨质伴双颈淋巴结转移。骨ECT检查示全身多处骨放射性浓聚。根据全身PET-CT 检查结果考虑鼻咽癌伴双颈淋巴结、胸骨、第一胸椎、右侧肱骨、左第六前肋转移。MRI 检查结果示胸骨柄、胸骨体信号不均匀。
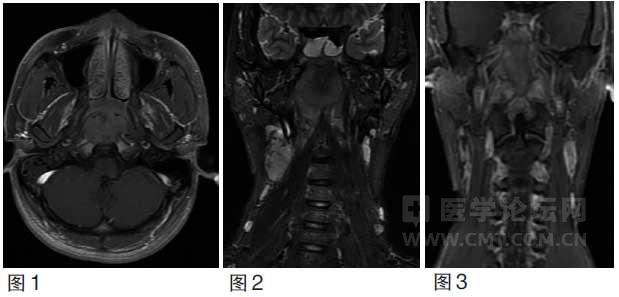
图1~3 治疗前鼻咽及颈部MRI 示鼻咽部肿块向上破坏蝶窦底壁进入蝶窦腔,双颈部可见多个最小径大于10 mm的淋巴结。
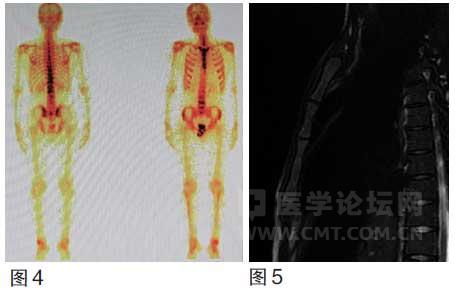
图4~5 治疗前骨ECT:全身多处骨放射性浓聚,胸椎MRI提示胸骨柄、胸骨体信号不均匀。
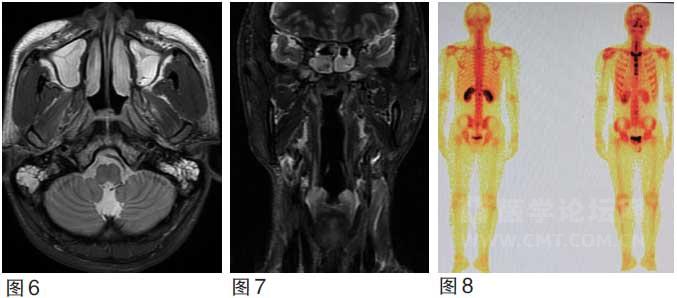
图6~8 治疗后鼻咽MRI 示鼻咽肿瘤、颈部肿大淋巴结完全消退,骨ECT 示胸骨放射性分布欠均匀,余骨放射性分布尚可。
临床分期
该患者初诊时采用的是“中国鼻咽癌’92 分期”,肿瘤侵犯蝶窦,体检淋巴结≥4 cm为N2,结合骨ECT、PET-CT及MRI检查结果,考虑伴多处骨转移为M1,故临床分期为鼻咽癌低分化鳞癌T4N2M1(Ⅳb期)。按照目前的“中国鼻咽癌2008分期”标准,肿瘤侵犯蝶窦仍为T4,而MRI提示双颈部淋巴结肿大达到诊断阳性淋巴结的标准,可将其归为N2,故临床分期不变,仍为T4N2M1(Ⅳb期)。不过若按照UICC/AJCC分期(第7版),肿瘤侵犯颅底骨质、蝶窦伴双侧淋巴结侵犯,应为T3N2M1(ⅣC期)。
治疗选择
对于已经发生远处转移的鼻咽癌患者,目前的统一观点是采用全身化疗为主的综合治疗方法。争议点在于以下方面。
•是否需要给予患者鼻咽及颈部的局部放疗?
一种观点认为,M1期患者的预期生存时间短,若化疗未能获得完全缓解(CR),则给予头颈部局部放疗。不过这种处理不但不能显著延长生存期,反而增加了放疗相关副作用。而另一种观点认为,初诊的M1期鼻咽癌患者,只要全身化疗有效,就应接受局部头颈部放疗,除可缓解患者主要的疾病症状,减轻肿瘤负荷,提高化疗后局部控制率,还可能改善生存。
•局部放疗的合适剂量?
对于需要接受头颈部放疗的患者,应该给予多少外照射剂量,目前尚未达成共识。
•是否应给予靶向治疗?
Ⅱ期临床试验发现,化疗配合靶向治疗仍可使铂类化疗失败的鼻咽癌获得较高的有效率,但目前尚缺少Ⅲ期临床试验的证据。
治疗方案
对该患者采用了2个周期GP方案(吉西他滨+顺铂)化疗联合鼻咽及颈部调强放疗(大体肿瘤靶区GTV剂量6975 cGy/31f);放疗期间配合靶向治疗(西妥昔单抗每周1次,共8周),同步顺铂单药化疗(100 mg/m2d1)方案1 个周期+3 个周期GP 方案辅助化疗。GP 方案具体剂量如下:吉西他滨1.0 g/m2 d1,d8,顺铂80 mg/m2 d1。
治疗结果
经上述方案治疗后,复查患者鼻咽及颈部MRI示,原鼻咽腔内肿瘤、双颈部肿大淋巴结退缩;ECT 示胸骨放射性分布欠均匀,余骨放射性分布尚可;胸部CT及腹部B超等其他检查也未发现新的病灶,近期疗效评价为CR。以后定期随访,末次随访时间为2011 年9 月,各项检查未发现肿瘤复发,患者无瘤生存4年余。
分析讨论
1.足量化疗可达治愈目的
本例患者共接受化疗6个周期达CR,有潜在治愈可能。
2.大剂量头颈部照射有治疗益处
我科最新发表的回顾性研究发现,头颈部照射剂量超过65 Gy可延长初诊转移鼻咽癌患者的生存期,是独立的预后因素。
3.配合靶向治疗的综合治疗
本例患者的放化疗中配合了西妥昔单抗靶向治疗,也可能提高了疗效。
4.预后因素分析
目前,M0期鼻咽癌经过常规放疗为主的综合治疗后,患者5年生存率约为70%,调强放疗后5年生存率约为80%。根据我院最近的研究,初诊远处转移的鼻咽癌患者经过系统化疗及高剂量头颈部放疗后,中位生存期可达25个月。年龄、转移器官、对化疗的敏感性均是重要的预后因素。本例患者年轻、单器官转移、化疗后达CR、采用了大剂量局部放疗及靶向治疗的综合治疗,结果获得了长期无瘤生存。所以,对M1 患者的治疗,要综合评估,采用积极的全身化疗等综合治疗手段,以争取使患者获得更长的生存期。
启示
目前对于M1期鼻咽癌的局部放疗、全身化疗、转移灶姑息治疗的最佳方案、疗效和影响,均缺少前瞻性研究的证据。因M1期患者仅约占全部鼻咽癌患者的5%,希望今后能通过多中心研究来推动该类患者治疗方面的进步。
(执笔人宗井凤)
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









受益匪浅。
72
哈
69
#远处转移#
41
#长期生存#
26