年轻男性行走中突然昏倒在地 怎么回事?
2017-10-11 冯起校 黄汉伟 专科医师培训指南---内科病例讨论
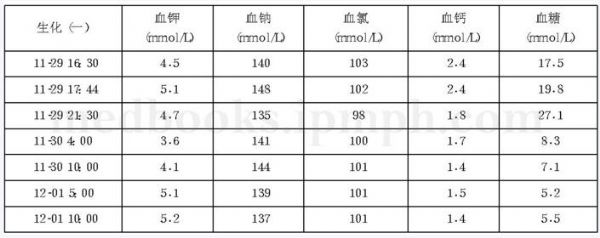
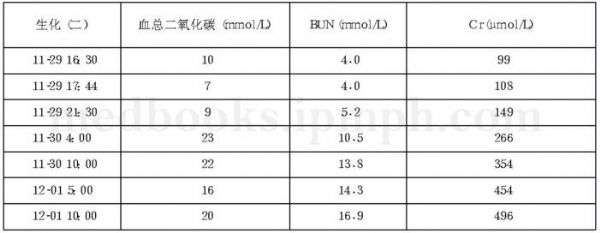
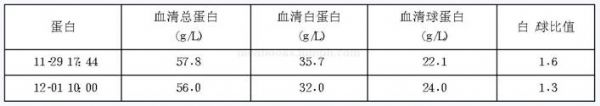
21岁男性,行走中突然昏倒在地,约10分钟后自行苏醒,后在送院途中患者再次出现不省人事,予静推“肾上腺素1mg、纳洛酮0.8mg 及地塞米松5mg”等抢救,约5分钟后清醒。该患者到底是何疾病?如何治疗?
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
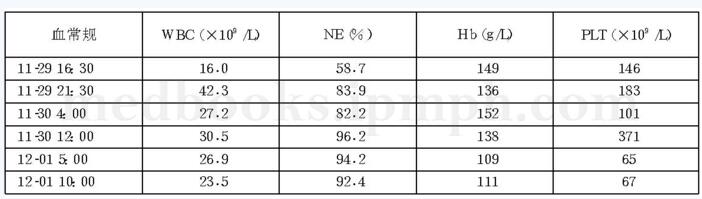


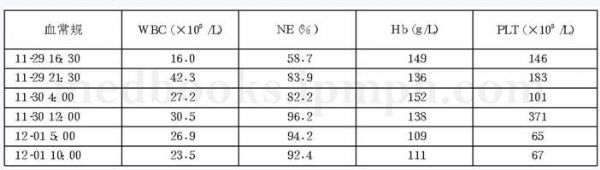
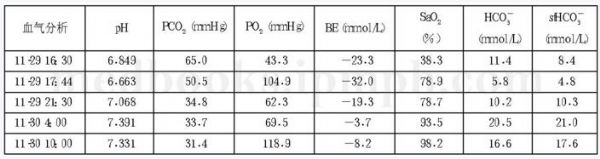

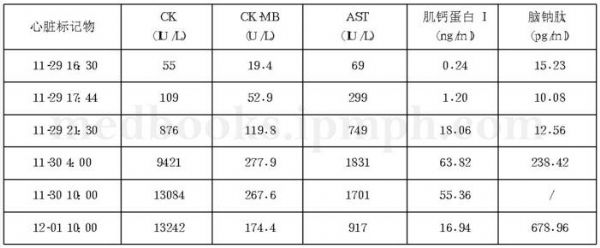











#年轻男性#
30
学习了
0
学习了提高了
61
学习一下谢谢分享
58
这个要重视.学习了.谢谢.
54
好病历啊!学习了!
55
很好的疑难病例讨论.学习了.
27
学习
28