结核性脑膜炎引起的脑神经麻痹 如何早期诊断?
2017-09-20 张微微 戚晓昆 神经科少见病例
结核性脑膜炎(tuberculous meningitis,TBM,结脑)是结核分枝杆菌引起的以脑膜为主的非化脓性炎症,是常见最严重的肺外结核病。结脑临床表现较复杂,可引起脑神经麻痹,易与其他中枢神经系统疾病相混淆,早期诊断有一定困难。现将我科收治的2例结核性脑膜炎引起脑神经麻痹患者病例报道如下。
结核性脑膜炎(tuberculous meningitis,TBM,结脑)是结核分枝杆菌引起的以脑膜为主的非化脓性炎症,是常见最严重的肺外结核病。结脑临床表现较复杂,可引起脑神经麻痹,易与其他中枢神经系统疾病相混淆,早期诊断有一定困难。现将我科收治的2例结核性脑膜炎引起脑神经麻痹患者病例报道如下。
临床资料
病例1 男性,52岁,于住院前1个月无明显诱因出现头痛,以前额为著,呈持续胀痛,不伴恶心、呕吐,无意识障碍,无发热,外院就诊查头颅CT正常,按“脑供血不足”给予对症治疗;入院前5天患者头痛明显加重,伴恶心,无呕吐,入院前3天患者出现右眼睑下垂,睁眼不能,入院前2天患者感发热,未测体温。在急诊行腰椎穿刺检查,考虑“结核性脑膜炎”可能性大,于2008年4月22日收入院。既往史:颈椎病病史多年,否认结核病史及结核病接触史。
查体:BP:105/70mmHg,T:37.5℃,P:110次/分。昏睡,查体不合作,定向力、记忆力、理解力、计算力查体不合作,双侧瞳孔不等大,直径左:3mm,右:5mm,左侧瞳孔对光反射灵敏,左眼球各向活动可,右上睑下垂,右侧瞳孔对光反射(-),右眼球固定,双眼未见眼震,皱眉、示齿、伸舌均不合作,咽反射查体无法查,双侧转颈、耸肩查体无法查。四肢均可见活动,肌张力查体不合作,四肢腱反射(++),双侧Babinski征(+),双侧Chad dock征(+),针刺痛觉查体不合作。颈抵抗,颌胸距3横指,Kernig征(+),Brudzinski征(+);双肺呼吸音粗,可闻及明显干湿性啰音。心率110次/分,律齐。腹软,肝脾未触及。双下肢未触及可凹性水肿。
辅助检查:
脑脊液检查(2008.4﹒21):颅内压220mmH2O,外观无色清晰,蛋白定性(+),细胞数310×106/L,单核90%,多核10%,氯105mmol/L,葡萄糖1.96mmol/L,蛋白质0.254g/L;未见隐球菌及抗酸杆菌,未见细菌形态。
2008年4月28日复查腰椎穿刺,测颅内压力约90mmH2O,脑脊液外观无色清晰,蛋白定性(-),细胞数小于3×106/L,白细胞1×106/L,氯正常,120mmol/L,葡萄糖2.2mmol/L,蛋白质1.22g/L。
2008年5月4日复查脑脊液外观无色清晰,蛋白定性(-),细胞数6×106/L,白细胞5×106/L,氯121mmol/L,葡萄糖3mmol/L,蛋白质0.66g/L。脑脊液未找到结核杆菌,脑脊液墨汁染色未找到隐球菌。
2008年5月14日复查脑脊液外观无色清晰,蛋白定性(-),细胞数8×106/L,白细胞3×106/L,氯119mmol/L,葡萄糖3.17mmol/L,蛋白质0.48g/L。
胸片(2008年4月21):左肺炎症;头颅MRI(2008.4﹒22):鞍区异常信号,结核性脑膜炎可能性大(图4.1‐1)。
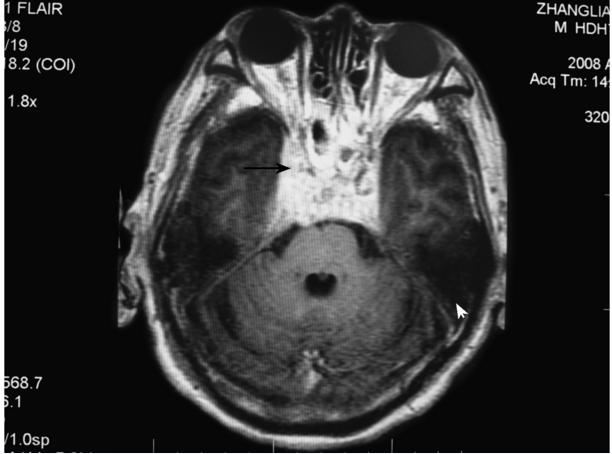
图4﹒1‐1 增强头颅MRI
可见海绵窦、脑膜强化
临床诊断:①结核性脑膜炎;②右动眼神经麻痹(结核性)。
治疗上应用地塞米松(短期)及抗结核药物异烟肼、吡嗪酰胺、链霉素、利福平系统化疗1个月后,病情明显好转,化疗3个月,动眼神经麻痹症状全部消失、复查脑脊液及头颅CT均恢复正常。出院后继续抗结核治疗达9个月,再无复发。
病例2 患者,女性,18岁,以“头痛、发热半个月,复视3天”由急诊以“结核性脑膜脑炎?”于2008年9月18日收入院。患者半月前无明显诱因出现热波动,在38~39.2℃。曾在当地医院按“上呼吸道感染”给予口服抗生素治疗,发热及头痛症状不见好转。遂到我院就诊。既往史:体健,近2个月来患者自觉有盗汗史,无结核接触史。
查体:T:38.5℃,BP:127/83mmHg。神志清、精神差,卧位,定向力、记忆力、理解力、计算力正常。双侧瞳孔等大等圆,直径约3mm,双侧瞳孔对光反射灵敏,未见眼震,双眼球外展欠灵活,但能外展到边,双眼球余各方向运动灵活,复视(+),以右视时复视明显。皱眉、示齿对称,伸舌居中,咽反射存在。双侧转颈、耸肩对称。四肢肌力5级,双侧肌张力未见明显增高及降低,四肢腱反射(++),双侧Babinski征(+),双侧Chaddock征(+),针刺痛觉双侧对称。双侧共济未见明显异常。颈抵抗,颌胸距3~4横指,Kernig征、Brudzinski征(+);双肺呼吸音粗,未闻及明显干湿性啰音。心率70次/分,律齐。腹软,肝脾未触及。双下肢未及可凹性水肿。
辅助检查:头颅CT(2008‐9‐9):平扫未见明显异常;胸片(2008‐9‐10):未见活动性病变。
脑脊液检查(2008‐9‐17):腰椎穿刺压力大于300mmH2O,外观无色清晰,潘氏试验弱(+),细胞总数234×106/L,白细胞数108×106/L,单核80%,多核20%,氯117mmol/L,葡萄糖0.8mmol/L,蛋白173mg/dl。血细胞分析(2008‐9‐17):WBC 11﹒71×109/L,淋巴87.1%,血小板344×109/L。
2008年9月19日复查腰穿:脑脊液压力约250mmH2O,外观无色清晰,潘氏试验(+),细胞总数280×106/L,白细胞数80×106/L,单核85%,多核15%,氯117mmol/L,葡萄糖1.5mmol/L,蛋白170mg/dl。脑脊液墨汁染色找隐球菌(-);脑脊液未找到抗酸杆菌;脑脊液未见细菌形态。
入院后诊断:①结核性脑膜炎;②双侧展神经不全麻痹(结核性)。给予甘露醇脱水降颅压、地塞米松(短期)及链霉素、异烟肼、利福平、吡嗪酰胺抗结核及补液治疗,患者头痛减轻,病情明显好转,复视于1周后消失,后家属要求转外院治疗。电话随诊,患者在外院继续给予抗结核治疗,病情明显好转出院。
讨论
结核性脑膜炎是结核杆菌在软脑膜表面上形成许多结核结节,蛛网膜下腔大量炎性渗出物积聚(以脑底部为甚),胶样渗出和肉芽组织充填脑沟、脑池,加之晚期脑膜增厚、粘连、钙化,致使脑脊液循环通路受阻而产生脑积水;如累及颅底脑神经,可造成脑神经麻痹[1]。
结核性脑膜炎一般临床表现:发病年龄过去多为儿童及少年,但近年来成人较多见,起病多缓慢或呈亚急性,也有急性起病,多有发热、畏光、周身酸痛、食欲减退、盗汗、乏力等。
神经系统表现:①脑膜刺激征:一般1周左右出现颈强直、Kernig征及Brudzinski征(+),儿童及老年人此征可不典型;②脑神经麻痹:颅底粘连导致脑神经受损,多见于面神经、动眼神经、展神经及视神经,可以是部分或完全,也可一侧或双侧受损,有时为结脑首发表现;③颅内压增高表现:头痛、呕吐、视神经乳头水肿、意识障碍、脑疝;④脑实质受损表现:精神症状、抽搐、瘫痪、震颤、舞蹈及手足徐动、共济失调等;⑤脊髓受损表现:可为完全性或不全性横贯损害,如截瘫、尿便障碍、传导束型感觉障碍、神经根痛、性功能障碍。
影像学表现:胸部X线片,成人患者25%~50%可见新患或陈旧性结核病灶,患儿可达50%~90%[2]。头颅X线片可在脑基底膜上或脑实质内看到钙化灶。脑CT检查是结脑诊断重要手段,病损类型为结核瘤、脑积水、基底池渗出物、脑梗死、脑萎缩、粟粒结节、结核性脓肿。脑膜脑炎型以结核瘤、脑积水和基底池渗出物多见,混合型以多样病损居多,早期结脑以脑池渗出物为多,中期以结核瘤为多,慢性迁延期以脑积水为多,晚期则以多样病损多见。病程愈长,CT影像异常率愈高。CT影像正常者预后佳,多样性损害较正常者预后差,常留有后遗症。脑磁共振对脑部结核病变的显示率较CT敏感[3],因为:①MRI能观察到CT不能或不易观察到的部位,对于视交叉、脑干及其周围、颞叶等部位的病变显示出优越性;②MRI能显示早期或较小的病变,对于结脑具有诊断意义的基底池和大脑凸面的脑膜、侧裂池渗出物较少时可以显示出异常信号;③MRI不仅能真实反映病变的形态、大小及水肿范围,而且对软组织分辨率高,有利于显示结核瘤及结核性脑脓肿的不同组织成分所呈现的不同信号。
脑脊液检查:一般约有半数患者颅内压力升高,可高达500mmH2O以上,动力学试验显示梗阻和不全梗阻。外观清亮或淡黄色,甚至呈草黄色,或稍浑浊或毛玻璃状。蛋白含量增高,平均为1.5~2.0g/L,糖和氯化物降低,细胞数多在(100~1000)×106/L。
抗结核治疗原则:①早期用药、联合用药、规律用药、适当剂量、全程用药;②选用有杀菌、灭菌作用,且通过血‐脑屏障良好的药物。常用药物:①异烟肼(H):全杀菌药,早期杀菌作用最强,易透过血‐脑屏障;②利福平(R):全杀菌及灭菌药,不能或不易透过血‐脑屏障,只有部分通过炎性血‐脑屏障;③链霉素(S):半杀菌药,对碱性环境下细胞外结核菌有杀灭作用,不易透过血‐脑屏障,脑膜炎时CSF是血中浓度的20%;④吡嗪酰胺(Z):半杀菌药,对急性炎症区、干酪病灶及巨噬细胞内相对酸性环境及生长缓慢的结核菌有特殊杀菌作用,能自由通过血‐脑屏障;⑤乙胺丁醇(E):抑菌药,结脑时CSF中浓度是血液浓度的10%~50%。异烟肼和利福平合用,链霉素和乙胺丁醇的合用能防止耐药性的出现,具有一定协同作用。
抗结核化疗方案:结脑的化疗方案目前尚未统一,初治患者多采用3HRS(E)Z/9HRE或3HRS(E)Z/6HRE/9HR 12~18个月化疗方案;而少数重症结脑采用4HRS(E)Z/8HRE/12HR的24个月化疗方案[4]。复治患者根据既往用药史和药敏试验结果,选择敏感药物,一般选对氨基水杨酸异烟肼(Pt)、丙硫异烟胺(TH1321)、左氧氟沙星(V)、阿米卡星(A)等。
糖皮质激素(激素)的作用机制:①可以减少脑膜的渗出和脑水肿、促进脑膜和脑实质炎症的消散和吸收、防止纤维组织增生,同时能缓解中毒症状,恢复受损的血‐脑屏障;②减轻继发性脑血管炎、脑软化和视神经根炎,抑制炎症反应,减少结核性渗出物,使脑底的渗出物明显减少,降低脑神经受损及脑脊液循环通路梗阻的发生率;③减轻Ⅳ型变态反应,抑制结缔组织增生,减少粘连及瘢痕形成。建议对于结核性脑膜炎患者在抗结核治疗的基础上早期应用。
脑脊液置换及鞘内注药适用于:①顽固性高颅压者;②CSF蛋白定量明显增高者;③脑脊髓膜炎、有早期椎管梗死者;④较重病例伴昏迷者;⑤肝功能异常,致使部分结核药停用者;⑥慢性、复发或有耐药者。高颅压者,术前甘露醇250ml,快速静脉滴注;缓慢放CSF 5ml,然后注入生理盐水5ml(1ml/min),静止2分钟,再重复操作,每次置换50ml,对于高颅压每次注入生理盐水3.5~4.5ml;最后注入异烟肼0.1g,地塞米松5mg。每周2~3次,直至CSF蛋白降至正常或基本正常。
本报道的两例患者病史、临床表现、脑脊液结果符合结核性脑膜炎的诊断。但病初期两例患者均被误诊。病例1早期仅表现为头痛,无结核中毒症状,被误诊为“脑供血不足”,一直按“脑血管病”治疗不见好转,当出现意识障碍才到我院就诊,行腰穿检查明确诊断。在患者外院的病历中记载,头痛近1个月就诊3次,没有体温、脑膜刺激征的记录。病例2早期于内科就诊,诊为“上呼吸道感染”,没有神经系统检查。直到头痛不见好转,出现复视后才到神经内科就诊,查体有明确的脑膜刺激征,腰穿检查明确诊断。导致误诊的原因是:①疾病的发展有其自身的演变过程,早期表现不典型使得诊断困难;②当前化疗药物和抗生素的广泛应用,使结核性脑膜炎临床表现不够典型;③病史询问得不够细致及体格检查不够全面也是导致误诊的重要原因;④当前医学领域专业分科越来越细,一方面使得医师更专业化,另一方面其他专业的知识更匮乏,更容易导致误诊误治。为了减少结核性脑膜炎的误诊,笔者建议:①对头痛患者应详细询问病史、特别要除外感染性疾病;②更耐心、仔细地进行体格检查,尤其是查脑膜刺激征、体温。当前的高科技不能替代物理检查、诊断;③对怀疑中枢神经系统感染的患者应尽早行腰穿,反复检查脑脊液;④由于当前结核的不典型性,对早期高度怀疑结核感染的患者应给予抗结核试验治疗,1周后复查腰穿,反复查脑脊液,明确诊断;⑤对表现不典型的、诊断不明确的、治疗效果不好的患者应及时地进行会诊或转诊,以免造成误诊。
在结核性脑膜炎的治疗过程中,应注意以下问题:①抗结核药和激素的合理应用。抗结核药除了要求早期、联合、适量、规律和全程外,还特别强调尽早治疗和治疗的彻底性。尽量选用易通过血‐脑屏障的杀菌药或抑菌药。在抗结核药保护下,尽早足量地应用激素是减少并发症、减少病死率的关键,激素的使用时间及减量要遵循个体化原则。②鞘内和(或)脑室内给药。腰穿放脑脊液是解除高颅压的一个重要方法,同时可行脑脊液置换,还可以鞘内注入药物以增加抗结核药物的局部浓度。对于病情较重、并发症明显的患者应在全身治疗的基础上尽早考虑鞘内注射、脑脊液置换,必要时行侧脑室外引流及注药治疗。③耐药结核性脑膜炎的防治。耐药结核性脑膜炎患者愈来愈多,尽早行抗结核药敏感实验,必要时加用新型抗结核药治疗。
点评
近年来,结核发病有上升趋势,并且临床表现不典型,常常容易漏诊,尤其是年轻的医师。提出此病例是让我们时时不要忘记看似简单,却想不到的疾病。结核并不少见,要充分重视。
原始出处:
1.闫世明,韩利军.结核性脑膜炎的诊断与治疗.传染病信息,2007,20(1):15
2.王新德.神经病学.北京:人民卫生出版社,2002:126
3.张金福,陈辉,谢汝明,等.结核性脑膜炎的MRI和CT影像表现及其比较.中国防痨杂志,2003,25(3):149
4.余秉珍,闫世明,邹志艳,等.205例成人结核性脑膜炎治疗探讨.中华结核和呼吸杂志,1992,15(2):
┃相关视频课程推荐:
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#脑神经#
32
#结核性#
43
#结核性脑膜炎#
32
#脑神经麻痹#
27
有意思.学习了
73
#结核#
27
#早期诊断#
26