咳嗽不注意 后果很严重!
2017-10-21 冯起校 黄汉伟 专科医师培训指南---内科病例讨论
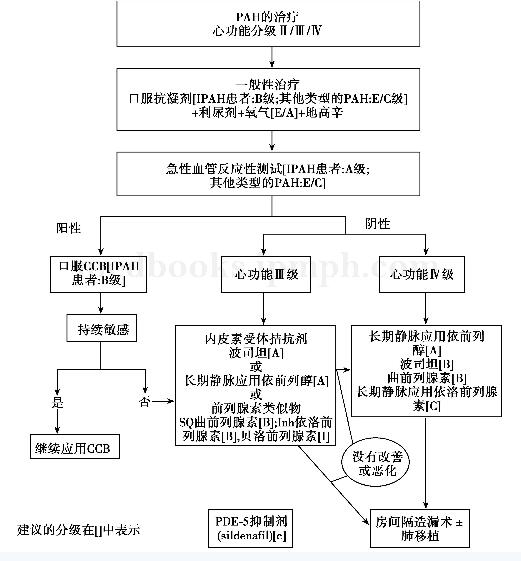
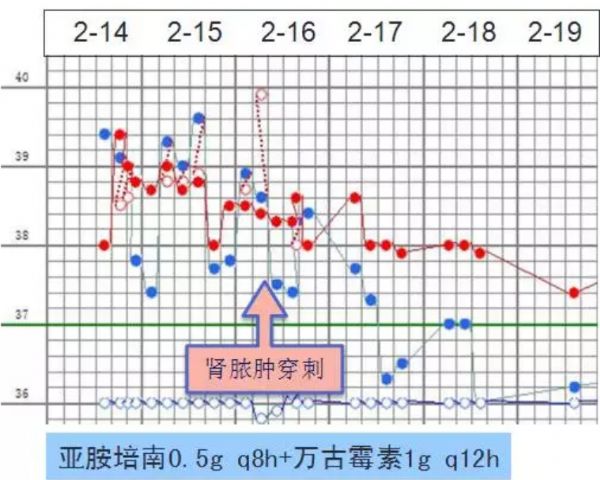
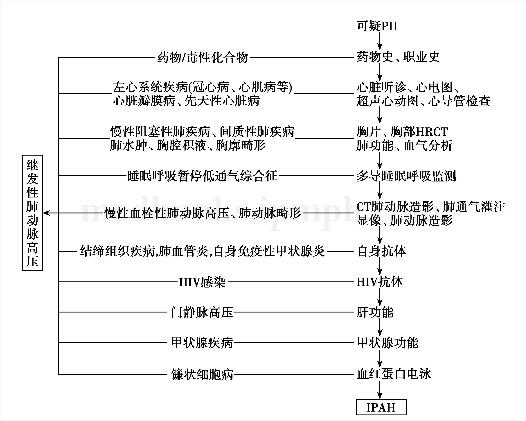
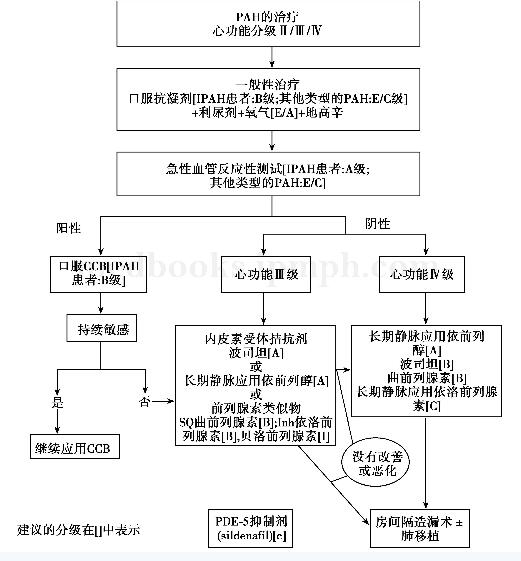
35岁男性,因“间断咳嗽8年,面黄、眼黄1年余”入院。根据患者病史及特点,本例患者肺动脉高压的诊断是成立的,但肺动脉高压是原发性的还是继发性的?如果是继发性的其原发病是什么?黄疸是由于肝细胞缺血、坏死变性所致,还是其他原因所致?看不同级别医生如何对这些问题进行讨论——
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言