2.3亿老年人,内分泌代谢疾病不容小觑!专家联手探讨“中国方案”
2018-08-03 黄晶 医师报
目前,中国已进入老龄化社会,国家统计局最新数据显示,2016年底,中国60岁及以上老年人口数量达到2.3亿,占总人口的16.7%。2.3亿老年人中,有超过4千万失能或半失能,而各种慢性病是造成失能的主要原因。
目前,中国已进入老龄化社会,国家统计局最新数据显示,2016年底,中国60岁及以上老年人口数量达到2.3亿,占总人口的16.7%。2.3亿老年人中,有超过4千万失能或半失能,而各种慢性病是造成失能的主要原因。
在2018中国医师协会内分泌代谢医师年会上,特设“老年内分泌代谢疾病管理”论坛, 探讨目前常见的老年内分泌疾病的防治策略。
郭立新 老年肌少症与糖脂代谢紊乱关系密切
北京医院郭立新教授指出,肌少症是一种“与增龄相关的进行性、全身肌量减少和(或)肌强度下降或肌肉生理功能减退”疾病。肌少症在老年人中极为常见。欧洲数据显示,肌少症在65岁以上老年人中发病率为20%,在80岁以上达50%~60%。
郭教授团队研究发现,老年肌肉减少者更容易出现糖脂代谢紊乱;在体质指数正常或超重的老年人群中不能忽视肌肉减少的存在。
该如何干预糖尿病肌少症呢?生活方式干预很重要。运动疗法是获得和保持肌量和肌力最有效的手段之一,并且可以肌肉训练与康复相结合。此外,保持平衡膳食、充足营养、补充普通维生素D是可行的营养疗法。药物治疗中,可考虑同化激素、活性维生素D、β受体兴奋剂等。
总之,肌少症与糖代谢异常、胰岛素抵抗、脂代谢异常、尿酸代谢异常、肥胖均有关系,应引起关注。
马建华 老年胰岛素强化治疗 首选胰岛素泵
65岁以上的患者中,中年起病的老年患者与老年起病的患者相比,血糖控制更差,降糖药物尤其是胰岛素的使用率更高;老年人的胰岛素抵抗与年龄无直接关系,而是肥胖、肌肉减少及活动减少所致;老年综合征(如认知障碍、视力及听力障碍、顽固性疼痛等)明显影响老年糖尿病患者血糖的控制。
ADA及CDS指南中对老年患者胰岛素强化治疗目标,即糖化血红蛋白(HbA1c)数值,没有针对年龄进行特别设定。Angus研究显示,HBA1c控制在7.0%~7.5%时死亡率和死亡风险均最低,与性别无关,而血糖波动越大,死亡率和死亡风险越大。因此,老年患者的胰岛素强化治疗要求尽可能平稳控糖。
马教授研究团队对比了60岁以上的老年患者中胰岛素泵(CSII)和多次胰岛素注射(MDI)强化降糖的效果。结果发现,CSII降糖效果更佳、低血糖发生率更低,胰岛功能恢复更好。
此外,该团队进一步研究发现,长病程患者中CSII组血糖波动最小,低血糖时间百分比最短,而血糖正常时间百分比最长,且使用CSII强化治疗后炎症指标降低最明显。
因此,CSII是老年患者胰岛素强化治疗的最佳选择方案。
而在CSII剂量的设置上,马教授提出老年人使用CSII强化降糖的胰岛素总量较年轻人少,且超短效的胰岛素类似物较短效的人胰岛素在低血糖的发生风险及餐后血糖的控制上都更有优势。
马教授团队在一项回顾性研究中发现,新诊断老年男性糖尿病患者夜间血糖水平低于同年龄段的老年女性患者,因此在使用CSII治疗时有更大的低血糖风险。这可能和老年男性性激素结合球蛋白(SHBG)水平升高有关,最新研究数据(还未发表)显示,胰岛素的敏感指数与SHBG相关,SHBG越高胰岛素的敏感性越好。
马教授强调,老年人注射部位存在表皮层变薄、真皮层萎缩、血流减少、皮下脂肪减少等特点, 建议选取腹部注射胰岛素,在老年人中捏皮注射有一定困难,且对胰岛素吸收影响不大,可以选择不捏皮注射。
单忠艳 老年亚临床甲状腺疾病 治or不治?
中国医科大学附属第一医院单忠艳教授指出,亚临床甲状腺疾病分为亚临床甲亢与亚临床甲减两种,其诊断标准主要是根据实验室检查。其中,亚临床甲减以血清促甲状腺激素(TSH)高于上限,游离甲状腺素(FT4)在正常范围为诊断依据;而亚临床甲亢以血清TSH低于下限,血清游离三碘甲腺原氨酸(FT3)、FT4在正常范围为诊断依据。
随着年龄的增长,亚临床甲减的患病率逐渐升高,患病率在普通成人中为1.3%~10%,而在老年人中高达5%~20%。那么老年人亚临床甲状腺疾病应不应该治疗?
单教授强调,TSH受到年龄的影响,年龄越大,TSH水平越高,若按照正常人标准,65岁以上老年人亚临床甲减的患病率约20%,若按照年龄特异性标准,患病率仅约3%。因此,未来老年人亚临床甲减是否应采用年龄特异性参考范围来诊断值得商榷。
老年人亚临床甲减的TSH>10 mU/L是进展为临床甲减的危险因素,也是心衰、冠心病、全因死亡率升高的危险因素。因此,老年人TSH>10 mU/L,应启动L-T4治疗。控制目标据年龄而改变:年龄在65~80岁,TSH在4~6 mU/L;年龄≥80岁,TSH<10 mU/L。
老年人亚临床甲减的TSH 值在正常上限与10 mU/L之间,若年龄>80岁可以不治疗;若年龄<80岁,同时合并心衰、冠心病、3个以上临床甲减症状或血脂升高,可以考虑L-T4治疗,治疗目标:TSH为4~6 mU/L。
对于亚临床甲亢,TSH持续<0.1 mU/L ,年龄>65岁,都应治疗;年龄<65岁,若同时合并心脏病、甲亢症状、骨质疏松,可考虑按照临床甲亢治疗;TSH持续在0.1~0.5 mU/L,若年龄>65岁或年龄<65岁,但同时合并心脏病、甲亢症状,可考虑治疗。
宋光耀 老年血脂异常 生活方式与药物双管齐下
河北省人民医院宋光耀教授指出,动脉粥样硬化性心血管病(ASCVD)是导致老年人死亡的重要原因,而血脂异常是ASCVD的独立危险因素。随着年龄的增加,总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)水平也逐渐升高,而且年龄越大,血脂异常的冠心病死亡风险越高。随着LDL-C的降低,主要冠脉事件、主要血管事件随之降低。
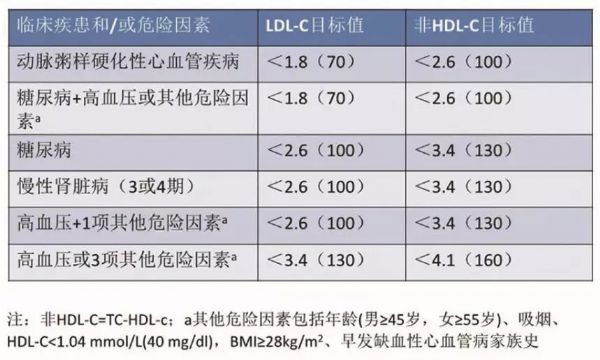
图1 老年人血脂异常调脂治疗的目标值
国内外研究证明了老年人使用他汀类药物作为二级预防的疗效和安全性。
老年血脂异常的基本治疗措施,是生活方式干预,包括戒烟、限盐、限酒、减少饱和脂肪酸和胆固醇的摄入,增加蔬菜、坚果、水果、粗纤维食物的摄入。此外,适当减轻体重,增加规律的有氧运动有是有效手段。宋教授强调,不提倡老年人过分严格控制饮食和过快减轻体重。
在药物治疗上,首选他汀类药物,他汀类药物有很多,不同种类和剂量降低胆固醇的幅度。老年人应从小或中等剂量开始用药,以后根据疗效调整剂量,多数小剂量即可达标。宋教授强调,调脂治疗的目标因合并疾病不同而有所不同(图1)。
但对于严重高甘油三酯(TG)血症患者,即空腹TG ≥ 5.7 mmol/L,应首先考虑使用主要降低TG和极低密度脂蛋白胆固醇(VLDL-C)的药物(如贝特类、高纯度鱼油制剂或烟酸)。
宋教授指出,他汀类药物相关的肌肉、肝脏、肾脏等不良反应随剂量增大而增加;老年人常同时使用多种药物,应重视药物间的相互作用;首次服用调脂药,6周内复查血脂、转氨酶和肌酸激酶。
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#分泌#
41
南方多
60
#代谢疾病#
44
学习了
71
学习了,谢谢分享。
60