肾移植术后淋巴囊肿
2022-10-07 放射沙龙 中华肾脏病杂志
淋巴囊肿(lymphocyst)又称囊性淋巴管瘤(lymphocele),囊肿压迫移植肾及周围结构引起临床症状时,需明确治疗。
【病例资料】
男,59岁,因移植肾区肿大、发胀不适5年,加重3个月于2009年7月7日入院。
病史:11年前因慢性肾小球肾炎致慢性肾功能不全行尸体肾移植。术后免疫方案为环孢素+硫唑嘌呤+泼尼松,肾功能正常。5年前感移植肾区肿胀,肾功能正常。入院前3个月移植肾区较对侧明显隆起,约两个拳头大小,伴双下肢肿胀。Scr150-170μmol/L。无发烧、恶心、呕吐、腹痛等不适,大小便无异常。
入院查体:T36.5℃,P80次/min,R17次/min,BP130/80mmHg,右下腹可及约20cmx10cm包块,无压痛,质韧,表面光滑、边界清,活动度差。血常规正常。
实验室检查:尿常规:尿蛋白3+,RBC156/μl。肾功能:BUN9.35mmol/L,Scr151.7μmol/L。
彩超:移植肾上半部包膜外见两个无回声区,分别9.7cmx8.7cmx9.1cm、8.3cmx5.8cmx7.7cm,中间见分隔。
CT:移植肾周囊肿11.7cmx7.9cmx19cm(图A)。
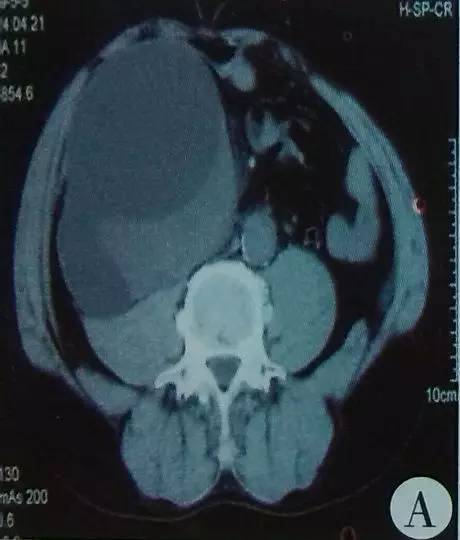
图A:术前CT示囊肿位于移植肾中上部的外后侧,移植肾皮质受压变薄
诊治经过:超声引导下置入F6肾盂造瘘管,流出淡黄色液体约540ml,引流液肌酐149μmol/L。术后3d引流量约250ml/d,第4天导管阻塞并拔除,随后手术治疗。经原移植切口探查,囊肿位于腹壁和移植肾之间,囊壁约6mm,切开后抽出淡黄色液体200ml。可见囊内多发间隔,上面有另一囊腔被间隔分开,间隔直径约12cm。间隔内抽出淡黄色液体450ml。切除两囊肿间间隔,囊腔内探查见上囊肿顶部与腹腔相邻。将上囊肿最凸向腹腔的较薄囊壁向下牵向囊内并直视下切开约14cm并切除部分囊壁送病理,使囊腔与腹腔贯通。术后右下腹包块和胀感消失。上下两囊内液体肌酐值分别为146.1μmol/L和146.3μmol/L。病理示为淋巴囊肿(图C)。术后2周复查腹部CT示原囊肿消失,原囊腔内有肠管进入,内未见积液(图B)。随访3年,无腹部疼痛、便秘等不适,尿蛋白2+,BUN6.35mmol/L,Scr121.7μmol/L。
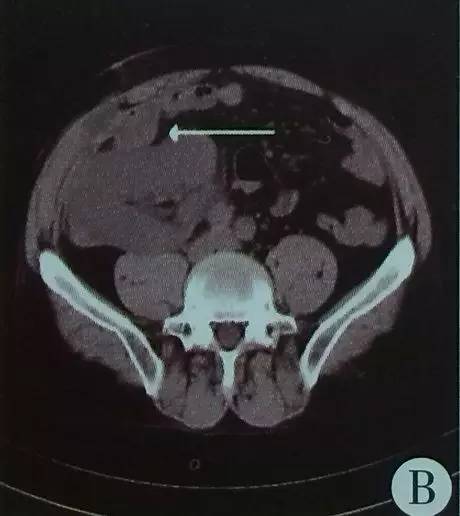
图B:术后2周CT示原囊腔内有肠管进入(箭头),原囊腔内积液消失,肾实质压迫减轻,形态基本复原
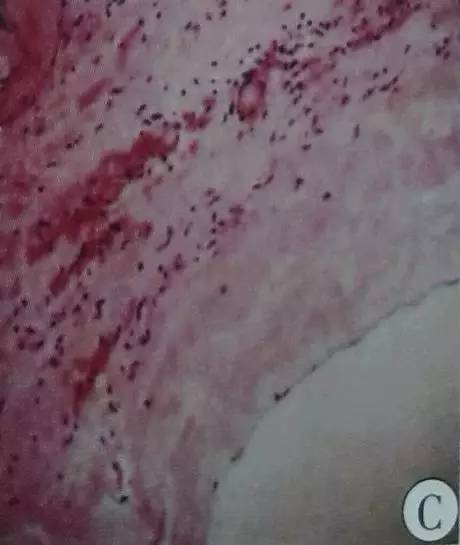
图C:囊壁病理(HEx100),囊壁由结缔组织构成,未见内衬上皮,壁内淋巴细胞浸润
【讨论】
淋巴囊肿(lymphocyst)又称囊性淋巴管瘤(lymphocele),囊肿压迫移植肾及周围结构引起临床症状时,需明确治疗。
约20%的淋巴囊肿有临床症状,症状常出现在移植后18—180d,但本例术后6年出现临床症状。症状有移植肾功能下降、腹部包块、腹部不适等。囊肿压迫肾脏、膀胱、输尿管及周围血管等导致肾功能恶化、尿频、尿路梗阻、下肢肿胀和髂血管血栓等。
诊断常需借助影像学和囊内液体检验。超声表现为移植肾周围边界清楚的无回声囊性结构,可见薄的分隔和碎片。CT图像为边界清晰的囊性薄壁低密度灶,感染或复杂的囊肿会表现为厚而不规则增强的囊壁。MRI检查表现为T2相囊壁不容易分辨的高密度结构,增强后T1相囊壁无明显增强。膀胱造影有时利于区分大的囊肿和膀胱。囊肿壁为厚的纤维结构,壁内无上皮细胞覆盖。囊液为血浆的超滤液,肌酐和钾离子不高于血清,色黄清亮,若有感染囊液会变浑浊。囊液中淋巴细胞为主,并有脂肪球。囊内液体物理性状和化验可明确诊断并可鉴别尿性囊肿、血肿、血清肿和尿瘘。微生物学检查(革兰染色和细菌培养)可证实囊液感染。
腹腔镜开窗术被认为是最有效和安全的方法。
本例囊肿为两腔,下部囊肿位于后外侧并与腹腔没有共同壁,腹腔镜寻找下部囊肿困难。经移植切口行囊肿腹腔开窗,有效避免了腹腔脏器和移植肾结构损伤。此方法尚未见报道。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






