严重脓毒症和感染性休克中氧摄取与灌注指标:诊断、治疗及预后的意义
2023-10-16 重症医学 重症医学 发表于上海
通过回顾近期的文献来检测严重脓毒症和感染性休克的诊断、治疗及预后中全身氧摄取和灌注指标的临床实用性。
综述目的
通过回顾近期的文献来检测严重脓毒症和感染性休克的诊断、治疗及预后中全身氧摄取和灌注指标的临床实用性。
近期研究成果
脓毒血症时,当全身的氧输送不能满足组织氧需,就会出现组织低灌注。组织低灌注可导致氧债、细胞损伤、器官功能障碍甚至死亡。中心静脉饱和度和乳酸等组织灌注指标可以体现组织低灌注,反映全身氧输送与氧需求之间的交互作用。近二十年的研究和质量管理行动已经显示,早期检测并干预组织低灌注可以改善病死率,改变脓毒症的治疗。最近的三个试验证实了脓毒症死亡率的空前改善,同时也对灌注指标快速正常化改善预后的概念提出了挑战。利用组织灌注指标来定义和比较血流动力学表型,我们可以更好的理解哪些患者更可能从早期目标导向的血流动力学优化治疗中获益。
总结
在严重脓毒症和感染性休克中,利用灌注指标描述患者血流动力学表型特征具有诊断、治疗以及预后的意义。但无论其血流动力学的表型如何,预后反映了就诊时所提供的治疗的质量。应用这些原则也许能更客观地解释复苏试验的成果,并将它们转化为当前的治疗实践。
关键词
血流动力学表型、乳酸、氧摄取、灌注指标、严重脓毒症/感染性休克
重点
1、严重脓毒症和感染性休克存在明确的与死亡率相关的血流动力学表型;
2、早期诊断及干预治疗可以降低这些表型的死亡率;
3、乳酸正常合并ScvO2降低、乳酸升高合并ScvO2降低(早期)、乳酸升高合并ScvO2降低(延迟的)、乳酸升高合并ScvO2升高等表型的相关死亡率是逐渐递增的;
4、逆转这些血流动力学表型的低氧或缺氧状态需要不同的干预措施;
5、这些血流动力学表型具有临床实用性,并有助于对比和解释未来的脓毒症干预试验。
介绍
维持组织正常的氧合状态,逆转组织低氧并避免组织缺氧对于防止氧債、细胞损伤、器官衰竭和死亡是必不可少的。氧摄取和灌注指标可以明确疾病的存在、量化疾病的严重程度,为临床干预提供路线图,并预测患者的预后。根据明确的血流动力学表型来描述患者特征可以降低患者的异质性,并阐明病人的选择及相关临床预后试验的结果。控制这些因素可能改善干预试验结果的信号的真实性。
严重脓毒症和感染性休克早期的血流动力学发病机制
早期脓毒症的动物和人体模型已经多次显示了循环功能不全所致的全身氧输送(DO2)及氧耗需求(VO2)的失衡。根据损害及合并症的严重程度,DO2减少是血管内容量减少、血管张力降低、心功能抑制以及代谢需求增加(即发热和呼吸做功增加)的结局。因此,未经处离的早期脓毒症的血流动力学表现为低血压、中心静脉血氧饱和度降低(ScvO2/SvO2),以及CVP和心功能指数降低,进而产生乳酸。
与动物模型试验不同,人类感染的发作和持续时间常常是未知的。因此,从脓毒症到严重脓毒症和感染性休克的进程也是未知的。根据临床表现,患者的疾病状态是一个连续的过程,其严重程度既可能隐匿,也可能显而易见。患者的血流动力学、氧输送和氧利用前景的特征可以确定其临床表型。这对临床医生和未来的探索研究可能具有诊断、治疗及预后的作用。
早期干预的概念
近20年来,在2001年被命名为“早期目标导向治疗(EGDT)”的脓毒症管理中,早期检测、抗菌治疗、感染灶控制、危险度分层以及早期氧供及氧耗平衡等基本原则使脓毒症的治疗发生了根本性的变化。EGDT是一个以专家的推荐意见和过去50年定义和发布的血流动力学优化研究为基础的标准操作程序(SOP)。在超过十年的时间里,EGDT在死亡率方面的获益一直被可靠地复制着,因此拯救脓毒症运动(SCC)将其作为脓毒症患者早期的基础治疗而普遍采用。这一应用已使过去十年中脓毒症患者的死亡率普遍下降,其血流动力学表型也有所改变。
近期,在EGDT和拯救脓毒症指南发布7年之后,有三个临床试验将EGDT方案作为常规或对照治疗,从多个方面对其进行了重新检查。尽管EGDT是一个标准的操作程序(SOP),但由于其血流动力学监测技术和原理“中心静脉血氧饱和度测定” 的应用已有50年,一些研究者认为这一血流动力学优化研究颇具争议。这些试验结果表明:与“常规治疗”比较,把目标CVP和ScvO2≥70%作为早期复苏目标并不能改善预后。尽管这些试验使我们对脓毒症有了重要的了解,但对脓毒症早期发病机制的理解仅通过生命体征和体格检查来呈现,这并不能增进我们对这种疾病的科学认识。在将这些试验结果运用到临床实践之前,临床医生应该运用氧输送和氧利用的生理学基础对这些试验进行检验。这些生理学基础提供的灌注参数允许对患者人群进行客观的比较和清晰的说明。这不仅对病人的管理很重要,对未来的试验(包括血流动力学优化试验)的理解包括也很重要。
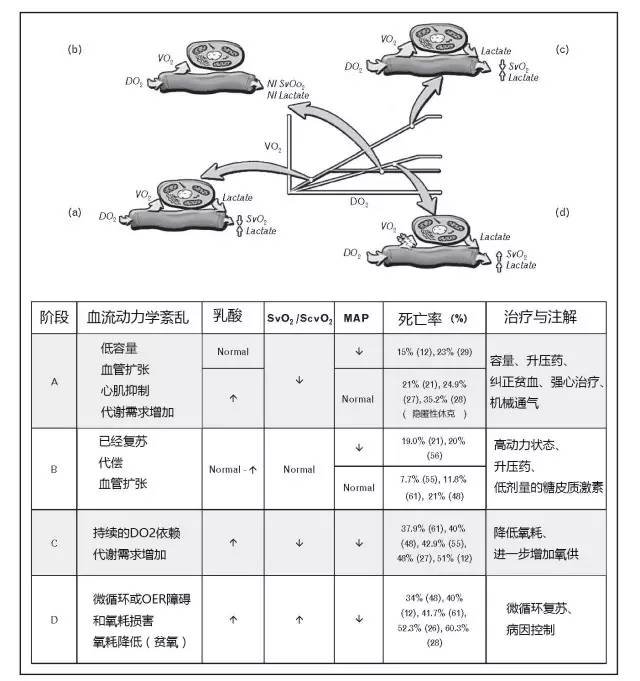
图1 严重脓毒症和感染性休克的血流动力学表型。OER,氧摄取率
严重脓毒症/感染性休克的血流动力学表型
临床和血流动力学表型被灌注指标(乳酸和ScvO2)定义为不同的阶段,并具有诊断、治疗及预后的意义(图1)
乳酸正常合并ScvO2降低
早期的DO2降低通常伴有ScvO2降低。这种情况发生在A阶段之前(图1)及非ICU单位。因为这一阶段常常发生于乳酸产生之前,因此会由于未放置测量ScvO2/SvO2的中心静脉或肺动脉导管而难以识别。这种血流动力学情况往往是由于低血压所致,并且更多地被早期液体治疗或其他增加氧输送(DO2)及(或)降低氧耗(VO2)的干预措施所逆转。据报道,ICU住院患者中乳酸正常合并ScvO2降低的发病率为33-37%。其相应的死亡率是15-23%,对液体治疗无反应的低血压患者死亡率更高。这是最为“良性”一种血流动力学表型;此阶段仅需最小的干预措施即可解决问题。
乳酸升高合并ScvO2降低(早期)
图1中的阶段A是DO2依赖阶段,此阶段开始时生命体征往往正常,这也被称作隐匿性或隐蔽性休克(图1,阶段A)。在DO2严重下降时,随后的全身氧摄取率(OER)增加或ScvO2/SvO2下降是维持VO2的一种代偿机制。这种代偿机制(OER>50%)达到极限即开始出现无氧代谢并产生乳酸。在此关键的DO2依赖阶段,乳酸浓度与DO2 和ScvO2/SvO2呈负相关(图1,阶段A)。
此阶段常出现在入住ICU前或者入住ICU早期的患者中间。由于疾病严重程度的隐匿性,这一关键阶段中高达20%的患者会出现突发的心肺器官衰竭(如心律失常、呼吸衰竭、显性休克以及心脏骤停)。在缺乏乳酸筛选时,许多这样的患者会被送到普通医疗部门,罹患上述并发症或者死亡。隐匿性休克的早期检测可使死亡率降低至10%。
乳酸正常合并ScvO2正常
图1阶段B提示在DO2依赖阶段进行了充分的复苏(乳酸正常合并ScvO2/SvO2正常)。本组患者典型特征是对干预措施有反应,心输出量增加,氧摄取率正常。这种状态可能伴有血压正常或者全身低血管阻力,需给予低剂量的血管加压素治疗。在低血压或乳酸>4mmol/L的基础上,6h内纠正初始的低ScvO2可使相应的死亡率从27.5%下降至15%。本阶段仅需最低限度的持续性血液动力学优化干预措施。
乳酸升高合并ScvO2降低(晚期)
图1中的阶段C被定义为病理性的供应依赖,即使在DO2增加的情况下,仍存在全身组织持续低氧(乳酸升高合并ScvO2降低)的证据。这些患者的心输出量、血管阻力及ScvO2降低的程度可能不同。治疗的目标仍然是增加DO2(增加氧含量、血红蛋白浓度或心输出量)或者降低VO2。
低氧血症的加重继发于急性肺损伤导致的DO2降低,并且常常伴有脓毒症的发生。代偿性的呼吸做功增加可以消耗DO2的20-40%(与休息状态下少于5%相比)。持续的ScvO2降低标志着心肺功能失代偿,需要机械通气支持。机械通气这种干预措施不仅与死亡率的增加相关,也能改变患者的血流动力学表型。机械通气与镇静的引入可增加ScvO2,并减少ICU住院患者低ScvO2的发生率。
多达15%的感染性休克患者存在心肌功能障碍。在既往存在心血管并发症的患者中,这一现象更为显著。这些患者增加适当的氧输送以满足机体需求的能力受损。尽管他们会接受用以挽救生命的机械通气治疗,但其不利的心肺交互作用可能需要更多的心血管操作。低ScvO2、CVP增加及乳酸升高提示存在显著的心肌功能障碍。这种血流动力学表型如果未被识别,将增加患者死亡率。
如果复苏的6小时内ScvO2/SvO2持续降低,死亡率可增至40%,而对于ICU住院患者,死亡率则为51%。ScvO2是急性肺损伤发病47小时后预后的预测因素,且其正常化可以使死亡率由38%降至23%。
乳酸增高合并ScvO2增加
图1中阶段D提示继发于微循环障碍或者细胞呼吸受损(细胞组织缺氧)的氧摄取率损伤(氧耗降低)。本阶段患者乳酸增高(清除障碍)的同时ScvO2增加,与高死亡率相关。在最初和6h后乳酸与ScvO2至少升高70%的患者死亡率分别为33%与31%。如果这种情况出现在ICU病房,死亡率则接近40%。当低血压并需要升压药支持成为一个伴随的特征时,此阶段的死亡率上升至46.1-60.3%。此表型的治疗仍然是困难的,并且仍是研究课题的热点。
低血压
低血压是心血管功能不全的一个重要因素,并且使所描述的所有表型的死亡率普遍增加。心血管功能不全是脓毒症发作头24小时内最致命的器官功能障碍。然而,尽管低血压被认为是休克的基本特征,但是低血压对预后的影响是多变的。感染性或血管麻痹性休克的定义是,患者在得到被认为充分的液体复苏后仍然存在升压药依赖。然而,升压药依赖性是由液体反应性和给予液体的量两方面决定。当基于1000ml 与20-30ml/kg液体输注进行对比时,这个定义是存在变化的。
因此,升压药物治疗方案的介绍创造了一种新的表型:血管麻痹表型,它可能由容量与临床医生的判断这两方面决定。这也为糖皮质激素的应用提供了一个混杂变量,在脓毒症的这个阶段推荐应用糖皮质激素。与乳酸升高合并低血压的患者相比,那些低血压合并接近正常乳酸水平的患者一般存在ScvO2升高、更少的器官衰竭以及更低的死亡率。脓毒症合并升压药依赖的患者预后是多变的。
利用血液动力学表型解释最近的脓毒症干预研究
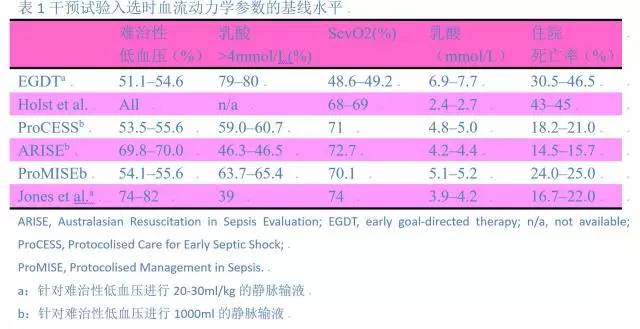
通过血流动力学表型比较相关的临床试验可以提供包括患者的入选特征、接受的治疗以及对预后的解释的客观对比。例如,脓毒症研究包含大量乳酸增加、低ScvO2、低血压、机械通气以及代表一些最致命亚组的心肺合并症患者。这些患者需要更多的干预措施去优化氧输送(即氧气、液体、血制品、强心治疗以及机械通气)。尽管与高的死亡率相关,但是此种表型如果得到早期治疗仍可以扭转。
最近的一项研究中,患者根据血色素随机分为两组,7g/dl或者9g/dl。入选时患者的乳酸和ScvO接近正常(组织无缺氧)(表1)。应用灌注的血流动力学原则解释此试验,我们可以得出如下结论:通过红细胞来增加氧输送的生理需求是极低的,这与该研究对于预后没有意义的结果一致。
最近检验EGDT的几项试验推断,早期复苏增加ScvO2没有意义。Jones等人来源于相似血流动力学表型的研究得出结论,推荐用乳酸清除率来代替ScvO2。这些试验入选患者的血流动力学表型不同于EGDT早期的试验患者(表1)。这些试验的结果和结论适用于血流动力学表型的不同阶段和疾病严重程度不同的患者(表1)。
局限性
如果不考虑血流动力学表型,死亡率取决于所提供的治疗。其他参数的应用(例如乳酸清除率、氧耗的直接测量以及微循环指标)可以进一步的提高血流动力学表型的个体化识别。
结论
严重感染与感染性休克的血流动力学表型是一个氧提取(ScvO2)、灌注(乳酸)和血压之间多维度交互的表现,能够清楚地反映死亡率的变化。血流动力学表型特征能够提供客观的信息去对比复苏研究,以及解释研究结论。个体化的血流动力学特征可以减少异质性,并且提高入选特征的真实性。这可以提高严重脓毒症与感染性休克临床预后试验的结果和结论的透明度。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言