关于超小潮气量肺保护通气策略:别急于下结论
2023-11-10 重症医学 重症医学 发表于上海
机械通气是一项复杂的干预措施,在适当的情况下,对潮气量和呼吸频率进行个性化滴定至关重要。
自 2000 年发表 ARMA 研究报告以来,小潮气量通气(LTV)一直是急性呼吸窘迫综合征(ARDS)患者的治疗标准。根据ARMA这项具有里程碑意义的研究中的对比结果而言(6ml/kg VS 12ml/kg预测体重的潮气量通气,导致的死亡率分别为 31% 与 40%),LTV 通常指以6ml/kg预测体重的潮气量通气。自那以后,一些研究(大多是观察性研究)证实了以6.0ml/kg预测体重潮气量通气的好处,包括接受有创呼吸支持的COVID-19患者。
潮气量真的应该始终保持在6.0mL/kg预测体重的水平吗?在医学上,从来没有一种策略是适用于所有患者的,这一规则也适用于小潮气量。值得注意的是,在 ARMA 研究中,LTV 通气允许潮气量达 8 mL/kg(预测体重)。
此外,这项研究中的大多数患者都处于深度镇静和麻醉状态,这有两个重要原因。首先,在自主呼吸患者中将潮气量维持在 6ml/kg预测体重的小潮气量水平非常困难,甚至是不可能的。其次,被动型患者可能比主动型患者更能从小潮气量通气中获益,因为膈肌活动减弱会导致进一步的肺不张,从而减少呼气末肺容积,进而增加肺容积伤的风险。
在过去的 10 年中,人们逐渐认识到,潮气量应根据肺的功能大小进行调整。一些观察性研究表明,低驱动压(施加的潮气量和肺功能大小的结果)与患者的预后有着密切的相关性,哪怕高驱动压只是用了一小会。对 Xtravent 研究进行的事后分析表明,在重度 ARDS 患者中,将潮气量降低到 3ml/kg预测体重是有益的,尽管这一策略需要体外清除二氧化碳以防止严重的呼吸性酸中毒。
在Lancet 呼吸子刊中,Jean-Christophe Richard团队报告了一项随机试验,该试验在COVID-19相关ARDS患者当中把超小潮气量通气([ULTV] 4ml/kg预测体重;无体外二氧化碳清除)和 LTV(6ml/kg预测体重)进行了比较。ULTV 可显著降低边缘平均 VT(4.9ml/kg预测体重 [SE 0.1] VS 6.2 ml/kg预测体重 [0.1];P<0.0001)和驱动压力(9.7 cm H2O [SE 0.3] vs 11.4 cm H2O [0.3];P<0.0001)。
然而,主要结局(ULTV 组的获胜比为 0.85 [95% CI 0.60 – 1.19];P=0.38),即第 90 天死亡和第 60 天无呼吸机天数的综合结果没有差异。接受 ULTV 治疗的患者出现严重呼吸性酸中毒的比例更高(绝对差异为 20% [95% CI 9 - 31];P=0.0004)。
Richard团队是否可以得出超小潮气量通气(ULTV)无益的结论呢?6ml/kg预测体重的 潮气量是否已足够低,还是本研究中的驱动压力已经足够低,潮气量减少至低于6ml/kg预测体重没有额外获益?尽管COVID-19引起的这种类型 ARDS 与其他类型的 ARDS 是否存在差异尚存疑问,ULTV 是否真的不能改善 COVID-19 患者的预后吗?
别急于下结认;也许ULTV能改善预后,但我们应该更加注意呼吸频率。2018 年和2020年的研究表明,机械功率与患者的预后有关。机械功率主要由潮气量、驱动压力和呼吸频率所决定。2021 年发表的一项研究表明,使用小潮气量时,机械功率只取决于驱动压力和呼吸频率。在Richard团队的研究中,ULTV通气时的机械功率略低于 LTV(21.9 焦耳/分 VS 23.8 焦耳/分),但无显著性差异,这可能是因为临床医生选择了较高的呼吸频率来补偿分钟通气量的下降(29 次/分 VS 25 次/分)。较高的呼吸频率是否会削弱ULVT 的潜在益处呢?
在此,我们想引用 1998 年发表的一项随机试验,它比 ARMA 研究早两年发表。在这项研究中,所谓的保护性通气策略包括:潮气量 6 mL/kg(预测体重)、滴定呼气末正压(PEEP)(驱动压力小于 20 cm H2O)和允许性高碳酸血症,与传统通气策略(潮气量 12 mL/kg(预测体重)、在氧合可接受下的最低 PEEP 和正常动脉二氧化碳浓度)相比,死亡率明显降低,撤离机械通气率提高,气压伤减少。这种保护性策略带来的显著疗效可能并不是因为 PEEP 增加 ,而是因为潮气量降低和允许的高碳酸血症共同导致呼吸频率降低。
然而,Richard团队的研究表明,ULTV通常会导致更高的二氧化碳水平(55.7 VS 46),因此他们使用了允许性高碳酸血症?不过,各组之间的动脉血 pH 值没有差异,可能需要更高浓度的二氧化碳。此外,小潮气量结合高呼吸频率的通气可能只对 ARDS 和顺应性极低的患者有益(即较高的潮气量会大大增加驱动压力)。而在顺应性相对正常的患者中,小潮气量通气结合高呼吸频率可能是有害的,因为这会大大增加了机械功率。
总之,机械通气是一项复杂的干预措施,在适当的情况下,对潮气量和呼吸频率进行个性化滴定至关重要(如图1)。仍需要对潮气量和呼吸频率的最佳组合进行新的研究,或许可以把驱动压力和机械功率作为目标。因此,临床医生可以考虑更从容地接受较高的动脉二氧化碳分压或更低的动脉血pH 值。
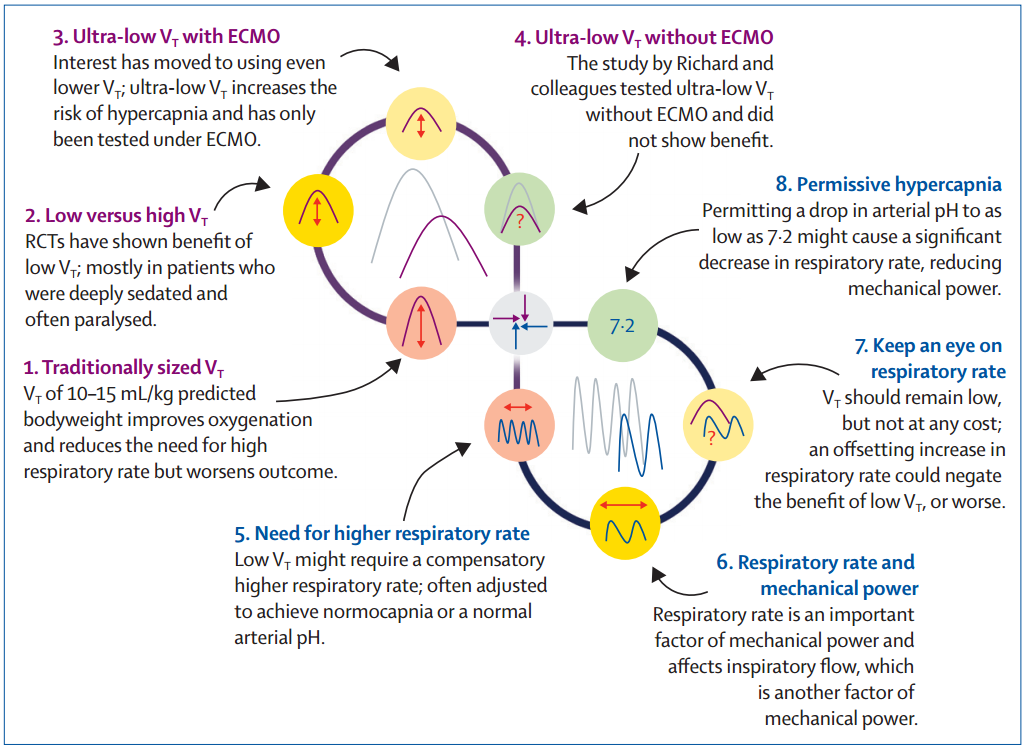
图1. 潮气量与呼吸频率之间的相互作用
1. 传统的潮气量大小 10-15ml/kg预测体重的潮气量可改善氧合,减少对高呼吸频率的需求,但会预后更差。
2. 小潮气量 VS 高潮气量 临床随机对照试验表明,小潮气量有益,但大多是在深度镇静和麻醉的患者中。
3. ECMO支持下的超小潮气量(ULTV) 人们开始关注使用更小的潮气量;超小潮气量会增加高碳酸血症的风险,目前只在 ECMO 条件下进行过试验。
4.无ECMO支持下的超小潮气量(ULTV) Richard团队的研究测试了无 ECMO 支持下的超小潮气量,结果并未显示出其益处。
5. 需要更高的呼吸频率 小潮气量可能需要代偿性地提高呼吸频率;通常通过调整呼吸频率来达到正常碳酸血症或正常动脉 pH 值。
6. 呼吸频率和机械功率 呼吸频率是机械功率的一个重要因素,并影响着吸气流量,而吸气流量是机械功率的另一个因素。
7. 关注呼吸频率 潮气量应保持在较低水平,但是不惜一切代价的;呼吸频率的增加可能会抵消小潮气量带来的好处,甚至更糟。
8. 允许性主碳酸血症 如果允许动脉血pH值降至 7.2,可能会导致呼吸频率显著下降,从而降低施加于肺部的机械功率。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







