[患者年龄]:2
[性别]:男
[科室]:儿科
【主诉】 患儿男2岁8个月,发热、精神差4d,惊跳1d
【既往史】 患儿入院前4d无明显诱因出现发热,体温最高38.8℃,精神差,有非喷射状呕吐,在当地诊所就诊,予肌注及口服药物治疗(具体用药不详),病情无明显好转。入院前1d患儿出现嗜睡、惊跳、双眼上翻,入院前2h再次就诊于当地医院,查体发现患儿足部皮疹(皮疹时间家长描述不清),诊断为“重症手足口病、病毒性脑干脑炎”,给予生理盐水扩容、甘露醇及呋塞米降颅压、米力农强心、苯巴比妥肌注后转至我院。
【药物过敏史】 无
【体格检查】 体温37.9℃,呼吸29次/min,心率137次/min,血压112/62mmHg(1mmHg=0.133kPa)。昏睡,足底、足背可见散在红色粟粒样丘疹。双眼向上凝视,双侧瞳孔等大等圆,直径约2mm,对光反射灵敏。咽充血,未见疱疹。双肺呼吸音粗,未闻及啰音,心音有力,律齐,无杂音。腹软,未及包块,肝、脾不大。深浅反射存在,脑膜刺激征阴性,双侧巴氏征阴性。肢端稍凉,毛细血管充盈时间3s。
【辅助检查】 血常规:白细胞21.84×109/L,中性粒细胞0.758,血红蛋白117g/L,血小板332×109/L,C反应蛋白4.7mg/L。降钙素原0.11μg/L。肝肾功能、心肌酶正常。细胞免疫、体液免疫、凝血四项、纤维蛋白降解常务、D-二聚体正常。咽拭子柯萨奇病毒A组16型(coxsackievirusA16,CA16)核酸阳性、肠道病毒71型(humanenterovirus71,EV71)核酸阴性。大便标本送至深圳市疾病预防控制中心检测示CA16核酸阳性、EV71核酸阴性。胸部X线片示双肺纹理增多。心电图示窦性心动过速。经颅多普勒示颅底血管血流速度在正常范围,椎-基底动脉血管搏动指数升高。血气分析:pH7.342,PCO256.5mmHg,PO2134mmHg,BE5mmol/L,HCO3-30.6mmol/L,血钠137mmol/L,血钾2.9mmol/L,离子钙1.14mmol/L,血糖5.9mmol/L。无创心排量示心脏指数及外周血管阻力指数基本正常。
[图片与造影]:
[诊断结果]:手足口病合并急性坏死性肠炎
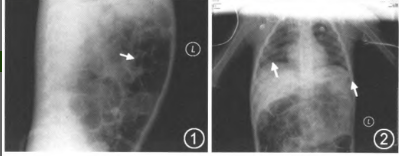
【治疗经过】 入院后予以利巴韦林抗病毒、甘露醇降颅压、丙种球蛋白1g/(kg.d)及甲基强的松龙2mg/(kg·d)抗炎、米力农强心改善微循环、补钾治疗。入院后15h患儿鼻饲奶胃潴留伴非喷射状呕吐,予禁食,查体:体温38.3℃,心率137次/min,呼吸20次/min,经皮血氧饱和度98%,血压125/70mmHg,浅昏迷,呼吸表浅伴有节律不规则,流涎,肺部听诊未及罗音,腹软,肠鸣音减弱。复查血气分析PCO260.3mmHg,BE8mmol/L,血钾4.1mmol/L,血糖7.3mmol/L,余基本正常。立即予以气管插管呼吸机辅助通气,气管导管内未见白色及粉红色泡沫痰。入院36h患儿热退,深昏迷,双侧瞳孔等大等圆,直径3mm,对光反射消失,心率170~180次/min,血压87/36mmhg,中心静脉压6~12cmH2O(1cmH2O=0.098kPa),空腹血糖5.1mmol/L,四肢湿冷。停用米力农,予以快速补液及血管活性药物(肾上腺素、多巴胺)维持血压。入院40h胃肠减压引流出250毫升黄绿色胆汁样物质,其后出现咖啡渣样物质,腹胀伴腹肌紧张,心率降至130次/min,血压78/35mmHg。血气分析:pH7.198,PCO250.8mmHg,PO271mmHg,BE-8mmol/L,血钠128mmol/L,血糖低于检测下限。给予10%葡萄糖静推,生理盐水扩容,奥美拉唑抑制胃酸,3%氯化钠降颅压。1h后复测血糖2.7mmol/L。患儿胃肠减压引流出暗红色血性物质,全身冰凉,肤色苍灰,腹胀及腹肌紧张较前明显,肠鸣音消失,无大便。急拍床边腹片示肝区积气;肠壁积气,坏死性肠炎可能(图1,2)。外科医师会诊后指出患儿门脉系统积气极为明显,多处可疑肠壁积气,结合其临床症状及腹部体征,可诊断为急性坏死性肠炎。考虑患儿生命体征不稳定,不适宜手术,建议保守治疗,予以美罗培南抗感染,动态复查腹片。2h后患儿心率及血压进行性下降,立即给予胸外心脏按压,肾上腺素静推,向家长交代病情,家长放弃抢救,患儿死亡。
【死亡诊断】 (1)急性坏死性肠炎;(2)重症手足口病;(3)病毒性脑干脑炎。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#手足口#
31
#坏死性肠炎#
29
#坏死#
18
病情变化急骤
87