指南推荐|2021年日本胃肠病学会循证临床实践指南:胆石症
2023-12-19 临床肝胆病杂志 临床肝胆病杂志 发表于上海
近年来,胆石症的发病率随肥胖人口的增加而增加,因此肥胖是胆石症危险因素。
1流行病学与发病机制
背景问题1.1 胆石症发病率
(1)近年来,胆石症的发病率随肥胖人口的增加而增加,因此肥胖是胆石症危险因素。
(2)肝内胆管结石的发病率随着胆道手术的增加而有所上升。
背景问题1.2 胆石症发病机制
(1)胆固醇结石形成与胆汁中胆固醇过饱和、结晶化和胆囊收缩性降低有关,与不良饮食习惯如过量的热量和动物脂肪摄入、长时间禁食、节食、肠道蠕动减少,使用口服避孕药,高脂血症,肥胖等因素有关。
(2)胆色素钙结石形成的主要原因是胆道感染与胆汁淤积等。
(3)当胆汁中非结合胆红素过多,会形成黑色素结石,常见于溶血性疾病,如遗传性球状细胞增多症、地中海贫血、克罗恩病以及回肠切除、肝硬化等。
背景问题1.3 胆囊结石的风险因素
40岁以上、女性、肥胖、白色人种和多产(通常称为“5F”)通常是胆囊结石的风险因素。此外,脂质代谢紊乱、上消化道及减胃手术等也会增加胆囊结石的患病风险。
背景问题1.4 胆囊结石自然史
约有70%的胆囊结石患者发现时无症状,10年累积症状率为10%~20%。由于肥胖与不良生活方式相关疾病是胆囊结石的风险因素,胆囊结石患者在心血管疾病、癌症和糖尿病方面的累积病死率较高。
临床问题1.1 胆囊结石是胆囊癌的危险因素吗?
指导意见:目前,无明确证据指出胆囊结石是胆囊癌的危险因素。(推荐程度:无,100%同意,证据等级D)
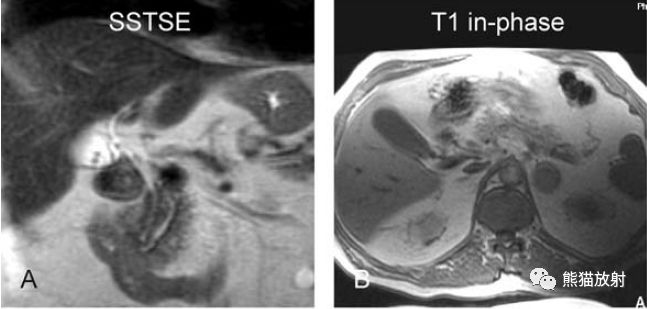
背景问题1.5 肝内胆管结石是肝内胆管癌的危险因素吗?
肝内胆管结石是肝内胆管癌的重要危险因素。
2诊断
2.1. 胆囊结石
背景问题2.1.1 胆囊结石的症状
大多数胆囊结石患者无症状,急性发作时可出现特征性腹痛、恶心呕吐等症状,合并急性胆囊炎的病例可有发热。
背景问题2.1.2 胆囊结石的诊断
有症状胆囊结石患者,应行腹部超声(US)和血液学检查。对于胆囊显像不佳或US检查结果不确定、疑似胆管炎/胆管结石、Mirizzi综合征、汇合部结石或合并胆囊癌的患者,建议行腹部计算机断层扫描(CT)、磁共振成像(MRI)/磁共振胰胆管造影(MRCP)和/或超声内镜检查(EUS)。
背景问题2.1.3 合并急性胆囊炎的诊断流程
急性胆囊炎的诊断基于局部临床症状、全身炎症表现和影像学检查,根据器官功能障碍和局部炎症表现评估其严重程度。
2.2. 胆总管结石(CBDS)
背景问题2.2.1 CBDS症状
CBDS患者通常表现为腹痛、后背痛、发热、黄疸、恶心呕吐等症状,有时也无症状。
背景问题2.2.2 CBDS诊断
对于疑似CBDS的患者,酌情行腹部US、CT和/或MRI/MRCP检查。当这些检查不确定时,建议行EUS。若合并急性胆管炎,建议采用经内镜逆行胰胆管造影(ERCP)。
临床问题2.2.1 对于疑似CBDS患者,当影像学检查(腹部US、CT和/或MRI/MRCP)不确定时,是否建议在行ERCP前进行EUS检查?
指导意见:对于疑似CBDS患者,影像学检查不确定时,建议在ERCP之前先行EUS。(推荐程度:弱,100%同意,证据等级B)
专栏1:如何区分原发性CBDS和来自胆囊的继发性结石?
(1)CBDS包括原发性CBDS和来自胆囊的继发性结石。通常认为胆红素钙结石形成于胆总管(CBD),而胆固醇和黑色素结石则形成于胆囊。然而,结石从胆囊迁到CBD的过程中会经历一系列的改变,因此在临床实践中难以确定CBDS是原发于CBD还是来自胆囊的继发结石。
(2)从治疗角度看,胆总管取石方式与结石类型无关。目前已有研究指出,即使是小切口的内镜治疗包括内镜下括约肌切开术(EST)或球囊扩张等也可在一定程度上影响十二指肠乳头肌功能,导致经十二指肠乳头逆行感染风险增加,以及胆总管结石复发。另一方面,目前认为腹腔镜下胆总管探查术(LCBDE)不影响乳头功能,降低逆行性胆管炎的风险,特别适合年轻患者。
2.3. 肝内胆管结石
背景问题2.3.1 肝内胆管结石的症状
肝内胆管结石患者常出现腹痛、发热和黄疸等症状,然而,目前无症状患者数量也在增加。
背景问题2.3.2 肝内胆管结石的诊断
(1)当怀疑存在肝内胆管结石时,通常行血液学检查、腹部US、CT、MRI和MRCP等检查。此外,建议检测肿瘤标志物评估肝内胆管癌的风险。
(2)若影像学可见肝内胆管结石并怀疑肝内胆管癌时,需进一步检查确诊肝内胆管癌。
(3)若影像学未见肝内胆管结石但有相关症状时,建议行直接胆管造影、胆管细胞学检查和胆管镜检查。
3治疗
3.1. 胆囊结石
背景问题3.1.1 合并急性胆囊炎患者的治疗
先行初步治疗,如静脉补液、给予抗生素和止痛药,再根据急性胆囊炎的严重程度进一步治疗。
背景问题3.1.2 胆囊结石的非手术治疗
(1)丁丙茶碱、氟硝西泮以及非甾体抗炎药用于急性发作。
(2)口服优胆酸可预防发作。
临床问题3.1.1 无症状胆囊结石患者是否建议行胆囊切除术?
指导意见:胆囊癌高危人群应考虑胆囊切除术。胆囊癌高风险人群包括胆结石直径>3 cm、息肉直径>10 mm、瓷性胆囊、胆囊壁增厚以及充满结石的胆囊结石患者。在随访过程中,建议向患者解释出现相关症状、并发急性胆囊炎和胆囊癌的风险,以及进行定期检查(如腹部US)的必要性。(推荐程度:弱,100%同意,证据等级C)
未来研究问题3.1.1 胆囊结石合并胆囊萎缩是否行胆囊切除术?
若影像学检查提示胆囊壁增厚(>3 mm)或局部/弥漫的不规则增厚,结合病程,行胆囊切除术排除恶性肿瘤。然而,当胆囊萎缩时,影像学上难以识别或排除胆囊癌,此情况下是否行胆囊切除术需要进一步研究确定。在临床实践中,肿瘤标志物检测和FDG-PET检查也用于确定手术适应证。值得注意的是,胆囊萎缩或胆道胃肠瘘会增加胆囊切除术的难度。
临床问题3.1.2 对于有症状的胆囊结石,胆囊切除术比非手术治疗更推荐吗?
指导意见4:对于有症状的胆囊结石,建议行腹腔镜胆囊切除术。(推荐等级:强,91%同意,证据等级C)
临床问题3.1.3 对于严重急性胆囊炎患者,是否推荐早期腹腔镜胆囊切除术而非保守治疗(包括胆道引流和抗生素治疗)?
指导意见:在严重胆囊炎病例中,应首先使用抗生素行全身治疗。
(1)对于既往有手术史的患者,推荐在三级医疗机构由经验丰富的外科医生早期行胆囊切除术。(推荐程度:弱,91%同意,证据等级B)
(2)若患者不能承受紧急/早期手术,推荐早期胆囊引流。(推荐程度:强,100%同意,证据等级A)
临床问题3.1.4 治疗急性胆囊炎,内镜下胆囊引流比经皮经肝胆囊引流更推荐吗?
指导意见
(1)对于急性胆囊炎,推荐进行经皮经肝胆囊引流术(PTGBD)。(推荐程度:强,100%同意,证据等级B)
(2)对于有凝血功能障碍或正在接受抗血小板药物治疗的患者或有腹水的患者,建议由经验丰富的内镜医生进行内镜下胆囊引流。(推荐程度:弱,100%同意,证据等级B)
(3)急性胆囊炎有多种胆囊引流方法,如PTGBD、经皮经肝胆囊抽吸术,以及内镜下胆囊引流。其中,内镜下胆囊引流包括经十二指肠乳头胆囊引流(ETGBD)和超声内镜引导的胆囊引流(EUS-GBD)。PTGBD具有较高的成功率、较低的并发症率及其操作较为简单,推荐将其用于高手术风险患者。相比之下,ETGBD是PTGBD的替代治疗方法。当患者难以实施PTGBD或是PTGBD相关并发症风险较高时(疑似CBDS、凝血功能异常、使用抗血栓药物、腹水积聚等情况),ETGBD是控制急性胆囊炎的治疗方法。介入放射学指南允许高血栓栓塞风险的患者单独使用阿司匹林抗凝行PTGBD。在服用抗血小板药物的胆囊炎患者中,PTGBD与高出血风险显著相关,在行PTGBD操作之前,应对患者充分告知出血风险。
临床问题3.1.5 Mirizzi综合征或汇合部结石的治疗,内镜治疗是否优于手术治疗?
指导意见
(1)对于Mirizzi综合征,推荐进行手术治疗。(推荐程度:强,91%同意,证据等级D)
(2)对于汇合部结石,建议在设备齐全的内镜中心进行经口胆道镜检查。(推荐程度:弱,100%同意,证据等级D)
3.2. 胆总管结石
背景问题3.2.1 CBDS的内镜治疗
标准的内镜治疗是EST联合内镜下取石,内镜下经十二指肠乳头球囊扩张(EPBD)也适用。对于内镜下难治性结石,还可使用内镜下经十二指肠乳头大球囊扩张术(EPLBD)、经口胆管镜检查(POCS)、经皮经肝胆管镜检查、球囊内镜辅助技术和EUS引导术式。
背景问题3.2.2 CBDS的手术治疗
CBDS的手术治疗包括开放手术(胆囊切除术和胆总管取石术)、腹腔镜手术(胆囊切除术和胆总管取石术),以及腹腔镜胆囊切除术联合内镜胆总管取石。
背景问题3.2.3 合并胆囊结石的CBDS的治疗
CBDS患者合并胆囊结石时,有多种治疗选项,包括:(1)内镜下胆总管取石后,行胆囊切除术;(2)同时行胆总管取石和胆囊切除术。
背景问题3.2.4 合并胆囊结石的CBDS患者,内镜下取石联合外科胆囊切除术(二阶段联合治疗)是否比外科取石联合胆囊切除(一阶段外科治疗)更有益?
二阶段联合治疗和一阶段外科治疗在胆总管完全清除、结石残余率、死亡率和并发症方面效果相当,而二阶段联合治疗的患者住院时间更长。在日本,常常采用二阶段联合治疗,即内镜下取石联合外科胆囊切除术。
未来研究问题3.2.1 对于CBDS患者,不影响Oddi括约肌功能的手术治疗是否比内镜治疗有更好的长期预后?
目前CBDS治疗后Oddi括约肌功能与预后之间的评估方法尚未确立。手术治疗CBDS对结石复发率和患者生活质量的长期预后应行进一步研究。与二阶段治疗相比,一阶段治疗可以保留Oddi括约肌的功能,结石复发率较低。Oddi括约肌功能与结石复发率之间的关系与CBDS类型及其来源(即原发性或继发性)有关,对于60岁以下的继发性CBDS或胆固醇性CBDS患者,一阶段治疗结石复发率较低。另一方面,原发性胆管结石与Oddi括约肌功能在病因、病程和预后方面的关系尚不明确。
未来研究问题3.2.2 合并胆囊结石的CBDS患者行一阶段外科治疗,腹腔镜手术是否优于开放手术?
目前对合并胆囊结石的CBDS患者推荐腹腔镜一期手术的证据尚未足够。合并胆囊结石的CBDS一阶段手术治疗方式包括开放手术和腹腔镜手术。腹腔镜手术包括腹腔镜胆囊切除和腹腔镜胆总管取石术,以及腹腔镜胆囊切除术和术中内镜CBDS取出(会师技术)。当内镜下CBDS取石有困难时,选择一阶段外科治疗。一阶段腹腔镜下胆囊切除及胆总管取石术应充分考虑手术风险、医疗机构条件及外科医生技能熟练程度。
临床问题3.2.1 未合并胆囊结石或既往胆囊切除的CBDS患者,内镜治疗是否优于手术治疗?
指导意见:对于未合并胆囊结石或既往有胆囊切除史的CBDS患者推荐内镜治疗。(推荐程度:强烈,100%同意,证据等级C)
临床问题3.2.2 无症状CBDS患者,建议取石还是随访?
指导意见:由于存在发生胆管炎和其他并发症的风险,建议对于无症状CBDS进行取石。值得注意的是,在老年、日常生活能力差或有严重基础疾病患者中,临床医生应仔细评估内镜治疗的优劣。(推荐程度:弱,82%同意,证据等级C)
临床问题3.2.3 合并急性胆管炎的CBDS患者,是否推荐直接取石?
指导意见:对于合并急性胆管炎的CBDS患者,直接取石虽安全可行,但建议在第一阶段仅进行胆管引流,并根据患者的情况进行择期取石。(推荐程度:强烈,100%同意,证据等级C)
对于合并急性胆管炎的CBDS患者,有两种治疗选择:(1)直接取石,(2)第一阶段仅进行胆管引流,并在胆管炎症状改善后再取石。在严重急性胆管炎的情况下,建议短期胆管引流并放置支架[内镜胆管支架(EBS)或内镜鼻胆管引流(ENBD)]。在处理胆管炎时,仅使用EBS治疗而无需行EST,并在急性胆管炎症状解除后择期取石,尽管住院时间会延长,但更为安全。当结石完全取出时,EBS或ENBD等胆管引流措施并非必要。Eto等在一项研究中报告了直接取石的良好治疗结果,然而,需要注意的是,该研究并未包括严重胆管炎或一般情况较差的患者。此外,存在出血倾向或正在接受抗血小板治疗的患者可在内镜操作(如EST)中/后发生出血风险。此外,结石的数量和直径也会影响直接取石的难度。因此,在治疗之前应仔细评估患者的一般情况、结石的数量和直径及胆管炎的严重程度。
临床问题3.2.4 胆源性胰腺炎是否推荐内镜治疗而非保守治疗?
指导意见:胆源性胰腺炎合并急性胆管炎建议早期内镜治疗。当内镜治疗困难时,应考虑进行经皮胆管引流(PTBD)治疗急性胆管炎。(推荐程度:强烈,100%同意,证据等级C)
临床问题3.2.5 对于大(≥10 mm)或多发胆管结石的治疗,EPLBD是否比EST更推荐?
指导意见:对于大(≥10 mm)或多发胆管结石患者,建议行EPLBD。对比EPLBD联合EST与单独EST对于较大(≥10 mm)或多发胆管结石的治疗效果,EPLBD联合EST在结石清除率上有显著优势,且机械碎石的使用频率更低;在安全性方面,EPLBD联合EST的早期不良事件率更低,大出血发生率更低,然而,在胰腺炎、急性胆管炎或穿孔的发生率方面两组无显著差异。在远端胆管狭窄或未扩张的情况下由于穿孔风险较高,禁止EPLBD。(推荐程度:强,91%同意,证据等级A)
临床问题3.2.6 对于巨大CBDS(>3 cm),是否推荐进行内镜治疗?
指导意见:对于巨大结石(>3 cm),应在专科的肝胆中心进行ESWL或POCS进行内窥镜治疗。(推荐程度:无,91%同意,证据等级D)
临床问题3.2.7 对于上消化道手术后解剖结构改变的CBDS患者,应该选择何种类型的治疗进行取石?
指导意见:对于上消化道手术后解剖结构改变的患者,建议由经验丰富的外科医生使用球囊内镜进行取石。(推荐程度:弱,100%同意,证据等级C)
在上消化道手术后(如Roux-en-Y手术、毕Ⅱ式手术)解剖结构改变的CBDS患者中,治疗方法包括内镜、经皮和外科手术取石。目前尚未有研究比较过这三种方法的优劣。对于Roux-en-Y术后CBDS患者行球囊内镜辅助ERCP治疗取得了令人满意的结果,十二指肠乳头入路成功率为92.6%~97%,胆管插管成功率为58%~95.6%,并发症发生率为7.3%~10.3%,然而此过程可能发生严重不良反应,球囊内镜辅助ERCP应由经验丰富的内镜医生进行。近年来,此类患者使用介入EUS的研究报告层出不穷,有望成为球囊内镜辅助ERCP失败病例的替代治疗。
背景问题3.2.5 对于内镜下经十二指肠乳头引流困难的急性胆管炎合并CBDS的患者,PTBD是否有用?
PTBD适用于内镜下经十二指肠乳头引流的困难病例,例如术后胃肠道重建或经十二指肠乳头插管不成功的患者。此外,EUS-BD是一种新的治疗选择。
背景问题3.2.6 CBDS患者行内镜下乳头球囊扩张术(EPBD)的适应证
有出血风险的CBDS患者是EPBD的良好适应证。
临床问题3.2.8 对于正在进行抗血栓治疗的CBDS患者,是否推荐内镜治疗CBDS?
指导意见:对于正在进行抗血栓治疗的CBDS患者,推荐内镜治疗CBDS。(推荐程度:弱,82%同意,证据等级C)
CBDS合并急性胆管炎患者,同时有凝血障碍或是正在接受抗血栓治疗,首先应进行ENBD或EBS,即单纯引流,以改善胆管炎和凝血障碍,然后停用抗血栓药物,再通过EST进行取石。对于合并急性胆管炎的血栓栓塞高危患者,如果这些患者单独服用阿司匹林,在咨询抗血栓治疗专家后,可以不停药,接受EST或EPLBD。据报道,接受噻吩吡啶衍生物治疗的患者发生意外出血的风险较高,因此这些药物应用阿司匹林或西洛他唑替代。当单独使用华法林作为抗凝剂时,如果国际标准化比值在治疗范围内,可不停药同时进行EST或EPLBD。非瓣膜性心房颤动患者暂时从华法林转为直接口服抗凝剂(DOAC)后,可进行EST或EPLBD。DOAC单药治疗应持续到进行EST或EPLBD的前一天,并在术后第一天恢复。对于上述患者来说,EPBD是EST的良好替代方案。据一项荟萃分析报道,EPBD患者手术相关出血的发生率明显低于EST患者。
临床问题3.2.9 对于老年或有严重基础合并症的CBDS患者,推荐内镜取石而不是永久性胆管支架植入?
指导意见:对于老年或有严重基础合并症的CBDS患者,更推荐内镜取石而不是永久性胆管支架植入。只有在预后不良的患者中才考虑永久性胆管支架植入。(推荐程度:弱,100%同意,证据等级C)
CBDS内镜治疗主要方法是经十二指肠乳头取石。然而,老年或有严重基础疾病的患者可能无法忍受内镜取石较长的手术时间,并且手术并发症发生风险较高。三项回顾性研究和一项随机对照试验比较了内镜下取石和永久支架置入术治疗老年或有严重基础疾病的患者CBDS的差异,结果表明短期手术并发症发生率在两组之间没有显著差异,永久性胆道支架组的长期胆道相关并发症的发生率显著高于内镜取石组,且接受永久性胆道支架术的患者长期并发症的发生更早。因此,即使对于老年或有严重基础疾病的患者,内镜下取石优于永久性胆道支架置入术,仅对于预后不良的患者才考虑永久性胆道支架置入术。永久性支架植入后,需要及时识别急性胆管炎的体征,如发热、黄疸、腹痛等,以便尽早发现和治疗胆道支架相关并发症。
临床问题3.2.10 内镜下CBDS取石,球囊导管比篮式导管更有用吗?
指导意见:球囊导管与篮式导管在内镜下CBDS取石中功效和安全性相当,两者都可使用。(推荐程度:强,100%同意,证据等级B)
临床问题3.2.11 内镜下胆总管取石术后是否建议进行胆囊切除术?
指导意见:
(1)对于伴有胆囊结石的CBDS,建议在内镜下胆总管取石术后进行胆囊切除术。(推荐程度:强,91%同意,证据等级B)。
(2)对于未合并胆囊结石的CBDS,目前缺乏证据推荐在内镜下胆总管取石术后进行胆囊切除术。(推荐程度:无,100%同意,证据等级C)。
(3)一项包含五个RCT研究的荟萃分析,比较了合并胆囊结石的CBDS患者在接受内镜下胆总管取石术后行胆囊切除术和不行胆囊切除仅随访的治疗优劣,结果显示,随访组的死亡人数显著增加,胆道疼痛、复发性黄疸和胆管炎,以及重复胆管造影(例如ERCP)的发生率较高,此外,在随访组中,35%的患者在随访期间接受了胆囊切除术。一项韩国大规模回顾性研究显示,在接受内镜下CBDS治疗的16 910例胆囊结石患者中,接受胆囊切除术的患者CBDS复发率明显较低。综上表明,对于合并胆结石的CBDS,内镜下胆总管取石术后进行胆囊切除术比随访更有效。此外,一项长期回顾性研究结果表明,对于未合并胆囊结石的CBDS患者,不行胆囊切除仅随访组与胆囊切除术组CBDS复发率无显著差异,这表明对于此类患者内镜下胆总管切开术后是否有必要进行预防性胆囊切除术仍需要进一步研究证实。
未来研究问题3.2.3 CBDS取石后口服利胆剂是否比不治疗更有效?
CBDS取石后熊去氧胆酸(UDCA)预防复发的疗效尚未得到证实。
3.3. 肝内胆管结石
背景问题3.3.1 肝内胆管结石的治疗
(1)手术治疗包括肝切除术、胆肠吻合术、胆总管切开取石术(T管引流)以及十二指肠乳头成形术。
(2)非手术治疗方法包括ESWL、经皮经肝胆道镜碎石术、EUS引导的肝胃吻合术、内镜逆行胆管造影(ERC)、球囊辅助ERC取石术,以及经POCS取石术。
背景问题3.3.2 肝内胆管结石患者行肝切除术的手术指征
(1)合并肝内胆管细胞癌和/或肝萎缩的患者需行肝切除术。
(2)非手术治疗失败的患者可行肝切除术。
临床问题3.3.1 无症状肝内胆管结石是否仅建议随访?
指导意见:对于未合并胆管癌*、肝萎缩*、胆道狭窄**或胆道扩张**的无症状肝内胆管结石,建议随访,无需手术。随访期间,定期行影像学检查和肿瘤标志物检测,以便早期发现肝内胆管癌。(*推荐程度:弱,100%同意,证据等级C;**推荐程度:弱,82%同意,证据等级D)
背景问题3.3.3 ESWL对肝内胆管结石是否有效?
ESWL对结石完全清除率不高。联用内镜治疗结石清除率高。
背景问题3.3.4 与经皮经肝胆道镜碎石术相比,经口内镜治疗肝内胆管结石更有效吗?
经口内镜取石(包括ERC、球囊辅助ERC和经口胆道镜取石)的治疗结果与经皮肝穿刺胆管镜碎石术相当。
4预后和不良反应
背景问题4.1 胆囊结石患者,胆囊切除术后的长期并发症
长期并发症包括胆管或胆囊管残留或新发结石、胆石腹腔内迁移、十二指肠乳头括约肌功能障碍、胆道损伤、切口疝,以及手术导致的胆汁酸代谢紊乱等。
背景问题4.2 胆囊切除术是否会损害消化和吸收功能?
目前没有证据表明胆囊切除术会损害消化和吸收功能。
背景问题4.3 CBD或肝内结石取石后,残余结石是否是急性胆管炎和肝脓肿的危险因素?
目前很难确定结石是残留还是复发,残余/复发结石可能是急性胆管炎和肝脓肿的危险因素。
背景问题4.4 CBDS治疗后的长期并发症
长期并发症包括复发性胆管结石、急性胆管炎和急性胆囊炎。
背景问题4.5 肝内胆管结石治疗后的长期并发症
结石复发是最常见的并发症,其次是急性胆管炎、肝脓肿和肝内胆管癌。
全文下载
http://www.lcgdbzz.org/cn/article/doi/10.3969/j.issn.1001-5256.2023.11.009
引证本文
陈祯美, 林晶, 陈进宏 .《2021年日本胃肠病学会循证临床实践指南:胆石症》意见要点[J]. 临床肝胆病杂志, 2023, 39(11): 2569-2574

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#胆石症# #肝内胆管结石#
31