患者仅表现为反复乏力 医生大海捞针找到罕见病因
2019-01-23 辛永宁 柏愚 消化科病例分析:入门与提高
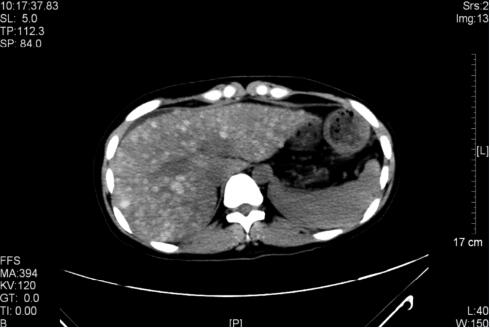
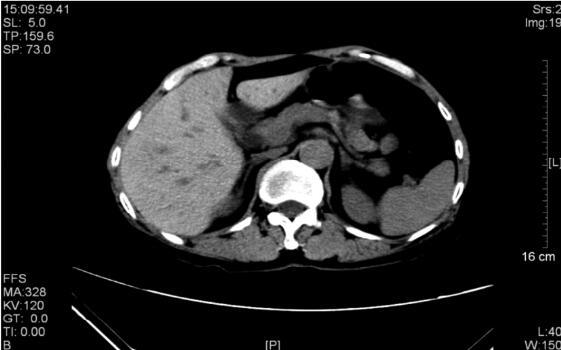
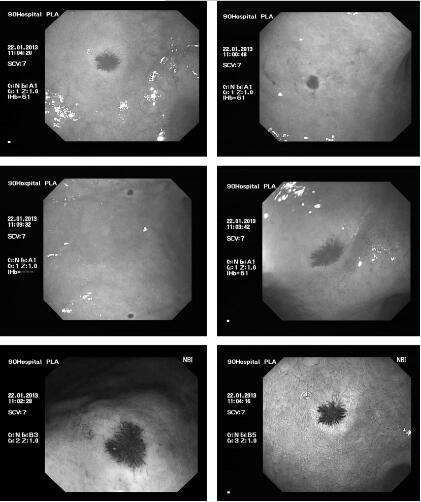
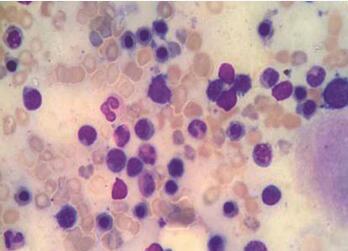
57岁男性,因乏力入院。然而,全身诸病均可引起乏力,仅凭此想要确诊病因,无疑是大海捞针。随后患者口述1个月前入住当地医院,肝功能检查提示转氨酶、胆红素偏高,曾解不成形黑便2次,自服雷尼替丁治疗大便转黄。初步诊断为肝硬化肝功能失代偿。然而入院后检查提示,肝脏炎症损伤不重,肝功尚可。进一步CT检查,才终于找到病因,为一种极为罕见的疾病。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#乏力#
33
#罕见#
40