患者病程简述
基本情况:62岁男性患者,于2023年7月3日入院治疗。
主诉:白细胞减少11年,双膝关节疼痛7年,泡沫尿6年。
现病史:2012年3月患者因左耳垂处皮肤破损后出现发热,体温最高达39℃,不伴寒战、咳嗽、咳痰,皮损处无溢脓、红肿,在当地医院输“头孢拉定”10余天,体温降至正常,后出现全身泛发性皮疹,累及颜面、颈部、躯干、四肢,呈红色斑片状,轻度瘙痒和疼痛,日晒后加重,颜面部皮疹以双侧颧部为著,跨鼻梁,不累及鼻唇沟。就诊于青岛市市立医院,查“血常规示白细胞2.30×10*9/L;抗nRNP抗体(+++),抗Sm抗体(+++),抗SSA抗体(+++),抗Ro-52抗体(++),抗核糖体P蛋白抗体(+)”,诊断为“系统性红斑狼疮”,就诊于我院,化验示:抗核抗体1:640均质型,抗U1-nRNP/Sm抗体(+),抗Sm抗体(+),抗SSA抗体(+),抗Ro-52抗体(+),抗核糖体P蛋白抗体(+),周边型P-ANCA(+)1:40,抗ds-DNA(+)1:10,抗U1-snRNP抗体(+),确诊系统性红斑狼疮伴血液系统受累和皮肤受累,给予免疫抑制剂、激素及对症支持治疗,上述症状好转后出院。2016年5月患者因双膝关节疼痛2月余,就诊于我科,化验提示:结核抗体(-);抗ENAs:抗核抗体(+)1:100均质型、抗SSA/Ro60(+)、抗SSA/Ro52(+),狼疮组合、pANCA+cANCA、MPO+PR3均阴性,诊断为系统性红斑狼疮伴血液系统受累和皮肤受累,给予免疫抑制剂、激素、补钙等治疗,上述症状好转后出院。2017年患者因面部蝶形红斑、泡沫尿、头痛就诊于青岛市市立医院,自述尿蛋白3+,诊断为狼疮肾炎、肾性高血压,给予“泼尼松片、硫酸羟氯喹0.2 g bid,复方环磷酰胺100 mg qd”等治疗,院外规律复诊,激素逐渐递减至10 mg qd,1年前暂停使用环磷酰胺、缬沙坦,目前规律口服醋酸泼尼松片10 mg/d晨服,硫酸羟氯喹片200 mg bid,14天前患者自觉双膝关节疼痛加重,活动后加重,今为求进一步诊治就诊于我科。病程中无口腔溃疡;无口干、眼干、牙齿片状脱落;无足跟痛、双侧腹股沟区疼痛;无四肢对称性肌痛、肌无力。患者自发病以来,患者精神食欲好,睡眠佳,大小便正常,体重无明显变化。
既往史:高血压病史6年,血压最高130-140/80-90 mmHg,既往口服缬沙坦(具体剂量不详),遵医嘱停药1年余,自述血压控制尚可。
家族史:无。
体格检查:口腔内未见血泡,浅表淋巴结未触及肿大,胸骨无压痛,心肺未见阳性体征,腹部无压痛,肝脾肋下未触及,双膝关节肿胀、压痛(+),双下肢无水肿。
实验室检查:尿常规、24小时尿蛋白定量、便常规、便潜血、甲功、凝血系列、传染病系列、血脂、心肌酶、电解质、8点皮质醇未见明显异常。血沉、CRP、RF(5.72 IU/ml)正常。
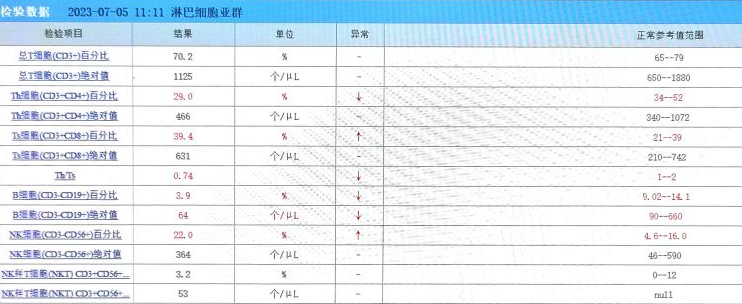
血常规示红细胞计数为4.16×10*9/L,红细胞比容0.393 L/L;肝肾功检查示总蛋白59.6 g/L,白蛋白37.9 g/L,总胆红素28.1 μmol/L,直接胆红素6.3 μmol/L,尿酸489 μmol/L;ANCA(-);RAs/抗ENAs无异常;狼疮检测9项、狼疮抗凝物检测无异常;免疫球蛋白M 0.31 g/L、补体C3 0.69 g/L,补体C4 0.04 g/L;白介素-6 8.93 pg/mL,干扰素-α 9.08 pg/mL;淋巴细胞亚群检查结果见下表:
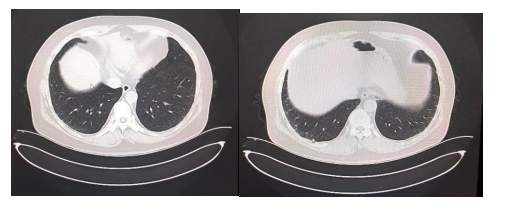
辅助检查:胸部CT示双肺胸膜下轻度间质性改变;右侧第5肋肋骨陈旧骨折;扫描所及肝多发小脓肿。
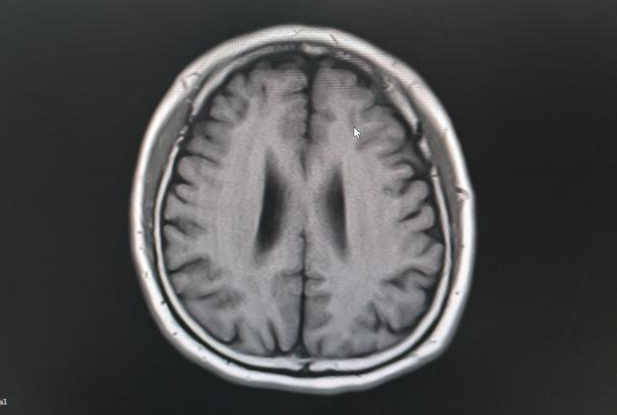
头颅MRI+DWI示双侧额叶皮层下及侧脑室旁缺血灶。
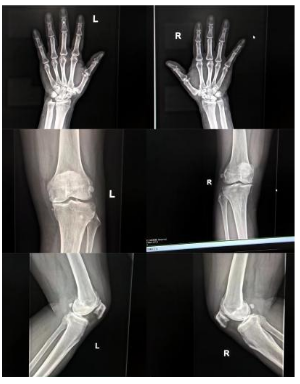
双肾及血管彩色多普勒超声示双肾及动静脉未见异常;腹部多普勒超声示脂肪肝(轻-中度),肝多发囊肿;骨盆正位X线片未见骨盆骨质明显异常;双手、双膝正侧位X线片示双手骨质轻度退行性改变,双膝关节退行性骨关节炎、左侧稍著。
诊断及鉴别诊断:
初步诊断:系统性红斑狼疮 狼疮肾炎 血液系统受累 骨关节炎 肝囊肿 腰椎间盘突出
出院诊断:系统性红斑狼疮 狼疮肾炎 双膝骨关节炎 脂肪肝(轻中度) 肝多发囊肿
鉴别诊断:干燥综合征 ANCA相关性血管炎
治疗:
原治疗方案:醋酸泼尼松片10 mg qd;硫酸羟氯喹片200 mg bid
当前治疗方案:醋酸泼尼松片7.5 mg qd;硫酸羟氯喹片200 mg bid;来氟米特片10 mg qd
随访与转归:继续规律随诊。
病例总结
系统性红斑狼疮(SLE)以全身多系统多脏器受累、反复的复发与缓解、体内存在大量自身抗体为主要临床特点,如不及时治疗,会造成受累脏器的不可逆损害,最终导致患者死亡1。临床中,SLE可累及肾脏、神经系统和血液系统等多个器官/系统,严重影响患者预后。因而,降低器官损害被作为SLE的治疗原则之一1。本病例中,SLE已累及肾脏和血液系统,出现狼疮肾炎和血液系统病变。
羟氯喹是SLE的基础用药。SLE患者长期服用羟氯喹不仅可以降低疾病活动度、降低器官损害和血栓发生风险,还可以改善血脂情况,并提高生存率。因此,我国指南明确建议,对无禁忌的SLE患者,推荐长期使用羟氯喹作为基础治疗(1A)1。羟氯喹在SLE领域积累大量的临床试验数据,具有明确的多重获益和安全性优势。就降低器官损害而言,LUMINA研究显示2,在518例病程≤5年的SLE患者中,羟氯喹可降低32%-45%的器官损害风险(图1)。
研究分为接受羟氯喹和不接受羟氯喹治疗组,两组患者同时接受糖皮质激素和/或硫唑嘌呤和/或环磷酰胺治疗。倾向性评分矫正后进行Cox风险比例模型分析。
图1 新发系统损害情况对比
同时,羟氯喹可降低SLE确诊3年后器官损害发生率。一项研究全面系统回顾1982年至2007年间Medline和Embase数据库的文献,纳入1970-2009年间确诊1年内的SLE患者3,对481例接受3年以上随访的SLE患者进行深入分析发现,羟氯喹治疗与SLE确诊后3年的器官损害风险降低显著相关(表1)。
表1 多变量分析SLE系统损害风险因素
本病例患者确诊SLE多年后伴发狼疮肾炎。肾脏是SLE最常累及的器官,40%-60%的SLE患者起病初即有狼疮肾炎4。依据我国指南,羟氯喹亦是治疗狼疮肾炎的基础用药之一,具有免疫调节和抑制肾脏损伤进展的作用,能预防SLE患者肾损害的发生,预防LN复发,延缓肾脏损害的进展并减少终末期肾脏病的发生4。
此外,羟氯喹安全性良好。纵向观察性研究5,羟氯喹等抗疟药长期治疗可减少SLE患者器官损害,减少糖皮质激素的使用,并且不增加眼毒性(表2)。
表2 SLE诊断后5年的临床结局
根据抗疟药的使用分为三组:5年内抗疟药使用时间>60%(A组),5年内抗疟药使用时间<60%(B组),未使用抗疟药(C组),比较5年后的患者结局。
SDI:系统性红斑狼疮国际临床协作组损伤指数;LDA:低疾病活动度;SLEDAI-2K:SLE疾病活动度指数2000;GCS:糖皮质激素;AM:抗疟药,包括CQ和HCQ,超6成使用羟氯喹
SLE患者常常伴发器官损害。在众多研究证据的支撑下,羟氯喹作为SLE的基础用药,在控制疾病进展和预防器官损害等多个方面具有不可替代的价值。期望能开展更多研究“深挖”羟氯喹的潜力,助其在风湿免疫领域发挥更大作用。
参考文献:
1. 中华医学会风湿病学分会. 中华内科杂志,2020,59(3):172-185.
2. Fessler BJ, et al. Arthritis Rheum. 2005 May;52(5):1473-80.
3. Akhavan PS, et al. J Rheumatol. 2013 Jun;40(6):831-41.
4. 中国狼疮肾炎诊断和治疗指南编写组.中华医学杂志,2019,99(44):3441-3455.
5. Pakchotanon R, et al. J Rheumatol. 2018 Jan;45(1):90-94.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












