是时候根除一下了!顶刊发文:根除幽门螺旋杆菌可使胃癌风险降低50%!
2022-09-08 消化界 消化界
幽门螺旋杆菌,习惯性称为幽门螺杆菌、H.pylori,菌体带有2-6根鞭毛,是唯一能够在胃的强酸环境下生存下来的细菌,居于胃粘膜下和胃粘膜上皮之间,能活跃的侵入黏膜上皮细胞。
胃癌是全球第五大常见的癌症,是癌症相关死亡的第三大原因,东亚人群中胃癌的发生率居全球之首。幽门螺旋杆菌(H. pylori)感染被认为是胃癌发生的最重要的风险因素。
Helicobacter pylori,简称Hp,幽门螺旋杆菌,习惯性称为幽门螺杆菌、H.pylori,菌体带有2-6根鞭毛,是唯一能够在胃的强酸环境下生存下来的细菌,居于胃粘膜下和胃粘膜上皮之间,能活跃的侵入黏膜上皮细胞。
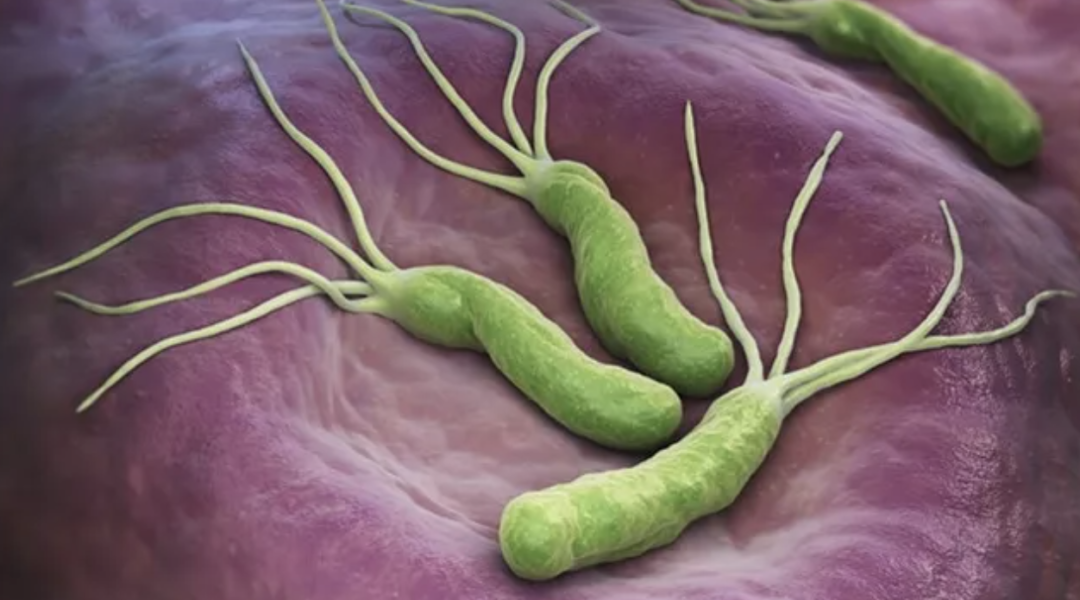
H. pylori可通过细菌学、细胞毒素以及免疫激活等多种途径造成黏膜慢性炎症,久而久之,在解剖上即表现为上皮损伤,反复的损伤造成腺体枯萎,进而导致胃粘膜萎缩,随着时间的推移或者反复感染H.pylori,黏膜萎缩的概率和严重程度增大,黏膜变薄,新生的上皮肠化。
根除幽门螺旋杆菌,可降低胃癌患病风险!
肠化生被认为是胃粘膜对长期不利环境的适应性反应,并且在再生过程中异源增生的肠上皮进一步异常发展,形成非典型增生,表现为细胞异型性和腺体结构紊乱,目前,“慢性浅表性胃炎—萎缩性胃炎—肠上皮化生—非典型增生—胃癌”模式已经得到多数临床学者的认可。
近日,发表在Gastroenterology杂志的一项研究,在高风险人群中评估根除幽门螺旋杆菌治疗对胃癌发生率和致死率的长期影响。

这是一项在我国南方胃癌高风险去开展的前瞻性、随机、安慰剂为对照的临床试验。自1994年7月期,共招募了1630位无症状的幽门螺旋杆菌感染者,随机(1:1)分组接受幽门螺旋杆菌根除治疗的标准三联疗法(n=817)或安慰剂(n=813),然后随访至2020年12月。主要终点是胃癌的发生率。次要终点是总死亡率和原因特异性的死亡率。

在26.5年随访期间,治疗组和安慰剂组分别有21位(2.57%)和35位(4.31%)受试者被确诊为胃癌。与接受安慰剂处理的对照相比,接受幽门螺旋杆菌治疗的受试者胃癌的发生率较低(风险比[HR] 0.57)。在基线无胃癌癌前病变和无消化不良症状的受试者中,根除幽门螺旋杆菌的胃癌风险降低更为明显(HR分别是0.37和0.44)。此外,与安慰剂组527位持续性幽门螺旋杆菌感染的受试者中观察到的32例胃癌相比,成功根除幽门螺旋杆菌的625位受试者中只发现了16例胃癌(HR 0.46)。但是,两组的任何死亡终点之间都没有显著差异。

总结示意图
因此,根除幽门螺旋杆菌可能对高危人群有长期的胃癌保护作用,特别是对于没有癌前病变的感染个体。
那么,如何根除Hp?
H.pylori所致胃炎作为一种感染性疾病,似乎所有的H.pylori阳性者均有必要治疗,但应该看到,目前我国的H.pylori感染率仍达约50%,主动筛查所有的H. pylori阳性者并进行治疗目前难以达成,现阶段仍然需要遵从根除H. pylori指征(下表),以便主动对获益较大的个体进行H. pylori检测和治疗。

H.pylori耐药是全球面临的重要难题,我国的H.pylori耐药形势更为严峻。总体而言,H. pylori对克拉霉素、甲硝唑和左氧氟沙星的耐药率(包括多重耐药率)呈上升趋势,而对阿莫西林、四环素和呋喃唑酮的耐药率仍很低。传统抗菌药物耐药率的逐年上升导致传统三联方案根除率不断降低,传统三联方案在我国大部分地区不再适合作为一线H.pylori根除方案。
《第五次全国幽门螺杆菌感染处理共识报告》推荐铋剂四联方案作为主要的经验性治疗根除H.pylori方案,总共包括7种方案。

注:a标准剂量质子泵抑制剂+标准剂量铋剂(2次/d,餐前小时口服)+2种抗菌药物(餐后口服)。标准剂量质子泵抑制剂为艾司奥美拉唑20mg,雷贝拉唑10mg(或20mg)、奥美拉唑20mg,兰索拉唑30mg,泮托拉唑40mg,艾普拉唑5mg,以上选一;标准剂量铋剂为枸橼酸铋钾220mg(果胶铋标准剂量待确定);b疗效按Graham分级:C级为85%-90%,B级为90%-94%
除含左氧氟沙星的方案不作为初次治疗方案外,根除治疗不分一线、二线,应尽可能将疗效高的方案用于初次治疗。我国多数地区为抗菌药物高耐药地区,推荐经验性铋剂四联治疗方案疗程为14 d,除非当地的研究证实10 d治疗有效(根除率>90%)。根除方案中抗菌药物组合的选择应参考当地人群中监测的H.pylori耐药率和个人抗菌药物使用史。
此外,方案的选择应该权衡疗效、费用、潜在不良反应和药物可获得性,做出个体化抉择。初次治疗失败后,可在其余方案中选择一种方案进行补救治疗。方案的选择需根据当地的H.pylori抗菌药物耐药率和个人药物使用史,权衡疗效、药物费用、不良反应和药物可获得性。
即使H. pylori彻底治愈后也不能松懈,若没有注意,仍然有复发的可能性。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#螺旋杆菌#
45
#癌风险#
54
#根除#
51
#风险降低#
52