J Am Coll Cardiol: 女性孕期高血压损害很大
2021-04-03 MedSci原创 MedSci原创
无论是妊娠期高血压还是先兆子痫,这些关联持续存在,都与更高的过早死亡风险相关,尤其是与心血管疾病相关的死亡,即使在没有慢性高血压的情况下也是如此。
妊娠期高血压疾病(HDPs)是导致孕产妇和围产儿发病率和死亡率的主要原因。然而,人类发展规划是否与过早死亡(70岁之前)的长期风险相关尚不确定。Yi-Xin Wang等为了解决这些重要的问题,将重点放在了人类健康计划(HDPs)中的妊娠期高血压和先兆子痫,并研究了HDP与正在进行的大型队列研究NHS-II(护士健康研究II)中产妇的各种原因和特定原因的过早死亡率之间的关系,研究成果发表在了J Am Coll Cardiol 杂志。

该研究的目的是评估高密度脂蛋白(HDPs)是否与过早死亡有关。1989-2017年间,作者对88395名参加“护士健康研究II”的临产女护士进行跟踪调查。研究重点是妊娠期高血压疾病和先兆子痫。用Cox比例风险模型估计高密度脂蛋白与过早死亡率之间的风险比(HRs)和95%可信区间(CI),并对相关混杂因素进行调整。
作者记录了2387名女性在70岁之前死亡,其中1141人死于癌症,212人死于心血管疾病。HDP的发生,无论是妊娠期高血压或先兆子痫,与随访期间过早死亡的HR为1.31(95%CI:1.18~1.46)相关。当检查特定死因时,这些与心血管疾病相关死亡率的关系最强(HR:2.26;95%CI:1.67至3.07)。高密度脂蛋白与各种原因的过早死亡之间的关联仍然存在,而不管随后是否发展为慢性高血压(仅高密度脂蛋白的HR:1.20[95%CI:1.02至1.40],以及高密度脂蛋白和随后的慢性高血压的HR:2.02[95%CI:1.75至2.33])。
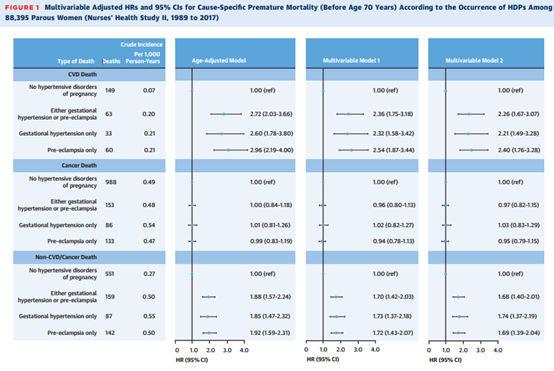
在年龄调整模型中,随访开始时的年龄(以月为单位)和当前问卷周期的日历年被包括为分层变量。多变量模型1进一步调整了白人种族/民族;孕前体重指数;以及随时间变化的绝经状态、当前激素治疗使用、每日阿司匹林使用以及父母心肌梗死或中风病史。多变量模型2进一步调整了随时间变化的母乳喂养持续时间、产次、酒精摄入量、吸烟状况、体力活动、AHEI-2010饮食评分和当前体重指数。分别评估GHTN和先兆子痫与早产儿死亡率的关系,并始终对照正常血压妊娠进行评估。
HDP的发生,无论是妊娠期高血压或先兆子痫,都与过早死亡的风险增加有关,尤其是心血管疾病的死亡,即使在没有慢性高血压的情况下也是如此。
该研究在30年的时间里反复确定了许多与生活方式和健康相关的特征。无论是妊娠期高血压还是先兆子痫,这些关联持续存在,都与更高的过早死亡风险相关,尤其是与心血管疾病相关的死亡,即使在没有慢性高血压的情况下也是如此。该研究强调了临床医生在评估患者的心血管病发病率和死亡风险时筛查HDP病史的必要性。
原文出处:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#Cardiol#
28
#Coll#
36