Cell:华人学者首次培育出前列腺癌类器官
2014-09-11 伊文 生物探索
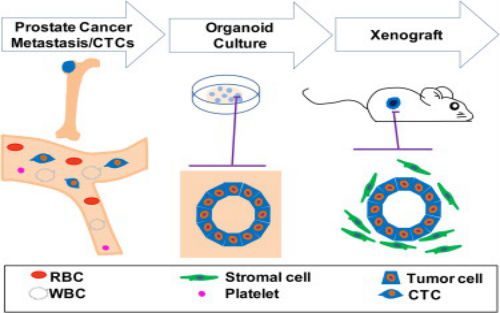
由纪念斯隆凯特林癌症中心领导的一项研究,第一次证实了可以在实验室培育出源自人类前列腺肿瘤的类器官(Organoids),为研究人员提供了一个令人兴奋的新工具来测试癌症药物和个体化的癌症疗法。研究结果发表在《细胞》Cell杂志上。 研究人员称利用来自于转移性前列腺癌患者的活组织样本,他们成功地培育出了6个前列腺癌类器官,而第7个类器官来自于一名患者的循环肿瘤细胞。类器官是一种由聚集在一起的细胞

由纪念斯隆凯特林癌症中心领导的一项研究,第一次证实了可以在实验室培育出源自人类前列腺肿瘤的类器官(Organoids),为研究人员提供了一个令人兴奋的新工具来测试癌症药物和个体化的癌症疗法。研究结果发表在《细胞》Cell杂志上。
研究人员称利用来自于转移性前列腺癌患者的活组织样本,他们成功地培育出了6个前列腺癌类器官,而第7个类器官来自于一名患者的循环肿瘤细胞。类器官是一种由聚集在一起的细胞构成的三维结构,其空间组织结构与器官相似。
这些前列腺癌类器官的组织结构与它们起源的转移灶样本高度相似。测序转移灶样本和匹配的类器官显示,每个类器官与它们起源的患者癌症基因完全一致。
纪念斯隆凯特琳癌症中心的陈宇(Yu Chen,音译)博士说:“鉴别出一些分子标记物来指明一种药物是否会起作用,或是一种药物停止作用的原因,对于癌症精确治疗至为重要。但我们只有有限的能力对一些药物展开测试,尤其是在前列腺癌状况下,研究人员只能获得少数的前列腺癌细胞系。”
加上这7种前列腺癌类器官,陈宇博士研究团队将现有前列腺癌细胞系的数量增加了一倍。
“我们现在拥有了一个可任我们支配、来捕获前列腺癌分子多样性的新资源。这将成为我们可以用来测试药物敏感性的一个宝贵的工具,”陈宇说。
尽管利用类器官来研究癌症是一个相对较新的领域,但其扩展非常的迅速。2009年,荷兰Hubrecht研究所的Hans Clevers博士证实肠干细胞能够形成类器官。Clevers博士是发表在今天Cell杂志上的另一篇姊妹文章的主要作者,在这篇论文中他描述了如何构建出健康的前列腺类器官。陈宇博士的论文第一次证实了可以培育出来自前列腺癌样本的类器官。
这些前列腺癌类器官可以用于同时测试多种药物,陈宇博士研究小组正在追溯比较给予每位患者的药物对类器官的效应,以找到一些线索来了解患者对治疗有或无反应的原因。未来,在给予患者真正的个体化治疗之前有可能可以先对患者的类器官进行药物测试。
前列腺癌是美国男性最常见的一种癌症,仅次于皮肤癌,2014年大约有23.3万新确诊病例。它也是第二大男性癌症死亡原因;每36位男性中就有1人死于这一疾病。
尽管其发病率高,却难于在实验室中复制前列腺癌。许多在前列腺癌生长中起作用的突变却并不出现在当前获得的细胞系中。一些细胞系与它们的原始来源也有所不同,并且由于它们是由单细胞组成,无法提供与活体器官更接近的类器官可以提供的强大信息。
原始出处:
Dong Gao, Ian Vela, Andrea Sboner, Phillip J. Iaquinta, Wouter R. Karthaus, Anuradha Gopalan, Catherine Dowling,Jackline N. Wanjala, Eva A. Undvall, Vivek K. Arora, John Wongvipat, Myriam Kossai, Sinan Ramazanoglu, Luendreo P. Barboza, Wei Di,Zhen Cao, Qi Fan Zhang, Inna Sirota, Leili Ran, Theresa Y. MacDonald, Himisha Beltran, Juan-Miguel Mosquera, Karim A. Touijer,Peter T. Scardino, Vincent P. Laudone, Kristen R. Curtis, Dana E. Rathkopf, Michael J. Morris, Daniel C. Danila, Susan F. Slovin,Stephen B. Solomon, James A. Eastham, Ping Chi, Brett Carver, Mark A. Rubin, Howard I. Scher, Hans Clevers, Charles L. Sawyers, Yu Chen. Organoid Cultures Derived from Patients with Advanced Prostate Cancer. Cell. 2014 Sep 3
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#Cell#
39
#CEL#
30
#华人#
31
#华人学者#
39