读书报告 | 晚期肝细胞癌系统治疗指南建议的批判性评价
2024-01-01 iCombo iCombo 发表于上海
本文发现在一线治疗中,阿替利珠单抗联合贝伐单抗被认为是治疗晚期肝癌的主要标准。并比较了各个指南中晚期HCC的治疗方案,这可能可以帮助并指导临床医生做出合适的治疗决策。
导读
免疫检查点抑制剂和抗血管生成药物的联合应用已经彻底改变了晚期肝细胞癌(HCC)的治疗格局,但如今缺乏明确的治疗流程选择。这项对美国和欧洲各个指南的晚期肝癌治疗建议的批判性分析采用了一种综合方法,利用欧洲医学肿瘤学会-临床受益量表(ESMO-MCBS)评分和网络荟萃分析提供有关这些疗法的临床益处(OS和PFS)和安全性概况的信息。
各个指南中均承认阿替利珠单抗联合贝伐单抗作为晚期肝细胞癌推荐的一线治疗方案具有首要地位。关于包含免疫治疗后的进展以及有免疫疗法禁忌症的患者,大多数指南维持已建立的治疗等级,推荐Lenvatinib或Sorafenib作为首选方案,其次是regorafenib、Cabozantinib或ramucirumab。到目前为止,仅在AASLD和NCCN中推荐了基于一线免疫的tremelimumab加durvulumab方案,并推荐给胃肠道出血风险较高的患者。在一线试验中,阿替利珠单抗加贝伐单抗和信迪利单抗加IBI305(贝伐单抗生物类似物)都获得了最高的ESMO-MCBS评分5,这表明临床受益很大。在网络荟萃分析中,不同的联合治疗方案在总存活率方面没有发现显著差异。然而,与阿替利珠单抗加贝伐单抗相比,最新报道的camrelizumab联合rivoceranib治疗相关不良事件的风险显著增加(相对风险,1.59;95%可信区间,1.25-2.03;P<0.001)。
结论:本文发现在一线治疗中,阿替利珠单抗联合贝伐单抗被认为是治疗晚期肝癌的主要标准。并比较了各个指南中晚期HCC的治疗方案,这可能可以帮助并指导临床医生做出合适的治疗决策(JAMA Oncol. 2023 Aug 3. doi: 10.1001 /jamaoncol.2023.2677)。
研究背景
肝细胞癌是一个发病率和死亡率不断上升的全球性健康问题。晚期肝细胞癌的一线治疗包括4种方案,二线治疗和进一步的治疗路线多达5种不同的替代方案。
由于达到预定主要研究终点的新研究的快速大量发表,一线治疗方案之间缺乏跨试验的比较,以及不同的临床指南之间存在的分歧,因此,晚期HCC系统治疗并没有明确的治疗流程图和治疗顺序。
本研究采用ESMO临床获益量表(MCBS)评分和特设网络荟萃分析的综合方法对美国和欧洲主要科学协会提出的晚期HCC治疗建议进行了批判性分析,提供了这些治疗的临床益处(总生存期和无进展生存期)和安全性的信息。

1: 晚期肝癌的一线治疗概述
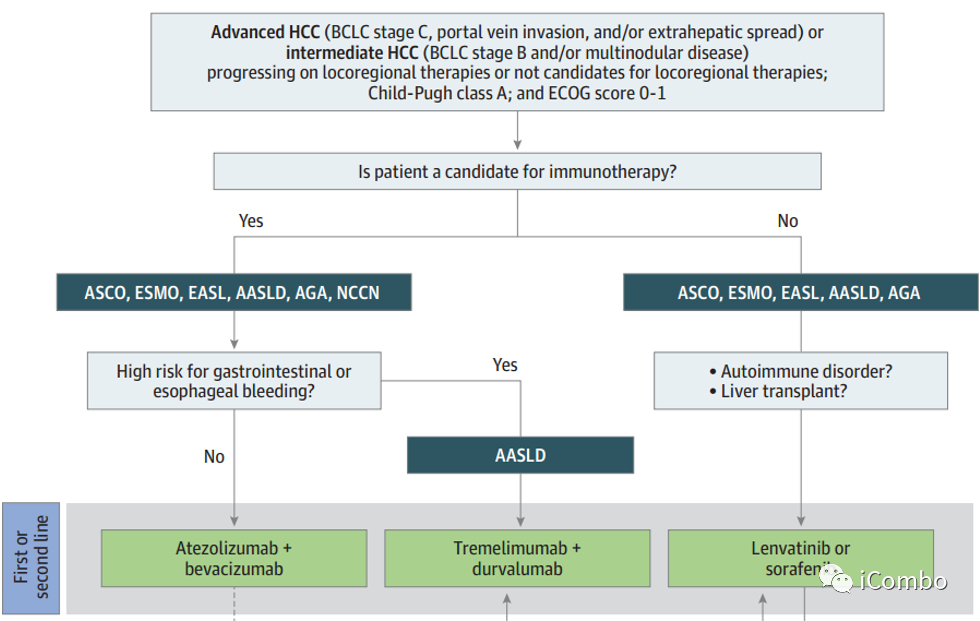
指南承认基于免疫学和肿瘤学的联合治疗是首选的一线治疗方案,在免疫治疗禁忌症的情况下保留酪氨酸激酶抑制剂(TKI)作为替代方案。
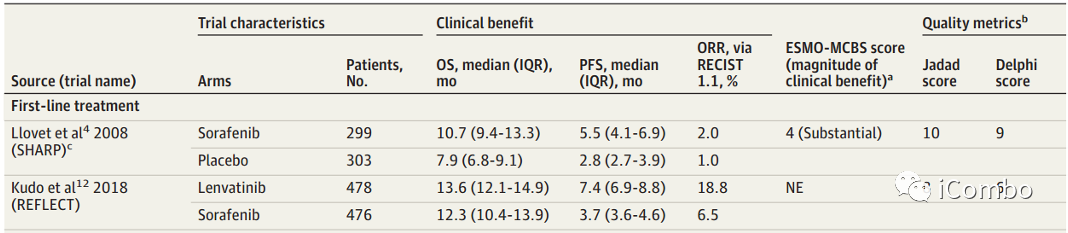
早期索拉非尼是晚期肝癌TKI的唯一用药,2017年后,仑伐替尼成为患者的另一种选择,因为它证明了在OS的主要终点方面不逊于索拉非尼,且在次要终点无进展生存期(PFS)和客观反应(ORR)方面优于索拉非尼。在不良反应方面,仑伐替尼与更高级别的高血压和蛋白尿有关,而索拉非尼与更严重的手足综合征相关。
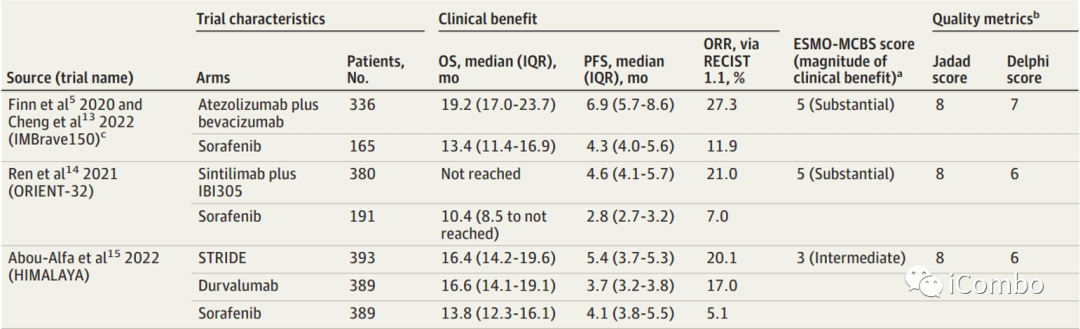
在晚期肝癌的免疫治疗中,IMBrave150(阿替利珠单抗联合贝伐珠单抗对比索凡替尼单药)是第一个相关试验,显著改善了OS和ORR。最常见的不良事件与贝伐单抗有关,包括高血压和蛋白尿。所有患者都必须在开始服用研究药物后6个月内进行上消化道内窥镜检查,出血事件的风险较高。
在ORIENT-32(中国患者队列)试验中应用信迪利单抗(PD-1)+IBI305(一种生物相似的贝伐单抗)也得到相似的结果。
CTLA-4+PD-L1双免治疗
STRIDE方案(single tremelimumab regular interval durvalumab)
HIMALAYA3期试验中显示出与索拉非尼相比的生存优势(OS)及ORR的优势(20.1% VS 5.1%),这项试验排除了门静脉主干侵犯的患者,考虑到新方案的靶点,考虑到出血风险没有增加,因此不需要内窥镜检查。使用STRIDE的治疗相关不良事件(TRAE)的发生率通常较低,出血风险低,但会有更多的免疫相关不良事件,20%的患者需要使用皮质类固醇。
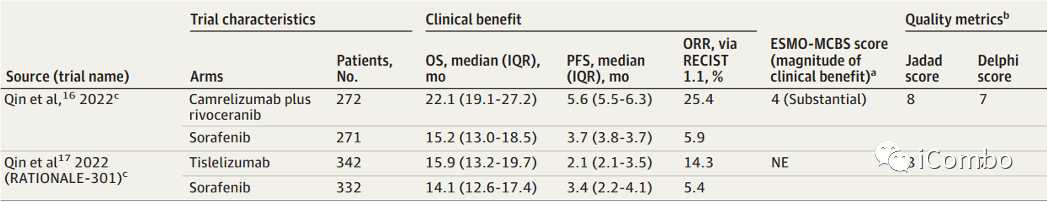
其他免疫相关临床试验
1)Camrelizumab(卡瑞利珠单抗)和Rivoceranib(阿帕替尼)的组合优于索拉非尼
2)Rationalale-301发现替雷利珠单抗效能不弱于索拉非尼
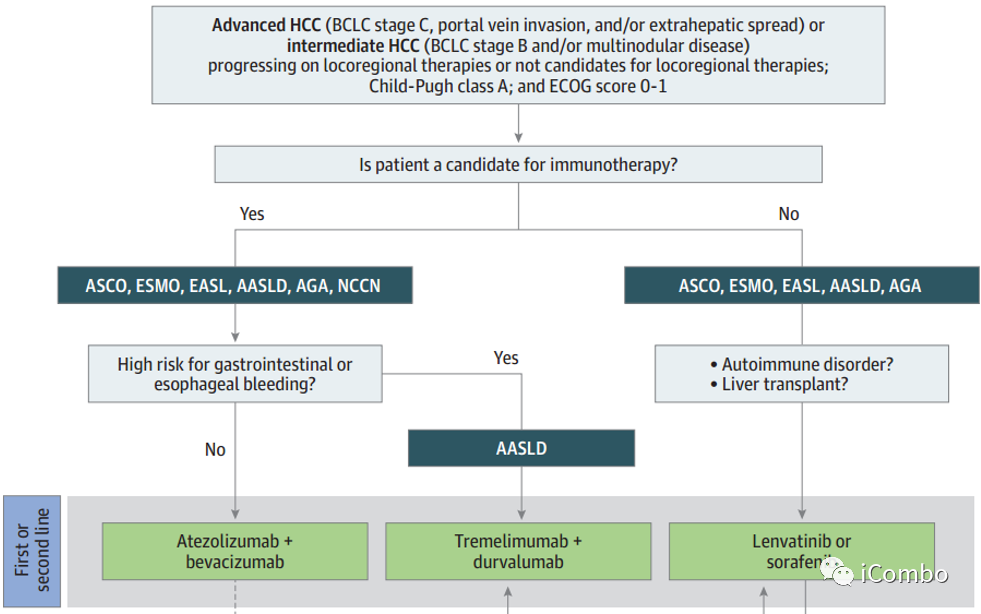
总的来说,一线治疗的主要建议如下。首先,对于没有免疫治疗禁忌症的患者,第一选择是阿替利珠单抗加贝伐单抗。HIMALAYA试验后发表的AASLD指南和最新的NCCN指南建议,在胃肠道出血风险较高的病例中,使用曲美木单抗加德瓦鲁单抗替代阿替利珠单抗加贝伐单抗。其次,对于有免疫治疗禁忌症的患者,一线选择是仑伐替尼或索拉非尼。
2: 晚期肝癌的二线治疗概述
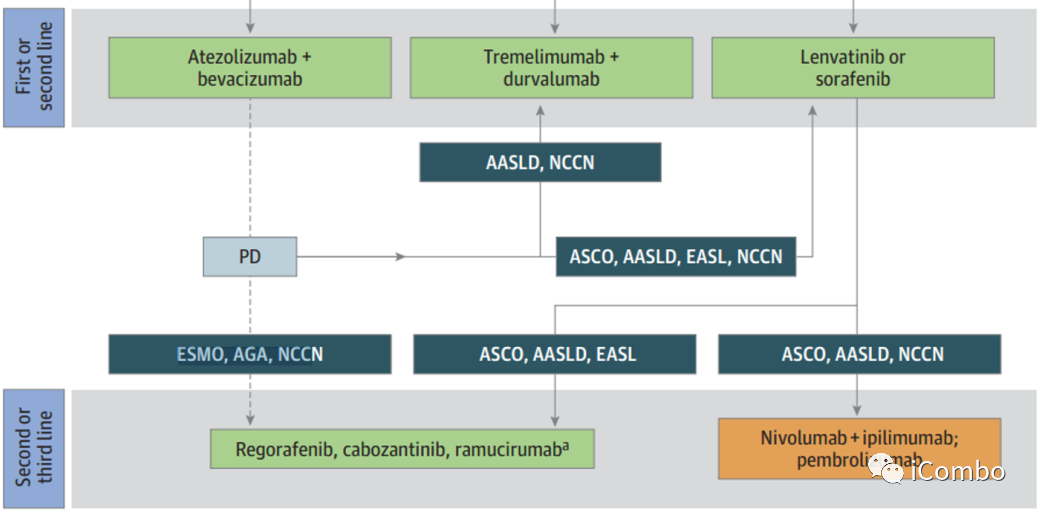
1)一线阿替利珠单抗加贝伐单抗之后,根据专家的一致意见,建议使用多靶点TKI,索拉非尼或仑伐替尼是首选方案,ESMO、AGA、NCCN指南认为卡博替尼、瑞戈非尼或雷莫芦单抗(AFP>400ng/mL)亦可作为二线治疗。
2)曲美木单抗加德瓦鲁单抗的一线治疗后,没有明确的指导,AASLD(美国肝脏疾病研究协会)指南建议在该人群的二线治疗中使用索拉非尼或仑伐替尼;
3)在一线索拉非尼或仑伐替尼之后,指南不区分索拉非尼或仑伐替尼之后的二线建议,支持使用卡博替尼、瑞戈非尼或雷莫芦单抗(AFP>400ng/mL)作为首选选择,AASLD、ASCO、NCCN指南也将免疫治疗列为二线治疗的一种选择(双免纳武利尤单抗+伊匹木单抗;帕博利珠单抗)。

3: 治疗方案比较
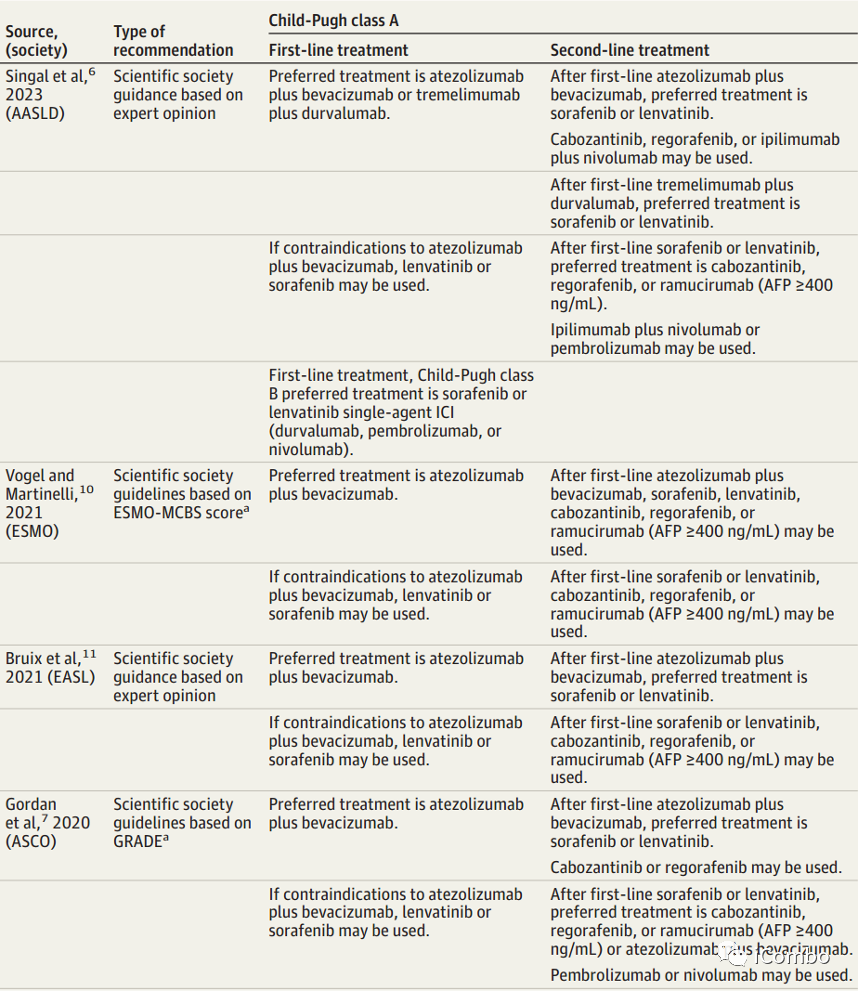
1)一线和二线治疗的ESMO-MCBS评分比较
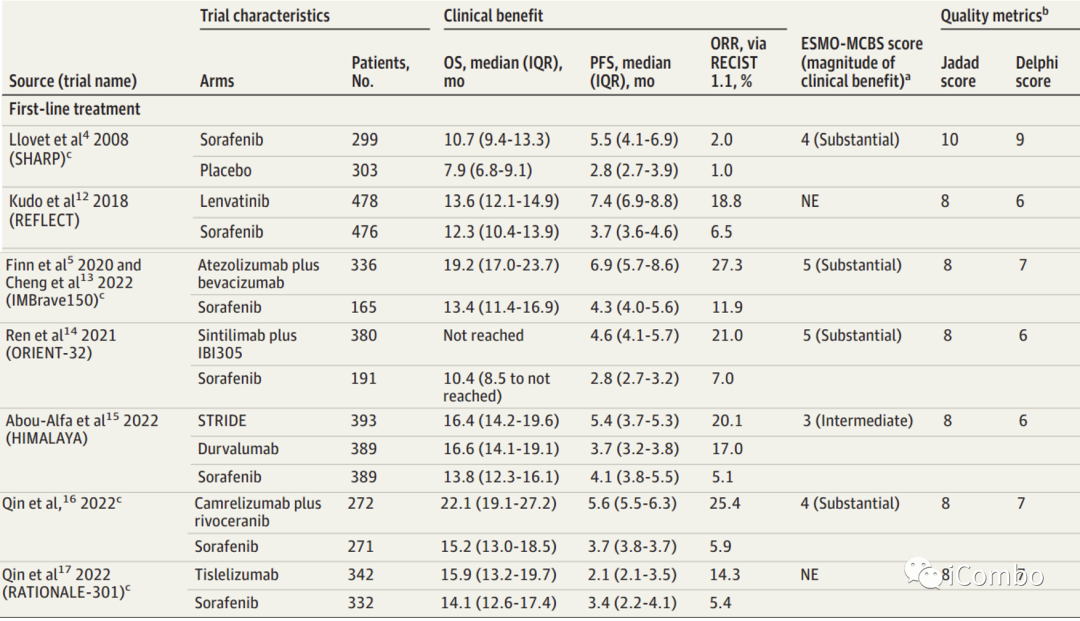
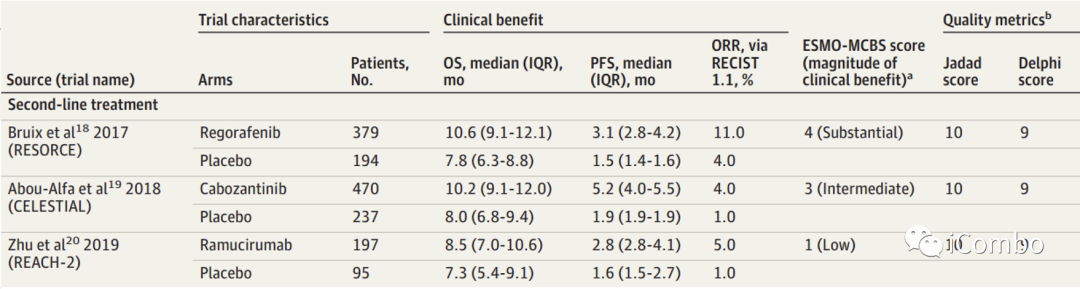
在一线治疗中,阿替利珠单抗加贝伐单抗方案和索拉非尼单药方案ESMO评分为可以提供实质性益处(ESMO-MCBS评分分别为5分和4分)。作者同时计算了那些没有纳入指南的药物组合的ESMO-MCBS评分。SINTILIMAB加IBI305的ESMO-MCBS评分为5,卡瑞利珠单抗加Rivoceranib(阿帕替尼)的ESMO-MCBS评分为4,曲美木单抗加德瓦鲁单抗的ESMO-MCBS评分为3。在二线治疗中中,ESMO指南排名第一的是瑞戈非尼,得分为4,紧随其后的是卡博替尼,得分为3(中等),ramucirumab(雷莫芦单抗)得分为1(低)。
2)Meta分析对比不同治疗方案的临床益处和安全性
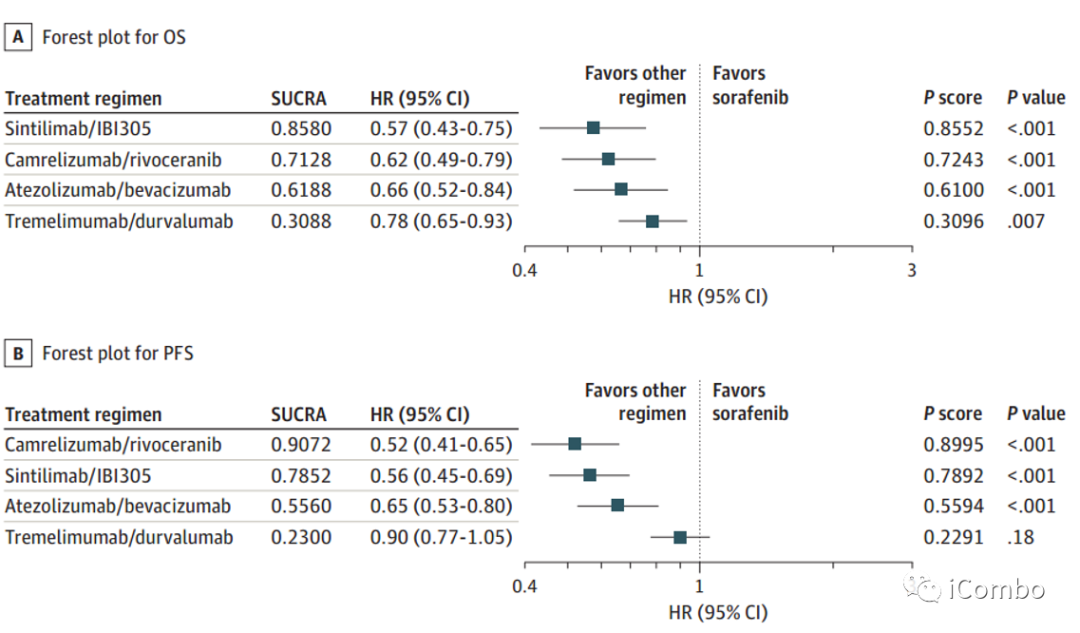
① 在使用索拉非尼作为共同对照的一线治疗方案中,4种联合方案的OS都有显著改善,HR从0.57(95%CI,0.43~0.75)到0.78(95%CI,0.650.93)。虽然Sintilimab
但在PFS方面,双免治疗对比索拉非尼单药的进展风险并未降低。
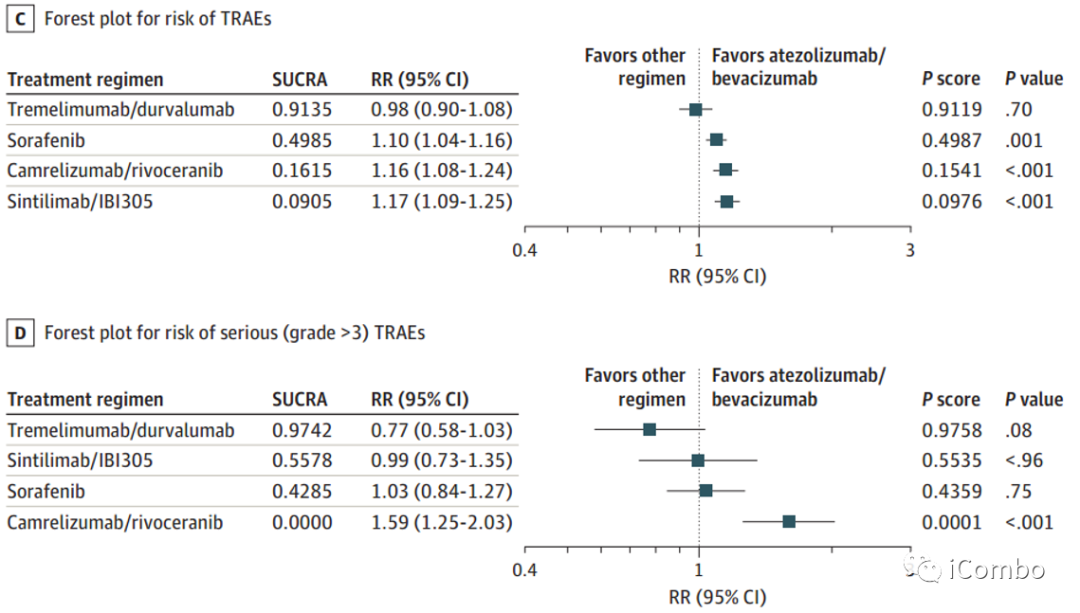
② 作者使用阿替利珠单抗加贝伐单抗作为对照比较这些治疗方案的安全性。这种联合用药发生TRAE的风险显著低于除双免外的其他方案。当考虑严重TRAE(3级以上)的RR时,与阿替利珠单抗单抗+贝伐单抗相比,Camrelizumab+rivoceranib方案严重TRAE的RR显著增加(RR,1.59;95%CI,1.25-2.03;P<.001)。
总的来说,虽然在所有4种联合方案的临床益处中没有显著的OS差异,但与阿替利珠单抗单抗+贝伐珠单抗相比,Camrelizumab+rivoceranib与严重TRAE的风险显著增加。
4: 特殊人群的方案选择
1)Child-Pugh评分B级肝病患者
现有的评估肝细胞癌系统疗法的3期试验仅限于Child-Pugh A级肝病患者。关于Child-Pugh B级肝病患者的评估几乎没有前瞻性的数据可以帮助决策。只有AASLD、NCCN和AGA指南为Child-Pugh B级肝癌患者提供了系统治疗建议。
2)门静脉主干受侵患者
大多数指南(ESMO、EASL、AASLD、ASCO和AGA)在这一亚组中推荐索拉非尼优于仑伐替尼。在IMBrave150(阿替利珠单抗和贝伐单抗治疗)试验中,5级胃肠道出血很少发生,但在门静脉主干受累的患者中更常见。
结论
各大指南的主要共识为阿替利珠单抗联合贝伐珠单抗是晚期HCC推荐的首选一线治疗方案。
在既往使用过免疫方案又进展的患者以及有免疫疗法禁忌症的患者,大多数指南保持既定的治疗推荐等级,建议仑伐替尼或索拉非尼为首选方案,然后是瑞戈非尼、卡博替尼或雷莫芦单抗。
截止到目前,仅AASLD指南和NCCN指南纳入德瓦鲁单抗联合曲美木单抗联合方案,建议胃肠道出血风险高的患者使用。
总体而言,在一线治疗方案中,阿替利珠单抗联合贝伐珠单抗和信迪利单抗联合IBI305(贝伐珠单抗生物类似物)的ESMO-MCBS得分最高,为5分,表明具有显著的临床益处。
在一项网络荟萃分析中,各种联合方案的总生存率没有发现显著差异。
然而,与阿替利珠单抗联合贝伐珠单抗相比,最新报道的卡瑞利珠单抗联合阿帕替尼联合方案,与治疗相关不良事件的风险显著更高(相对风险,1.59;95%可信区间,1.25-2.03;P<.001)。
还需要更多的研究来建立一个治疗Child-Pugh B级肝病患者的标准。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











加油
23
#晚期肝细胞癌# #阿替利珠单抗#
19