一例血色病患者的诊治经过
2013-07-13 北京大学人民医院 北京大学肝病研究所 马慧 王豪 魏来 孙焱 中国医学论坛报
病史简介 病史 患者男性,64岁,主因“间断性乏力、头晕5年余,加重伴腹胀、尿少4个月”收住院。 患者5年前无明显原因出现间断性乏力、头晕,于当地医院就诊,接受骨穿检查,诊断为“再生障碍性贫血”。住院对症治疗后好转
 |
 |
病史简介
病史
患者男性,64岁,主因“间断性乏力、头晕5年余,加重伴腹胀、尿少4个月”收住院。
患者5年前无明显原因出现间断性乏力、头晕,于当地医院就诊,接受骨穿检查,诊断为“再生障碍性贫血”。住院对症治疗后好转。出院后继续服用药物治疗(具体用药不详),病情稳定。
4个月前,患者出现乏力、头晕加重伴腹胀、尿少,24小时尿量不足800 ml,于当地医院住院。超声检查提示肝硬化、脾大、门脉增宽、腹水。化验空腹血糖(Glu )10.84 mmol/L,诊断为:肝硬化、再生障碍性贫血、糖尿病。在给予保肝、降糖、对症、支持治疗后,患者病情无明显好转,遂来我院住院治疗。
患者自发病后间断性出现眼花、烦渴、消瘦、恶心、心悸、气短。无发热、头痛、咳嗽、咳痰,无胸痛、盗汗,无呕吐、腹痛、腹泻,无呕血、便血,无排陶土样便,无尿频、尿急、尿痛、血尿、腰痛。无鼻衄、皮肤淤斑及出血点。
既往史
患者否认既往有高血压、心脏病病史。1989年接受“胆囊切除术”,术后输全血1200 ml。1990年生化检查发现肝功能异常,未接受进一步诊治。患者否认家族性肝病史,否认家族恶性肿瘤及遗传病史。无饮酒及吸烟史。无疫区、疫水接触史。无化学毒物接触史。
\
入院体检
入院后,对患者进行全面的体格检查。
患者的体温为36.5℃,脉搏为76次/分,呼吸为19次/分,血压为105/60 mmHg。
发育正常,神志清楚,营养差,皮肤粗糙,青灰色面容,双颊部可见散在分布的针尖大小之黑色颗粒沉积。无蜘蛛痣、肝掌,全身浅表淋巴结未及。
毛发粗黑,结膜重度苍白,巩膜轻度黄染,双侧瞳孔等大等圆,对光反射灵敏。口唇苍白,无发绀。
双肺呼吸音清,未闻及干湿性公式音及胸膜摩擦音。心界无扩大,心率76次/分,心律齐,心音低钝,各瓣膜听诊区未闻及病理性杂音及心包摩擦音。
腹膨隆,腹围77 cm,无腹壁静脉曲张,全腹无压痛及反跳痛。莫非征阴性,肝肋下4 cm,剑下5 cm,质地硬,边缘钝,有轻触痛,肝颈静脉回流征为阴性。脾肋下5 cm,质硬。肝区无叩痛,移动性浊音阳性。
无杵状指(趾),双下肢轻度可凹性水肿,生理反射存在,双侧巴彬斯基征阴性。
初步分析患者症状特点及可能原因
患者为老年男性,慢性病程。5年前有间断性乏力、头晕。4个月前出现乏力、头晕加重伴腹胀、尿少。外院超声提示肝硬化、脾大、门脉增宽、腹水。空腹Glu高。
查体发现腹膨隆,无腹壁静脉曲张,全腹无压痛及反跳痛。肝肋下4 cm,剑下5 cm,质地硬,缘钝,轻触痛,肝颈静脉回流征阴性,脾肋下5 cm,质硬,肝区无叩痛,移动性浊音阳性。双下肢轻度可凹性水肿。结合病史、各项辅助检查结果,考虑以下诊断。
诊断一:肝硬化失代偿期、门脉高压、腹水、脾大
结合患者病史及入院后查体结果,患者5年前出现肝硬化失代偿期、门脉高压、腹水、脾大诊断基本明确,应考虑如下原因:
1. 病毒性肝炎
乙肝病毒及丙肝病毒(HCV) 经血液途径传播。该患者于1989年接受“胆囊切除术”, 术后曾输全血1200毫升。应考虑有无慢性乙型肝炎或慢性丙型肝炎导致肝硬化可能。入院后应进行乙肝表面抗原(HBsAg)和抗-HCV检查,以协助诊断。
2. 遗传、代谢性肝病
患者肝硬化诊断明确,合并有糖尿病,应考虑其是否有血色病的可能,也应该注意除外肝豆状核变性可能。
入院后,需要进行铁蛋白、铜蓝蛋白检查,必要时进行肝活检协助诊断。
3. 非酒精性脂肪性肝病
患者为老年男性,合并糖尿病,应注意有无非酒精性脂肪性肝病导致肝硬化可能。
4. 自身免疫性肝病
该患者无口干、眼干,无关节肿痛、畸形,无皮疹、面部红斑、口腔溃疡、脱发等表现,考虑该病可能性不大。
5. 酒精性肝病
患者既往无饮酒史,可除外。
6. 药物性肝损害
患者既往无服用损肝药物史,可除外该病。
诊断二:糖尿病
患者于外院查空腹Glu明显高于正常,考虑糖尿病诊断基本明确。
入院后完善检查、确定血色病诊断、进行治疗
实验室检查
患者入院后化验血常规,结果显示,白细胞为(0.7~1.2)×109/L,血红蛋白为31~42 g/L,血小板为(42~51)×109/L,三系细胞均低于正常。网织红细胞为0.8%。
便潜血检查阴性。
生化检查显示,血清丙氨酸氨基转移酶(ALT)为39 U/L,天冬氨酸氨基转移酶(AST)为15 U/L,白蛋白(ALB)为28 g/L,总胆红素(TBil)为30 μmol/L,直接胆红素(DBil)为14.5 μmol/L。空腹Glu为 16.57 mmol/L,支持糖尿病诊断。
血清肌酐(Cr)为69 μmol/L,凝血酶原时间为14.7秒 ,凝血酶原活动度为66.4% ,甲胎蛋白为3.57 ng/ml。
抗体过筛检查结果显示,抗核抗体(ANA)为1:10,抗线粒体抗体(AMA)、抗平滑肌抗体(ASMA)及抗胃壁细胞抗体(APCA)均为阴性,不支持自身免疫性肝病。
HBsAg、乙肝表面抗体(抗HBs)、乙肝e抗原(HBeAg)、乙肝e抗体(抗HBe)、乙肝核心抗体(抗HBc)、HBV DNA均阴性,可除外乙型肝炎。抗HCV及HCV RNA均阴性,可除外丙型肝炎。
血清铁蛋白为1930 ng/ml,明显高于正常(13~400 ng/ml)。血清铁为22 μmol/L (正常值为8.95~30 μmol/L),总铁结合力为24 μmol/L(正常值为46.5~69.8 μmol/L),转铁蛋白饱和度为91.67%。
骨穿检查
给患者进行骨穿检查,结果显示,骨髓增生Ⅲ级,粒:红=0.44:1。粒系占 27%,原粒以下可见,杆状比值偏低,余细胞形态大致正常。红系占61%,早红以下可见,红系增生活跃,尤以中、晚幼红比值明显偏高。可见双核红。成熟红细胞体积大小不等。淋巴细胞比值大致正常。可见单核及浆细胞。全片可见80个巨核细胞(1.5 cm×3.5 cm),其中产板巨1个,颗粒巨46个,裸核33个,血小板散在可见,量少。未见特殊细胞及寄生虫。未见环形铁粒幼细胞。
铁染色检查显示,外铁为3+,内铁中,1个+占2%,2个+占20%,3个+占28% ,4个+占50%。
外周血片结果显示,白细胞数量少,计数50个细胞,淋巴细胞比值偏高。成熟红细胞大小不等。血小板散在、可见。
印象:增生性贫血,请结合临床。
影像学检查
心脏三位相未见明确增大征象。双膝关节正侧位、双手及双足正位相未见病变。心电图正常。
胸部CT示:右肺中叶可见多个小片阴影。其余肺野纹理尚清晰。各支气管开口通畅。纵隔内未见明确肿大淋巴结影。主动脉壁明显钙化。右侧胸腔少量积液。腹腔积液。
腹部超声检查显示,肝硬化、门脉扩张;脾大、脾静脉扩张;腹水、胆囊切除术后;肝包膜处实性突起。肝硬化结节、肝细胞癌?
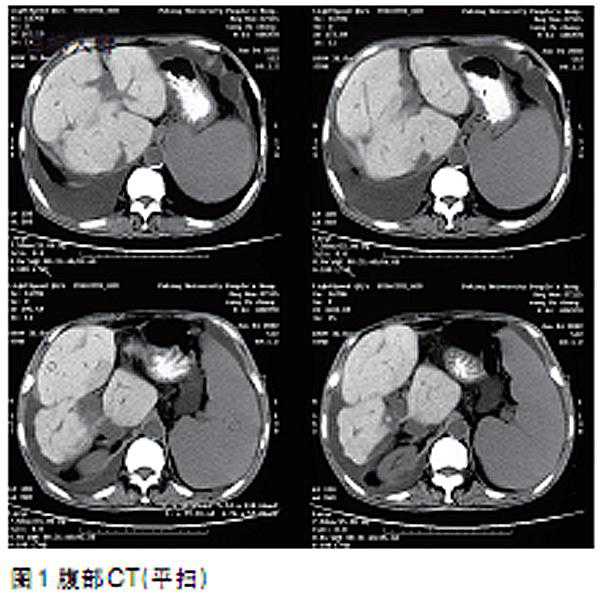
腹部CT及增强扫描示,肝硬化、脾大、胸、腹水。食道、胃底静脉曲张。肝左叶略低密度区,性质待查。肝实质密度明显增高,CT值为99 Hu(图1、2)。建议进一步检查,除外肝血色素沉积。
组织学检查
住院后,对患者进行肝穿刺活检。
活检组织病理检查显示,弥漫性肝细胞内大量含铁血黄素沉积,组织边缘可见增生的纤维条索。诊断为① 血色素沉积症;② 铁染色阳性。免疫组化检查因铁颗粒干扰无法明确结果。考虑患者为原发性血色病。
由于入院后检查的铜蓝蛋白水平正常,结合肝穿结果,不支持肝豆状核变性。
治疗经过
患者入院后,给予甘草酸二铵、茵栀黄保肝、退黄,予呋塞米、螺内酯利尿,补充白蛋白,间断输注压积红细胞并控制血糖治疗后,患者自觉症状消失,血红蛋白有所上升。白蛋白恢复正常。肝功能恢复正常。胸、腹水消退。血糖控制满意出院。
出院后,嘱患者继续接受保肝、控制血糖治疗,定期到门诊随诊,定期复查血常规、生化检查、铁蛋白、甲胎蛋白及超声检查。
分析与讨论
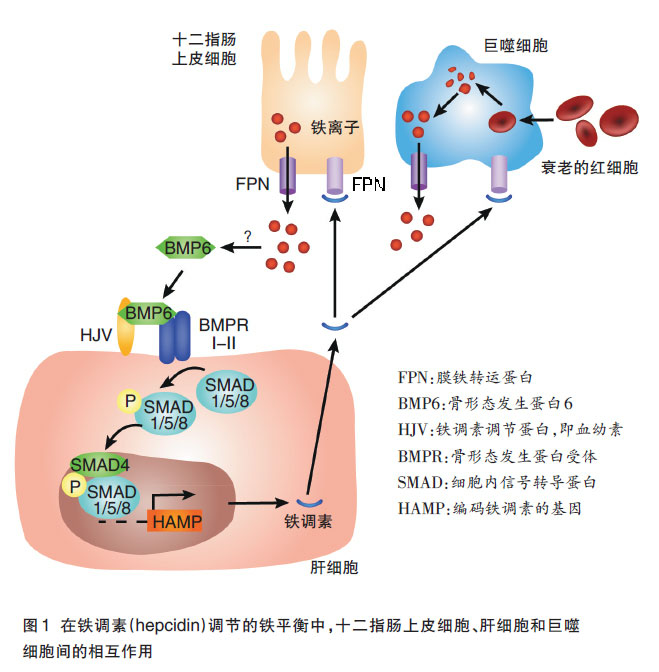
血色病分类及发病机制
血色病是北欧白人中最常见的遗传性疾病(人群发病率可达1/200)。该病为组织器官内铁过度沉积致细胞病变,常累及肝脏、胰腺及心脏,表现为肝硬化、肝癌、糖尿病、心脏病等严重并发症。
血色病分为遗传性血色病及继发性血色病,继发性血色病继发于无效造血的贫血 (如地中海贫血,铁粒幼细胞性贫血);溶血性贫血;反复输血(如再生障碍性贫血的治疗);慢性肝病;摄入铁过多;代谢不良铁过量综合征等。
遗传性血色病,也称原发性血色病,是由于先天性铁代谢异常造成上述结果的遗传性疾病。
1996年发现的血色病基因(HFE gene)位于第 6号染色体的短臂。第 6号染色体两个等位基因均出现 C282Y变异,为纯合子状态 (C282Y/C282Y );或一条染色单体发生C282Y变异,另一条发生H63D变异,为杂合子状态(C282Y/H63D )。
2011年美国肝病研究学会血色病诊断及治疗指南认为,85%~90%遗传性血色病患者为C282Y/C282Y纯合子,C282Y/H63D杂合子或C282Y/S65C杂合子只占一小部分,其余10%~15%为非HFE基因相关遗传性血色病,如转铁蛋白受体2、膜铁转运蛋白基因变异等。
根据该患者既往无反复多次输血史及骨穿结果,可除外继发性血色病。
转铁蛋白饱和度和铁蛋白水平的意义
关于空腹转铁蛋白饱和度 (TS)诊断 遗传性血色病 的临界值,女性空腹 TS> 50 %、男性空腹 TS> 60 %时,TS诊断遗传性血色病的敏感性为 0.92 , 特异性为0.93 , 阳性预测值为 86 %。为避免漏诊, 一般降低 TS的临界值至 45 % 。
血清铁蛋白是非特异性指标,在炎症、 慢性病毒性肝炎、 酒精性肝病、 肿瘤性疾病时均可升高。血清铁蛋白与 TS合用, 诊断遗传性血色病的阴性预测值可达 97 %,其准确性超过任何一项指标单独应用。在确诊的 遗传性血色病患者中, 血清铁蛋白≥1000 ng/ml是准确预测有肝纤维化或肝硬化的指标。
{nextpage}该患者5年前以三系细胞减少为首发表现,曾在外院多次被误诊为再障。此次入院前4个月在外院被诊断为肝硬化及糖尿病。收住我院后,经检查除外肝炎后肝硬化、自身免疫性肝硬化。
该患者铁蛋白为1930 ng/ml,转铁蛋白饱和度为91.67%。合并糖尿病,青灰色面容,提示血色病诊断。结合CT、骨穿、肝穿检查确诊为原发性血色病。
有研究者将肝脏正常CT值范围确定为 59~72 Hu,并将肝脏 CT值>72 Hu作为血色病诊断标准, 其特异性可高达 96 %。该患者腹部CT及增强扫描示肝实质密度明显增高,CT值99 Hu,亦支持血色病诊断。
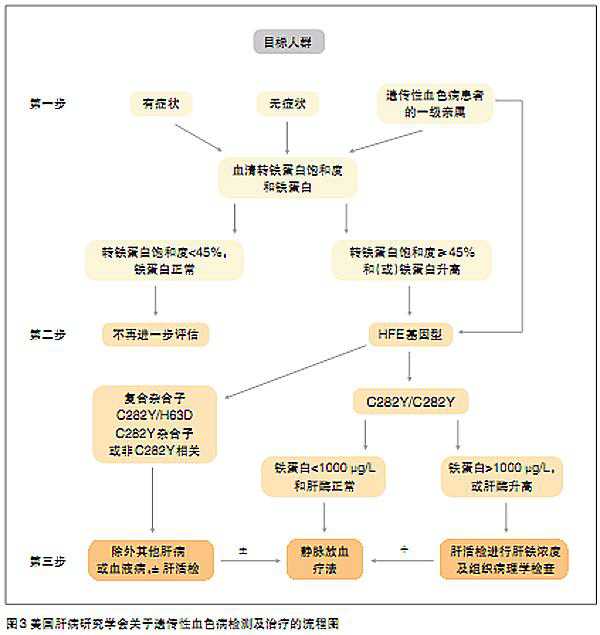
美国肝病研究学会血色病检测及治疗流程
美国肝病研究学会(AASLD)对血色病基因检测的适用范围推荐如下:对于空腹TS<45%,且血清铁蛋白正常者,可直接排除诊断;对于TS>45%、血清铁蛋白水平升高者,需要进行 C282Y及 H63D基因型的检测;对于一级亲属中有确诊遗传性血色病的患者,不论 TS或血清铁蛋白高低,均推荐进行基因变异分析。
以往认为肝活检是诊断 遗传性血色病的金指标,随着基因检测技术的出现,肝活检的作用已由诊断疾病转为对已确诊患者进行预后评价。
图3为美国肝病研究学会关于遗传性血色病检测及治疗的流程图。
如何治疗血色病?
AASLD 2011年血色病指南推荐,患有血色病且铁过负荷的患者,应接受每周治疗性放血疗法(如果耐受)。目标铁蛋白水平应为50~100 μg/L。
对于缺乏肝损害证据(ALT、AST升高)的C282Y纯合子患者,如血清铁蛋白升高(但<1000 μg/L),可在无肝活检情况下开始放血治疗;对于具有铁沉积导致的终末期器官损害者,应定期进行放血治疗,目标铁蛋白应为50~100 μg/L;在治疗遗传性血色病时,不必进行饮食调节,应避免摄入维生素C及铁剂;对于血色病及铁过负荷者,应监测有无铁再积聚,并进行维持性放血疗法,目标铁蛋白应为50~100 μg/L;对于非HFE铁过负荷者,如其肝铁浓度升高,应进行放血治疗。
该患者确诊时已为肝硬化失代偿期,重度贫血,因而已失去放血治疗时机,仅能给予对症、支持治疗。
血色病预后差。研究显示,合并肝硬化患者有1/3癌变。临床医师应对该病有足够的重视,争取做到早期诊断及治疗。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言