
生长激素是一种由生长细胞以脉冲方式合成、储存和分泌的191-氨基酸蛋白质。生长激素的合成和释放受多种激素的控制,包括生长激素释放激素(GHRH)、生长抑素、胃饥饿素(一种胃肠道激素)、胰岛素样生长因子1 (IGF1)、甲状腺激素、性腺激素和糖皮质激素。儿童生长激素(GH)缺乏(GHD)是指垂体产生的生长激素减少,导致生长发育缓慢。这种疾病可能是先天性的或后天获得的,并存在孤立性(IGHD)或在多种垂体激素缺乏(MPHD)。

1、诊断:儿童GHD的诊断是基于病史、生长发育史和生化检查、X线评估骨骼成熟情况和垂体成像,以及对患者进行遗传学分析。
2、临床表现:GHD的临床表现因发病年龄而异。新生儿和婴儿可能表现为非特异性的症状和体征,如嗜睡和体重增加不明显,以及危及生命的紧急情况,包括呼吸窘迫、呼吸暂停、发绀、喂养不良、肌张力减退、长期胆汁淤积性黄疸、伴有或不伴有癫痫的严重低血糖和/或新生儿败血症。视交叉受累的患者可出现视力异常或眼球震颤。此外,在IGHD或相关促性腺激素缺乏的患者中可能存在阴茎短小。儿童期典型的GHD临床表型是生长缓慢和矮小,伴有额凸,鼻梁凹陷,外观不成熟,面部中部发育不良,牙齿生长延迟,躯干肥胖和小阴茎。然而,在青少年中最常见的表现是生长迟缓和青春期延迟,面部、腋窝和阴毛通常稀疏。儿童期和青春期的大多数IGHD是特发性的。也可能有脑肿瘤、组织细胞增多症等浸润性疾病和中枢神经系统感染的发生。颅脑照射和脑损伤均可引起IGHD或MPHD。与IGHD相似,MPHD具有异质性,可以是先天性的(遗传、围产期损伤、畸形、物理创伤或垂体柄发育不良)或获得性的(肿瘤和或手术)。临床特征因受累细胞的类型而异。在某些情况下,特定的表型可能与特定的基因突变有关(例如,POU1F1突变导致GH、甲状腺刺激激素(TSH)和催乳素缺乏)。在不同的年龄激素缺乏会变得很明显。
3、生长发育史:在疑似GHD的儿童中,询问病史包括测量的父母身高。体格检查包括通过准确的仪器测量体重、头围和站立高度,如果小于2岁,则测量仰卧位身高。应评估身材比例、BMI、囟门、齿列、外生殖器、青春期状态和畸形特征。此外,应连续测量身高至少间隔6个月。值得注意的是,骨骼成熟度反映了孩子的生物学年龄,并有助于诊断。无明显骨龄延迟(从实际年龄推迟18-24个月)的患者不太可能出现GHD。
4、实验室检查
(一)GH阈值:临床怀疑新生儿GHD的患者可以通过只测定GH证实,最好是在低血糖发作期间测定。诊断婴儿GHD的生长激素临界值尚未确定。大多数指南建议,如果新生儿有其他的垂体激素缺乏,或有垂体后叶异位、垂体前叶发育不全和垂体柄异常,则应将上限设为5 μg/l。自发性低血糖期间单次测定GH的特异性受到了质疑,而GH浓度正常可以排除GHD。同时也可以评估皮质醇和甲状腺激素浓度。
(二)生长激素刺激试验:在婴儿期和儿童期,如果没有GHD的临床表现和症状,则应排除其他导致身材矮小的原因。生长激素刺激试验需要评估生长激素的分泌能力。只有满足以下所有条件的患者才可以不经GH刺激试验而直接诊断为GHD:生长发育特征,神经影像学上存在下丘脑-垂体缺陷(先天性或获得性),以及其他的垂体激素缺乏。可以通过多种试验评估GH分泌能力,其中胰高血糖素、精氨酸和胰岛素耐量试验是最常用的。胰岛素耐量试验试验被认为是金标准,用于评估GH分泌对低血糖的反应。生长激素的分泌在青春期和使用性激素后增加,因此青春期推迟的青春期儿童,生长激素测试可能产生异常结果。
(三)其他重要的生化指标:对GH刺激试验结果的解释还应考虑与GH分泌呈正相关的其他生化指标,如IGF1、IGFBP3。他们的血清浓度几乎没有昼夜变化。相比之下,GH的分泌是脉冲式分泌的,因此单独测量IGF1和IGFBP3比单独测量GH更可靠。值得注意的是,IGF1和IGFBP3的浓度受检测类型、营养状况、慢性疾病或器官衰竭的影响,并与年龄、性别和青春期状态相关。
5、GHD的遗传诊断:当父母、阳性家族史、颅面或脑中线异常或其他提示遗传病因的综合征特征时,应考虑遗传因素。但超过80%的MPHD患者没有得到遗传方面的诊断。此外,确定IGHD或MPHD个体基因突变的致病性仍具有挑战,因为在大多数患者中,这种疾病可能是由遗传、寡基因、表观遗传或环境因素引起。
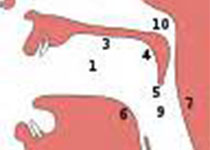
6、垂体功能减退症的MRI诊断:MRI扫描可以详细了解垂体的正常特征及其随时间在同一个体内的变化。评估包括垂体前叶、垂体后叶和垂体柄的信号强度、形状、大小、位置以及与周围组织的联系。除高分辨率鞍区MRI外,还应采集整个大脑的一个或多个测量序列、液体衰减反转恢复序列和轴面扩散加权成像序列,以排除其他的中枢神经系统异常。
7、治疗
(一)rhGH治疗:儿童GHD的治疗方法是rhGH,也被称为生长激素。这种水相生物合成生长激素在夜间皮下注射,以适应睡眠期间生长激素的分泌模式。大多数药品有多种剂量的注射笔更容易给药。为了减轻使用负担,自2007年以来,已经开发了几种每周给药的缓释GH制剂。
(1)最佳剂量:GH推荐剂量为每周0.16 ~ 0.24 mg/kg(每天0.022 ~ 0.035 mg/kg),最大剂量为每周不超过0.3 mg/kg。在青春期剂量可能会增加。最好在确诊后,在骨生长板(骨骺)未闭合时(一般在女孩<15岁,男孩<17岁),可以达到最佳结果时立即开始用药。然而,根据诊断标准,个体之间的反应差别很大。GHD较轻的患者和较年长开始用药的患者对治疗的反应比病情较重的年轻患者更差。刺激试验期间的生长激素峰值浓度、治疗开始时的年龄以及与父母中间目标身高的身高差异是第一年身高速度的最重要预测因素。
(2)治疗反应:生长速度取决于GHD的严重程度,受器质性病变(如手术或辐射造成的下丘脑-垂体损伤)影响的儿童比轻度IGHD的儿童表现出更显著的生长反应。然而,刺激测试中IGHD儿童的峰值反应似乎不能预测追赶生长的程度。在生长激素治疗一年后,如果身高SDS改善低于0.4,则认为药物反应较差。治疗反应低的原因包括依从性差、rhGH给药不当、甲状腺功能减退、并发其他慢性疾病、完全的骨成熟或存在GH抗体。一些研究人员建议监测骨龄,然而,观察者对X线影像的解读仍然存在问题,在进行影像学检查之前,GH可能会加速骨成熟。BoneXpert是一种用于儿童手部x线片分析的自动化方法,已经用于克服这个问题,但还需要更大规模的研究来验证其准确性。
(3)副反应
死亡率和恶性肿瘤的风险:由于导致GHD的潜在其他合并症,评估GHD患者的死亡率仍然很困难。儿童长期使用rhGH治疗增加了恶性肿瘤的风险。这一假设是基于这样一项观察:没有GHD的成年人,如果IGF1浓度在上四分之一,那么患乳腺癌和前列腺癌的风险就会增加,这可能是由于GH的生长促进作用。然而,在使用rhGH16治疗的无危险因素(主要是特发性GHD)患者中,没有发现新的原发性恶性肿瘤增加的报告。因此,不建议对这些患者进行癌症监测。对于儿童癌症幸存者来说,rhGH治疗和继发性癌症之间的相关性是有争议的。生长激素治疗不会增加垂体腺瘤或颅咽管瘤的再生风险。因此,对于GHD和癌症患者,建议在开始rhGH2之前,在癌症治疗完成后一年以确认其根除后再治疗。
对新陈代谢的影响:高危患者应考虑监测糖代谢受损和潜在的糖尿病风险,危险因素包括易患糖尿病的阳性家族史、胎龄小、母亲有代谢综合征或妊娠期糖尿病史。此外,由于生长激素降低胰岛素敏感性,糖尿病患者可能需要增加胰岛素。然而,GHD可能会由于身体成分受损(瘦脂肪组织质量的比例降低)而改变葡萄糖代谢,而GH治疗可以逆转这种情况。因此,可以对合并糖尿病或有糖尿病易感性的患者进行rhGH治疗。在rhGH治疗开始时,血糖控制可能会恶化,对葡萄糖代谢的有利影响只有在身体成分改善后才会随着时间的推移而显现。对于这些患者,建议从低剂量rhGH开始。此外,rhGH可通过增加外周T4向T3的转化而增加T4分解代谢,通过抑制11β- HSD1使可的松向皮质醇的转化而增加皮质醇分解代谢,提示中枢性甲状腺功能减退或肾上腺功能减退。因此,在rhGH治疗开始或剂量增加后,应定期检查肾上腺和甲状腺轴,特别是那些下丘脑-垂体结构异常和MPHD1易感者。
(二)过渡治疗:GHD的一个过渡时期是指从青少年中期到20岁中期,由儿童向成人治疗方案的转变时期。
(1)持续性或暂时性GHD:应根据持续性GHD的风险对患者进行分类。目前的过渡期间GH检测指南建议,在停止rhGH至少1个月后,需要对IGHD患者进行重新检测。然而,特发性IGHD和IGF1≥0 SDS的患者可能没有持续性GHD,因此不需要考虑过渡治疗。重新检测IGHD时,可以推测正常生长激素反应的各种原因。有些患者可能有部分GHD,这足以导致儿童时期的身材矮小,但在成年时不符合更严格的GHD诊断标准。在其他情况下,GHD可能是暂时的。此外,刺激性试验的低重复性可能也是原因之一。青春期儿童在测试前缺乏性激素启动可能也会导致儿童和成年之间的检测差异,随着时间的推移,BMI也会发生变化。最后,脑外伤患者可能有短暂性GHD。在早期诊断、解剖、器官或遗传原因导致GHD和MPHD的患者中,持久性的可能性增加。有以下任何因素的患者无需重复GH刺激试验:MPHD(三种或三种以上激素缺乏)、低血清IGF1浓度(小于-2.0 SDS)、有证据证明的影响垂体功能的遗传缺陷或下丘脑-垂体结构的脑缺陷。在这些患者中,rhGH治疗可以继续不间断地进行,尽管需要将剂量降低到成人剂量(低于儿童体重基础剂量)。相比之下,在有脑辐射史的患者中,GHD可能在暴露10年后发生,因此这些人可能有GHD但生长正常。
(2)过渡期生长激素刺激试验:胰岛素检测仍是黄金标准。当血糖低于2.78 mmol/l (50 mg/dl)并伴有临床症状时,应考虑适当的低血糖刺激。当GH反应峰值<5μg/l时,GHD检测的敏感性和特异性约为95%。这种方法需要密切监测,因为可能会出现严重的神经低血糖症状,如果血糖低于35mg/dl,就应该终止检测。
(3)在过渡期间用rhGH治疗:在整个过渡期间,rhGH治疗可以使患者达到适当的躯体发育水平,诱导瘦体重增加,代谢正常化,并提高生活质量。虽然不推荐停止治疗,但至少应同时监测GH剂量依赖的终点。成人GHD导致生活质量下降,骨折风险增加,低密度脂蛋白胆固醇浓度增加,高密度脂蛋白胆固醇浓度降低。尽管有些人质疑rhGH预防骨质疏松的功效,但大多数人相信替代疗法可以防止其发展。同样,生长激素对于维持健康的身体成分是必需的,因为停止治疗会导致内脏脂肪增加。严重GHD青少年患者仅在治疗结束6个月后,身体成分就发生了变化,相对和绝对脂肪组织质量增加,瘦体质量减少。随着总胆固醇和低密度脂蛋白胆固醇的降低,标准脂质谱随着rhGH而得以改善。
原文出处:
Hage C, Gan HW, Ibba A,et al,Advances in differential diagnosis and management of growth hormone deficiency in children.Nat Rev Endocrinol 2021 Aug 20
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#生长激素缺乏#
46