完全血栓化的大脑中动脉动脉瘤2例
2020-07-24 钱忠伟 邹燕萍 阿地力·肉孜 临床神经外科杂志
血栓性动脉瘤约占颅内巨大囊性动脉瘤的40%,其可继发占位效应或引起脑卒中。然而,完全自发性血栓形成的颅内非巨大动脉瘤少见。复旦大学附属华山医院神经外科于2017年收治2例完全血栓化的大脑中动脉动脉瘤患
血栓性动脉瘤约占颅内巨大囊性动脉瘤的40%,其可继发占位效应或引起脑卒中。然而,完全自发性血栓形成的颅内非巨大动脉瘤少见。复旦大学附属华山医院神经外科于2017年收治2例完全血栓化的大脑中动脉动脉瘤患者。现对其临床诊断治疗经过进行总结分析;并结合相关文献复习,探讨完全血栓化的颅内动脉瘤的临床特征、影像学表现、鉴别诊断和治疗方法。
1.临床资料
1.1病例1
患者女,58岁。因“头痛两个多月”于2017年7月入院。两个月前患者无明显诱因出现头痛,为胀痛,疼痛不剧烈,无呕吐、四肢抽搐、大小便失禁。在当地医院头颅CT检查示,左侧侧裂区一类圆形略高密度影(图1A);行头颅MRA检查怀疑左侧大脑中动脉瘤(图1B、C)。入院查体:血压135/80mmHg,意识清楚,对答切题,双瞳孔等大等圆、光反射灵敏,四肢肌力Ⅴ级,病理反射阴性。格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分15分。行高分辨率头颅MRI增强扫描示,左侧岛叶类圆形病灶,并可见开口与左侧大脑中动脉相连;病灶主体T1WI呈明显高信号,边界清楚,周边见均匀低信号环,外围等信号瘤壁均匀环状增厚,未见明显强化(图1F、G)。DSA检查未见颅内动脉瘤显影(图1D、E)。予以保守治疗,观察随访。出院1年后随访,患者无不适症状;复查头颅MRI示病灶较前稍增大(图1H、I);复查DSA仍未见动脉瘤显影(图1J)。目前仍然在继续随访。
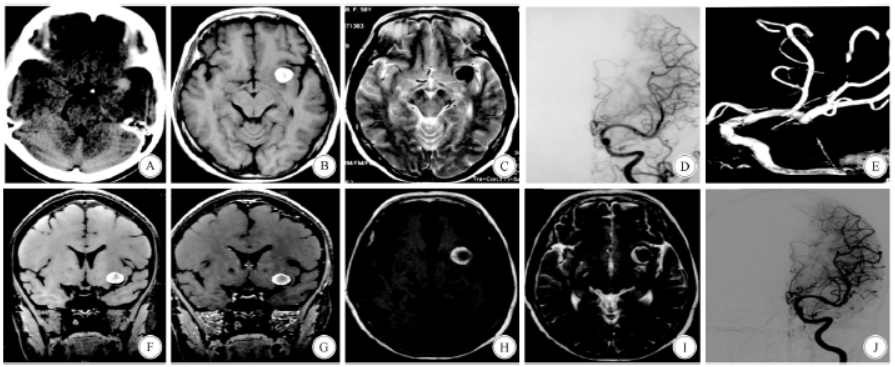
图1 病例1患者的影像学检查。A:入院前2个月头颅CT,左侧侧裂区一类圆形略高密度影病灶;B:入院前2个月头颅MRIT1WI,病灶呈高信号;C:MRIT2WI,病灶呈低信号;D、E:入院后DSA,未见明显异常;F:入院后MRIT1WI,病灶主体呈明显高信号,边界清楚,周边见均匀低信号环,外围等信号瘤壁均匀环状增厚;G:MRI增强扫描,病灶未见明显强化;H、I:出院后1年MRI复查,病灶稍增大;J:出院后1年DSA复查,未见动脉瘤显影
1.2病例2
患者女,54岁。因“间断发作性头晕半年余”于2017年10月入院。半年前,患者无明显诱因出现发作性头晕,每2~3d发作1次,每次持续数分钟至数小时不等;无视物旋转、恶心呕吐、耳鸣、耳聋。头颅CT检查示,左侧侧裂区一类圆形等密度影(图2A);头颅CTA检查怀疑大脑中动脉M2动脉瘤。入院查体:血压130/75mmHg,意识清楚,言语流利,对答切题,双瞳孔等大等圆、光反射灵敏,四肢肌力Ⅴ级,Romberg征阴性,指鼻试验阴性。GCS评分15分。行高分辨率MRI增强扫描示,左侧外侧裂类圆形病灶,T1WI呈不均匀等低信号,边界清楚,瘤壁增厚,内下方瘤壁明显强化,周边可见低密度脑脊液环(图2B、C、D)。行DSA检查,未见明显异常(图2E、F)。予以保守治疗,观察随访。出院1年后随访,患者无不适症状。
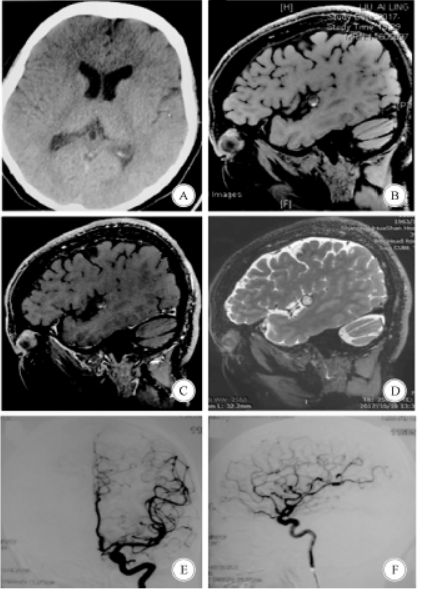
图2 病例2患者的影像学检查。A:入院前头颅CT,左侧侧裂区一类圆形等密度影病灶;B:入院后头颅MRIT1WI,病灶呈不均匀等低信号,边界清楚,瘤壁增厚;C:MRI增强扫描,内下方瘤壁明显强化,周边可见低密度脑脊液环;D:MRIT2WI,病灶呈高信号;E、F:入院后DSA,未见明显异常
2.讨论
2.1临床特征
复习完全血栓化的颅内动脉瘤的相关文献资料发现,患者以女性居多,男女发病比例为1∶2;发病年龄9~64岁,平均年龄43.8岁。动脉瘤的部位以大脑中动脉最多,其次为小脑后下动脉、小脑前下动脉、大脑前动脉等;均为未破裂动脉瘤。临床表现多以头痛为首发症状,癫痫发作少见,少部分患者表现为耳鸣、耳聋等。
2.2影像学表现
无血栓动脉瘤CT平扫为等或略高密度影,病灶周围无或轻度水肿,增强有明显均匀性管腔样强化。动脉瘤伴有部分血栓时可以表现为稍高密度影,增强扫描瘤腔部分强化,血栓部分不强化。若血栓位于血管腔的周边,增强扫描时动脉瘤中心的瘤腔和外层囊壁均有强化,形成中心高密度和外围高密度环,中间隔以等密度带;称为“靶形征”。完全血栓动脉瘤CT平扫常为稍高密度影,其内可有点状钙化,瘤壁可见蛋壳样弧形钙化;增强扫描仅有囊壁环状强化,其内血栓无强化。
无血栓动脉瘤MRI平扫可见流空效应,伴有血栓形成的表现为混杂信号。完全血栓化动脉瘤的MRI T1WI与T2WI表现无特异性,动脉瘤内血栓可为高、低、等或混杂信号,难以诊断;增强扫描时血栓无明显强化,动脉瘤壁可强化。
2.3鉴别诊断
(1)颅内海绵状血管瘤:文献曾报道,多例小脑后下动脉或大脑中动脉的完全血栓化动脉瘤,术前被误诊为海绵状血管瘤。颅内海绵状血管瘤是发生在中枢神经系统的血管畸形;若病灶不伴有出血或钙化,CT对海绵状血管瘤的诊断敏感性不如MRI。脑内海绵状血管瘤在T1WI呈等信号,在T2WI病灶核心呈混杂信号,病灶周围有环形低信号带。这种低信号环是含铁血色素的影像改变,是诊断颅内海绵状血管瘤的重要依据。完全血栓化动脉瘤T2WI上周边也有低信号环,易与其混淆;高分辨率MRI有助于鉴别诊断。
(2)脑轴内肿瘤:轴内病变是指由神经管直接发育而来的脑实质内病变,如胶质瘤、神经节细胞瘤、淋巴瘤、转移瘤等。完全血栓化的动脉瘤MRI增强扫描病灶边缘强化,周边白质FLAIR有异常水肿信号,常会被误认为轴内肿瘤;而动脉瘤周围常无或伴有轻度水肿。完全血栓化的颅内动脉瘤累及后循环时,亦可与后颅窝肿瘤混淆。
(3)前庭神经鞘瘤:完全血栓化的小脑前下动脉瘤易被误诊为内听道内的前庭神经鞘瘤。CT扫描可见内听道扩大;MRI T1WI增强扫描出现小脑前下动脉进入内听道段的环形强化,提示起源于小脑前下动脉的血管病变可能。因此,对桥小脑角的高分辨率MRI检查是术前的必要检查。
(4)颅内皮样囊肿:大脑前动脉A2段血栓化动脉瘤易误诊为颅内皮样囊肿,颅内皮样囊肿是罕见的先天性良性肿瘤,尤其好发于中线部位。典型的颅内皮样囊肿的CT表现为圆形或类圆形低密度占位病变,可有不规则高密度影(钙化或囊内出血)。MRI检查,囊内容物在T1WI、T2WI常呈高信号,囊壁均呈低信号;T1WI表现为高信号的囊内脂肪成分,在脂肪抑制像则表现为低信号,在DWI多呈高信号;增强扫描病灶无强化,部分囊壁可有强化。
(5)颅内表皮样囊肿:Lan等报道,1例完全血栓化的小脑后下动脉瘤患者术前误诊为颅内表皮样囊肿。表皮样囊肿又称为胆脂瘤或珍珠瘤,生长缓慢,沿蛛网膜下隙匍匐样生长,呈“见缝就钻”的特点。影像学表现主要与囊内容物成分有关。囊肿在MRI T1WI上多呈低信号,少数呈等高混杂信号,T2WI上多为高信号,DWI上高信号是其特征性表现;增强扫描时囊肿的内容物及包膜均无强化。
2.4治疗
Lawton等将血栓性动脉瘤分为6种类型:同心型、偏心型、分叶型、完全血栓型、管道型和弹簧圈栓塞型。对于同心型和管道型,血栓累及瘤颈,适合动脉瘤孤立及血管重建术;偏心型、分叶型及弹簧圈栓塞型,动脉瘤颈处一般无血栓,适合直接夹闭;完全血栓化的动脉瘤,因此类动脉瘤破裂出血的几率低,可选择观察、定期复查的方法。
本研究2例完全血栓化的大脑中动脉动脉瘤患者的动脉瘤未破裂,无占位效应;因此选择了观察、定期随访的治疗策略。然而,完全血栓化的动脉瘤瘤壁会通过周围脑表面形成的新生血管获取血供,MRI增强扫描表现为瘤壁强化。瘤内血栓也可以通过溶血机制实现瘤腔再通,造成新生血管与正常压力血流相通,从而造成动脉瘤的破裂。因此,动脉瘤自发血栓化不能同于动脉瘤自愈,其依然存在破裂出血风险,是定期随访复查的临床意义所在。文献报道的误诊为海绵状血管瘤、脑肿瘤或皮样囊肿等血栓化的动脉瘤,多采用孤立加切除、切除加血管重建、或者夹闭加瘤内减压等手术方式治疗。
综上所述,完全血栓化的颅内动脉瘤临床少见,影像学检查出现病灶周围环形低信号带,以及增强扫描出现环状强化等特点,易被误诊为颅内海绵状血管瘤或轴内肿瘤;但当病灶位于动脉主干或分支远端时,应高度考虑完全血栓化动脉瘤的可能。如完全血栓化的动脉瘤无占位效应,则应以观察为主,并定期随访复查。
原始出处:
钱忠伟,邹燕萍,阿地力·肉孜,莫明·阿不来孜,胡彦兵,黄磊,徐锋.完全血栓化的大脑中动脉动脉瘤2例报告并文献复习[J].临床神经外科杂志,2019,16(03):270-273.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#大脑中动脉#
31