转移性腺癌姑息性手术后出现巨结肠粘液囊肿
2011-06-07 MedSci原创 MedSci原创
摘要 我们报告了一例罕见病例,该病例为一结肠脾曲晚期腺癌患者,回肠-乙状结肠分流术后出现巨型结肠囊肿。巨型结肠囊肿的形成是由于结肠脾曲远端梗阻所致,而结肠脾曲远端梗阻则由肿瘤复发和盲肠近端梗阻所致,盲肠近端梗阻则由于闭环部继发性黏液积累腹膜所致。病例报告 一位73岁的女性患者于2005年5月出现
摘要
我们报告了一例罕见病例,该病例为一结肠脾曲晚期腺癌患者,回肠-乙状结肠分流术后出现巨型结肠囊肿。巨型结肠囊肿的形成是由于结肠脾曲远端梗阻所致,而结肠脾曲远端梗阻则由肿瘤复发和盲肠近端梗阻所致,盲肠近端梗阻则由于闭环部继发性黏液积累腹膜所致。病例报告
一位73岁的女性患者于2005年5月出现下腹部疼痛,腹胀和排便次数增多。随后结肠镜检查在脾曲发现一肿瘤病灶活检证实为腺癌。 CT扫描未见转移性疾病,认为原发肿瘤被切除。然而,剖腹探查,脾曲的原发灶被发现已为晚期腹腔内弥漫性转移。因此,姑息性分流治疗在回肠乙状结肠吻合术中较为适用。腹膜活检证实为侵袭性腺癌。术后患者接受了姑息性化疗,反应良好,系列CT扫描提示肿瘤缩小和癌胚抗原(CEA)水平下降。
随后,2007年3月,患者出现体重减轻和腹部疼痛。 CT显示肝转移和脾曲局部复发。患者开始进行二线化疗。2007年8月患者因腹痛,腹胀明显急诊入院。体格检查发现腹胀但无假性腹膜炎或肠梗阻特征。腹部X光提示肠袢扩张(图1)。最初给予保守治疗。由于临床改善不佳,因此决定进行肠梗阻剖腹探查。剖腹探查中发现,升结肠和横结肠膨胀至12cm,
 图1:腹部X光显示结肠扩张
图1:腹部X光显示结肠扩张讨论
同样,很少因闭锁性梗阻造成结肠粘液囊肿。据报告称,结肠粘液囊肿是长期溃疡性结肠炎患者横结肠袢式扭转造口分流后的罕见并发症,而长期溃疡性结肠炎因远端吻合口直肠狭窄以及肠闭袢处多年积聚的粘液引起(5)。报告称粘液囊肿位于乙状结肠癌切除后结肠吻合部,与肠壁相隔。在此病例中,患者癌胚抗原(CEA)水平上升,正电子发射断层扫描(PET)扫描显示原吻合口部摄取升高,怀疑复发。粘液囊肿切除后,CEA水平降至正常(6)。有报告称,1名Crohn病患者回肠造口22年后出现结肠粘液囊肿穿孔。这是由于远端结肠狭窄和后来出现的粘液囊肿所致(7)。
在此病例中,脾曲远端梗阻致右半结肠和横结肠闭锁形成,而脾曲远端梗阻又因腹膜转移至回盲瓣部肿瘤复发和近端梗阻所致。粘液继续分泌和积聚导致结肠闭锁性扩张。曾报道1例宫颈鳞状细胞癌复发腹膜癌转移患者行升结肠梗阻姑息性分流术后8个月出现类似症状。
结肠粘液囊肿大多表现为腹胀,通常进展缓慢,超过2-6年(5)。如果囊肿大到足以相邻肠段,则可能引起梗阻症状。行结肠造口术或出现粘液瘘的患者如果出现直肠或粘液瘘粘液引流中止,则提醒医生可能出现闭合性梗阻(9)。诸如B超,CT等影像学技术可以用来辅助诊断,这需要一个高的怀疑指数。
其中一个巨型囊肿粘液超过3.5升。这被认为是由于回肠末端(粘连在骨盆上)与结肠脾曲局部复发之间的闭锁性肠梗阻造成的粘液积聚并形成粘液囊肿。回肠袢造口术较适用,使用24法国2向导管进行横结肠顶部引流,关闭伤口。术后,最初的几天,大约1600ml的粘液从导管中引出,后来减少到每天125ml。后来减少到每天125ml。6周后拔除导管。
目前,对阑尾黏液囊肿认识较深,认为由继发于管腔粘液积聚和梗阻阑尾扩张的阑尾梗阻引起(1)。这可能与结肠癌有关,因此在诊断阑尾粘液囊肿后建议彻底检查结直肠(2)。阑尾黏液囊肿发展为非常大的,表现为腹部肿块的现象很少见(3,4)。
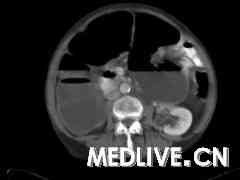
大多数患者在剖腹探查时可确诊。此患者在急诊症状出现前5个月做的CT显示随着肝转移和腹膜病变脾曲结肠扩张及局部复发(图2)。未做结肠粘液囊肿的诊断,而气-液平面被认为是由回盲瓣所致。事后回想,对于CT上有明显的结肠扩张但无肠道梗阻应怀疑结肠粘液囊肿。这强调需要一种高怀疑指数,能在术前做出诊断以及患者保守治疗。
在影像学诊断已确诊的情况下,可以在CT引导下进行引流(8)。其他治疗方法包括手术切除粘液囊肿,此法通常适用于低风险预后佳的患者(5)。对于粘液囊肿高复发患者,可进行永久导管或引流槽置入,病人也可以自行引流(5)。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#囊肿#
36
#转移性#
0
#姑息#
34