儿童肾上腺区占位之[?]丨有特征,需鉴别~
2022-10-31 熊猫放射 熊猫放射
GNB 是一种混合性肿瘤,即成熟神经节细胞瘤和恶性神经母细胞瘤共存,属于过渡型,可向另两者转化,其发生与原始神经脊细胞或神经母细胞不能正常发育成熟或退化有关。
病例及相关资料展示:
男,14岁,腹痛伴呕吐3天。
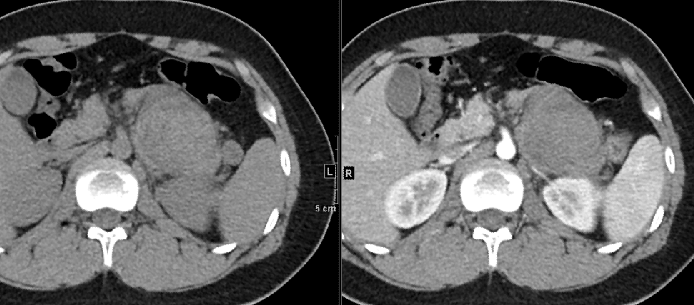
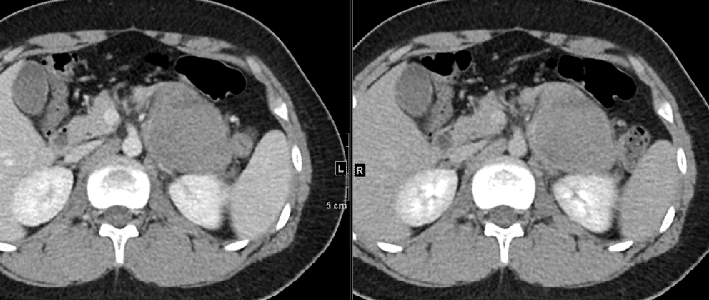

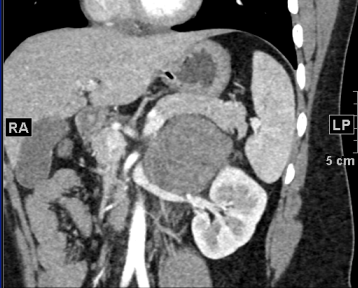
CT表现:左肾上腺区肿块,平扫呈稍高密度(出血),强化不明显,密度欠均匀。周围间隙略浑浊。
最后诊断:
左肾上腺节细胞神经母细胞瘤
神经母细胞性肿瘤分中枢和外周性,外周性神经母细胞性肿瘤包括神经母细胞瘤(neuroblastoma, NB) ,节细胞神经母细胞瘤(ganglioneuroblastoma, GNB) ( 包括混合型及结节型) 及良性节细胞神经瘤(ganglioneuroma, GN) 。
GNB 是一种混合性肿瘤,即成熟神经节细胞瘤和恶性神经母细胞瘤共存,属于过渡型,可向另两者转化,其发生与原始神经脊细胞或神经母细胞不能正常发育成熟或退化有关。
GNB 临床上罕见,绝大部分发生在儿童,婴幼儿少见。生物学行为介于NB 与GN 之间,三者治疗与预后也不尽相同。
大多数无明显临床症状,主要症状为肿瘤压迫或侵犯、转移到器官产生相应的症状,部分可因分泌儿茶酚胺及其衍生物引起高血压、腹泻等。
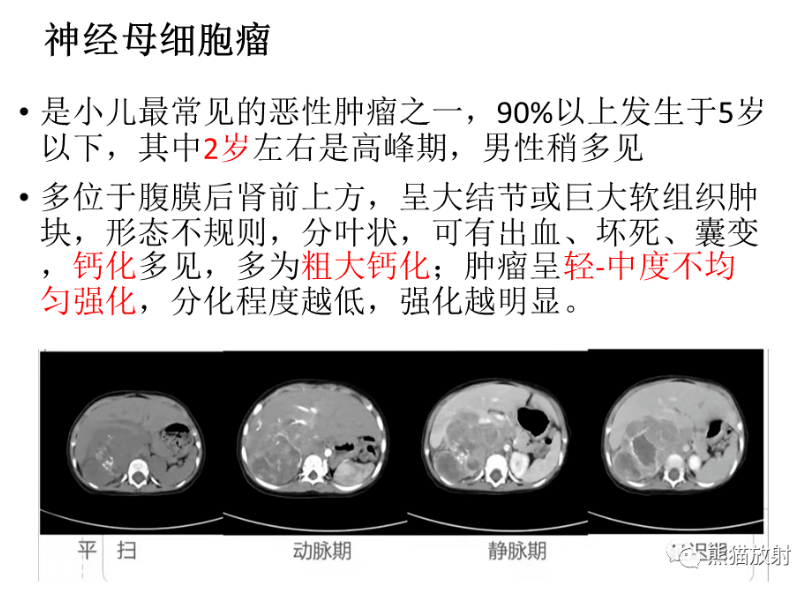
GNB好发于肾上腺、腹膜后区、胸腔及盆腔等。
肿瘤形态可规则或不规则,一般密度不均匀,而且由于间质丰富肿瘤密度较低,低于肌肉。
钙化多见,钙化的形态被认为是鉴别肿瘤良恶性的一种重要提示,良性多呈斑点状钙化,较粗大、不规则的钙化多提示恶性。
增强扫描多数呈中度及以上明显强化,类似NB,与以轻度强化为主的GN不同。动态增强表现为渐进性,类似GN,这主要是因为肿瘤内含有神经纤维基质。
GNB类似NB容易发生腹膜后淋巴结转移及全身其他脏器转移,如骨、肝脏等,可以侵犯周围邻近的器官 ,对周围大血管包绕而不致管腔狭窄。
再看一例


 鉴别诊断
鉴别诊断
节细胞神经瘤
•多发生在年龄较大的儿童/青年人,女性占优势
•包括脊柱旁和肾上腺的交感神经节在内的神经嵴细胞起源的良性肿瘤
•在节细胞神经瘤/节细胞神经母细胞瘤/神经母细胞瘤组织学谱中,大多数为良性和分化好的肿瘤
•由成熟的神经节细胞和Schwannian基质组成的包裹性肿物,具有厚的纤维囊(包膜)。无瘤内出血或神经母细胞。
•最常见的发病位置是后纵隔(41.5%),腹膜后(37.5%),肾上腺(21%)和颈部(8%)
•通常为偶然发现,可能导致局部占位效应的相关症状
•VMA / HMA升高但通常不足以引起儿茶酚胺过量的症状。
•T1略低信号,T2等或稍高信号,信号不均
•不均质延迟性向心性强化,可填充不完整
•钙化多见,约占50%

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言