下唇硬下疳1例
2019-12-13 李晓静 李珀 蔡扬 临床口腔医学杂志
患者,男,62岁,因右下唇无痛性结节样肿物20d,伴“溃疡”形成12d就诊。患者2年前曾因左下唇包块溃烂于我院行“下唇包块切除术”;其术后病理HE染色:角化棘皮瘤。1年前左下唇包块复发,活检病理提示仍为角化棘皮瘤。2月前患者曾有不洁性行为史。
梅毒(syphilis)是由苍白螺旋体引起的一种慢性、系统性的性传播疾病,口腔已越来越多的成为梅毒的首发部位。现有口腔梅毒报道多集中在临床表现上,而关于口腔梅毒的临床规范诊疗认识鲜有报道。本病例将报道1例下唇硬下疳诊疗过程,以期增强口腔医生对梅毒规范诊疗的认识。
1.病例报告
患者,男,62岁,因右下唇无痛性结节样肿物20d,伴“溃疡”形成12d就诊。患者2年前曾因左下唇包块溃烂于我院行“下唇包块切除术”;其术后病理HE染色:角化棘皮瘤。1年前左下唇包块复发,活检病理提示仍为角化棘皮瘤。2月前患者曾有不洁性行为史。
临床检查:右下唇椭圆形溃疡性病损直径约12mm,表面见黄色薄痂覆盖,病损部分渗血,稍突出于唇红黏膜表面,触及质韧,无明显疼痛。湿敷去除痂壳后见红色基底,表面光滑,无渗血(图1A,B)。病损周围见灰白色条纹延伸至口角。左侧唇红黏膜见瘢痕挛缩。未扪及双侧下颌淋巴结肿大,口内黏膜未见明显异常,针刺反应阴性,皮肤生殖器未见明显异常。辅助检查:梅毒螺旋体抗体初筛(TP-Ab)阳性;梅毒快速血浆反应素试验(RPR)阴性;梅毒螺旋体明胶凝集试验(TPPA):1∶320稀释阳性。人类免疫缺陷病毒抗体初筛(HIV-Ab)阴性;血细胞分析、肝肾功能未见异常。病理活检:右下唇皮肤慢性炎症伴溃疡形成,表皮鳞状上皮增生,炎性肉芽组织及纤维组织增生(图1D)。诊断及治疗:下唇硬下疳给予口腔局部处理(0.1%依沙吖啶湿敷病损处,金霉素眼膏涂擦,3次/d);转诊皮肤性病科进行驱梅治疗3周后病损愈合(图1C)。
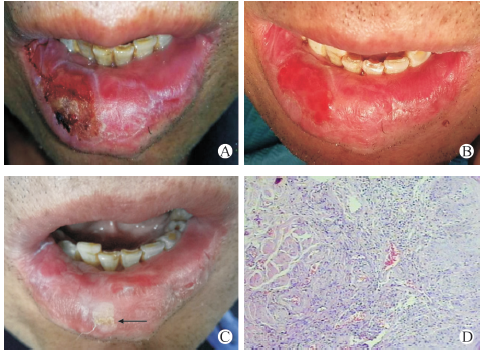
图1 治疗前后唇部表现及病理检查结果。A:治疗前唇部表现;B:湿敷去除痂壳后唇部表现;C:箭头所示病损糜烂已愈合;D:病理检查显示:右下唇皮肤慢性炎症伴溃疡形成(HE,×200)
2.讨论
一期梅毒临床表现为硬下疳,在口腔中多表现在唇部。对于一期梅毒的诊断,我国最新梅毒诊疗指南(2014年)指出:临床表现+非梅毒螺旋体血清学试验阳性+暗视野显微镜查到梅毒螺旋体或梅毒螺旋体血清学试验阳性;或临床表现+梅毒螺旋体血清学试验阳性+暗视野显微镜查到梅毒螺旋体。其中暗视野显微镜检查考虑到院内传播的风险加之正常口腔黏膜中存在各种螺旋体属,易与苍白螺旋体相混淆,故暗视野显微镜检查现一般不用。
梅毒的组织病理检查因无显著特异性组织学表现,不作为梅毒的确诊依据,但可用来排除其他疾病。现阶段梅毒确诊仍依赖于血清学检测,非梅毒螺旋体抗原血清试验和梅毒螺旋体抗原血清试验,其中非梅毒螺旋体抗原血清试验用于梅毒的筛查及疗效判定,梅毒螺旋体抗原血清试验用于梅毒确认,不能区分现在与既往梅毒感染。
非梅毒螺旋体抗原血清试验检测一期梅毒的阳性率仅为78%~86%,其在一期梅毒感染4周内可能为阴性。临床上,仅凭初次非梅毒螺旋体血清试验阴性就排除梅毒,易造成梅毒误诊。因此,应在感染2~3周后复查非梅毒螺旋体血清学试验。同时还需结合详细病史、临床表现及病理作出判断,必要时进行诊断性治疗。本病例在怀疑梅毒后就进行驱梅治疗,未复查非梅毒螺旋体血清学试验,缺乏足够的确诊依据。
同时,该病损还需与以下口腔黏膜疾病相鉴别:①结核性溃疡:结核病史,病损呈潜掘状和鼠噬状,组织病理为干酪样坏死,胸片常见结核灶;②盘状红斑狼疮:红斑或糜烂呈盘状凹陷,常超出唇红缘累及皮肤;③糜烂型口腔扁平苔藓:病损大多左右对称,常见双颊珠光白色花纹,伴充血糜烂,组织病理学表现:上皮过度角化或不全角化,基底层液化变性,基底膜下淋巴细胞带状浸润。另外,临床上较少见的溃疡性嗜酸细胞性肉芽肿、韦格纳肉芽肿也会有本病例中的类似表现,但结合全身病史、实验室检查及病理可鉴别。
原始出处:
李晓静,李珀,蔡扬.下唇硬下疳1例[J].临床口腔医学杂志,2018(01):2+53.
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#硬下疳#
45