胸椎硬膜外脓肿误诊两例分析
2019-04-16 宋应豪 曾光亮 李如军 临床误诊误治
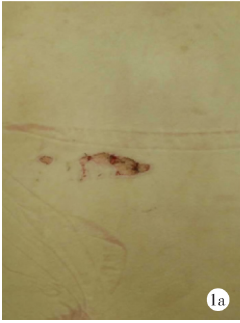
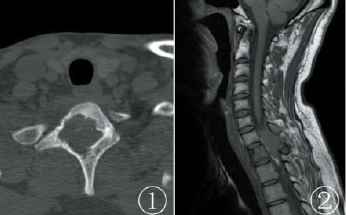
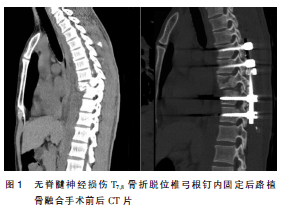
女,24岁。因胸背部疼痛1周伴双下肢麻木乏力24h急诊入院。患者1周前无明显诱因出现胸背部酸痛,未予重视,后背部出现一鸡蛋大小包块(图1a),触之疼痛,无红肿发热,予热敷及中药贴外敷治疗后自觉症状好转,续之出现间断性发热,夜间为重,自测体温最高达39.0℃,伴畏寒、恶心呕吐。遂就诊当地医院,胸部CT检查未见异常,考虑痈,给予对症治疗后未见好转。1d前患者出现双足麻木乏力,二便障碍,同时双下肢无法活

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#硬膜外#
34
#胸椎#
35
#脓肿#
34