Infect Dis:湄公河下游地区麝猫后睾吸虫所致胆管癌的危险分析
2018-05-30 MedSci MedSci原创
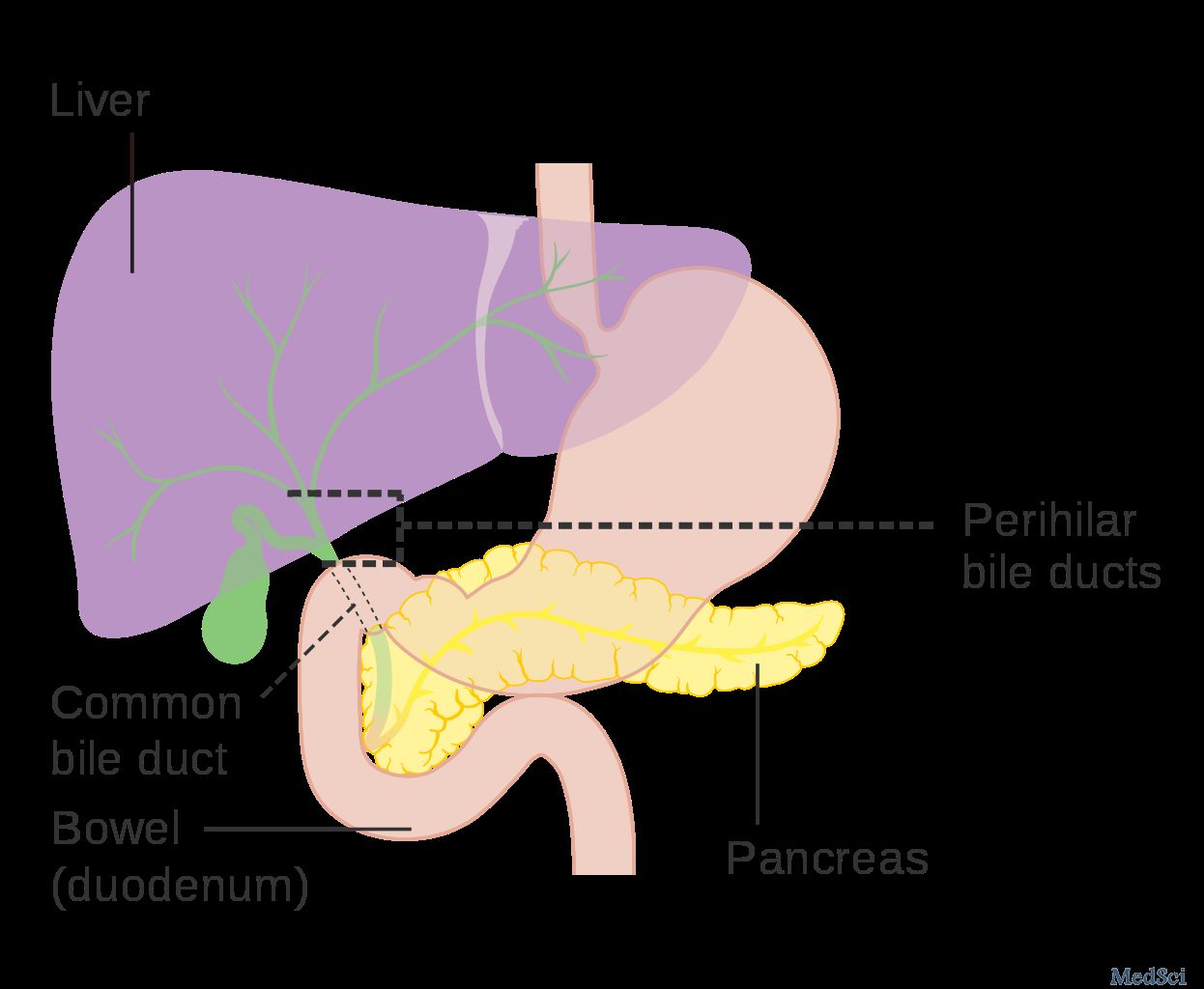
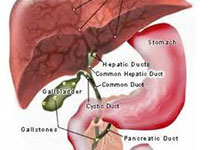
<p class="MsoNormal" style="margin-bottom:0cm;margin-bottom:.0001pt;line-height: normal">在湄公河下游地区,胆管细胞癌(CCA)是一种致命的胆管癌,它与肝吸虫--麝猫后睾吸虫的感染有关。许多公共卫生干预措施致力于于减少与麝猫后睾吸虫的接触,但该地区CCA的发病率仍然很高。虽然这可能是由于复杂的社会和文化因素而
在湄公河下游地区,胆管细胞癌(CCA)是一种致命的胆管癌,它与肝吸虫--麝猫后睾吸虫的感染有关。许多公共卫生干预措施致力于于减少与麝猫后睾吸虫的接触,但该地区CCA的发病率仍然很高。虽然这可能是由于复杂的社会和文化因素而导致的公共卫生干预措施无效,但也进一步表明在CCA的发病机制中,其它危险因素或与寄生虫的相互作用也是重要的考虑因素。本系统综述旨在为CCA的风险因素提供全面的分析,以指导未来的综合干预措施。
我们检索了5个国际和7个泰国研究数据库来识别在湄公河下游地区CCA研究的相关风险因素。对所选择的研究就研究设计、人口、CCA的诊断方法和统计方法进行偏倚和质量评估。最后纳入的18项研究报告了与众多风险因素,包括行为、社会经济情况、饮食、遗传、性别、免疫反应、其它感染以及CCA治疗。17个风险因素是由两个或两个以上的研究报道并在荟萃分析中进行随机效应模型评估。这一荟萃分析表明,酒精和吸烟的组合(或= 11.1,95%置信区间CI:5.63 - -21.92,P < 0.0001)是最重要的风险因素,与CCA的风险增加有关,比暴露于麝猫后睾吸虫的风险更高。这个分析也表明,癌症家族史、食用生鲤鱼鱼、食用高硝酸盐的食物和吡喹酮治疗与风险增高显著相关。这些风险因素可能与宿主、寄生虫或CCA的发病机理有复杂关系,在不止一项研究中发现,许多这些风险因素与其它均存在交互作用。
我们的研究结果表明,除了麝猫后睾吸虫感染之外,在未来的公共卫生干预措施中,还应处理各种复杂的危险因素,以减少受影响地区的CCA。在制定降低CCA的干预项目时,应该考虑吸烟和饮酒、饮食模式和社会经济因素。
原始出处:
Jennifer A. Steele, Carsten H. Richter, et. al.
Thinking
beyond Opisthorchis viverrini for risk of cholangiocarcinoma in the lower
Mekong region: a systematic review and meta-analysis
本文系梅斯医学(MedSci)原创编译整理,转载需授权!
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#Dis#
32
学习了.获益匪浅.感谢分享
46
#胆管#
16