感染性休克中的升压药物
2024-02-19 重症医学 重症医学 发表于陕西省
促进血管收缩以纠正低血压远比单纯对抗动脉血管的舒张重要。升压药物同时会影响心脏功能、静脉系统、局部血流分布和微血管灌注。本文聚焦于最新的文献对这些影响进行讨论。
感染性休克与导致动脉和静脉血管扩张、局部血流分布改变和微循环障碍的内皮功能障碍相关。液体和升压药物是(脓毒性休克)血流动力学支持的关键因素。促进血管收缩以纠正低血压远比单纯对抗动脉血管的舒张重要。升压药物同时会影响心脏功能、静脉系统、局部血流分布和微血管灌注。本文聚焦于最新的文献对这些影响进行讨论。
脓毒症的全身(血管)扩张
脓毒症通过多种机制降低血管张力从而导致低血压和组织灌注下降。另外,局部血流分布也可能受到影响。局部灌注通过某些血管床收缩,其他血管床的舒张进行调节,这一机制在脓毒症中也发生了改变。因此,即使心输出量不变,内脏的灌注也可能受损。
(在脓毒症状态下)微血管灌注也可能受损,(这种受损)至少部分是因为对内源性血管收缩物质反应性下降所致。血流动力学状态的改变部分源自静脉扩张引起的血液从压力容量向非压力容量转变所带来的血液总容量不变情况下心脏前负荷的下降。
升压药物对心血管的影响
受体密度和敏感性下降导致脓毒症状态下动脉对升压药物的反应性下降。通过收缩静脉,升压药物还可将血液从非压力容量重分布至压力容量,同时,收缩静脉也可具有潜在的液体复苏效应,有助于减少液体输注量。
另外,去甲肾上腺素有轻微的正性肌力作用,肾上腺素的正性肌力作用强于去甲肾上腺素,血管加压素和血管紧张素则不具备此种作用。升压药物对心输出量的影响因心功能、前后负荷和心率变化之间的相互作用而不同(见电子版附录,ESM)
(升压药物)对局部灌注和微循环的影响
因α肾上腺素能受体、加压素-Ⅰ和血管紧张素-2受体在血管树中的不均匀分布,升压药物对局部循环的影响可能更多的取决于药物本身。较高的加压素-Ⅰ受体在内脏血管分布密度导致加压素衍生物可能会减少内脏血流量。虽然很难对内脏缺血进行检测,但胃粘膜PCO2受损或加压素应用期间的细胞溶解可提示肠系膜灌注的受损。这类事件在应用去甲肾上腺素时似乎不太常见(ESM)。
出球小动脉上的加压素-Ⅰ和血管紧张素-2受体数量多于入球小动脉,故而加压素和血管紧张素可能会增加感染性休克时肾小球的灌注。因此,相较去甲肾上腺素,加压素减少了(感染性休克患者对)肾脏替代治疗的需求。血管紧张素似乎也有类似的效果,但目前此类证据仍然有限。升压药物也可能以不同的方式影响肺血管系统(ESM)。
很难预测升压药物对微循环的影响。升压药物可能会收缩小动脉(阻力血管),从而减少下游毛细血管的灌注。静脉的收缩会增加平均体循环充盈压,从而升高毛细血管出口处的静脉压力。这些综合作用可能会对微血管灌注造成损害。另一方面,血管的收缩可能会抵消导致微血管功能障碍的某些毛细血管过度舒张。此外,器官灌注压的恢复可以改善微血管灌注。以灌注和微血管再充盈为目的的合适的宏观血流动力学目标可能因患者和血管床的不同而存在差异。
在脓毒症的实验模型中,严重低血压的纠正与微血管灌注的改善相关。尚未在感染性休克患者中评估纠正严重低血压所带来的影响。将平均动脉压(MAP)增加至65mmHg以上会带来不同的微循环效应(ESM)。类似的,以毛细血管再充盈时间为标准,去甲肾上腺素在改善皮肤灌注方面(在患者个体间)存在差异。总而言之,这表明应该以改善组织灌注为目的对MAP目标进行个体化设定,同时避免低血压和血管过度收缩。
选择那种升压药物?
除上述血流动力学作用外,升压药物还具有例如促心律失常、免疫、代谢和其他细胞作用,这些作用具体取决于(药物所)作用的血管加压素和非血管加压素受体。去甲肾上腺素是(升压药物)的一线选择。虽然肾上腺素通过作用于相同的α-肾上腺素能受体产生类似的血管收缩作用,但其对β肾上腺素能受体的作用可能会增加心律失常的发生并产生代谢和灌注之间的失衡,尤其是在高剂量应用的情况下。这使得在不能满足(患者对升压药物需求的情况下)联合应用几种不同类别的升压药物,虽然继续增加第一种升压药物的剂量是合理的,而不是继续增加第一种升压药物的剂量变得合理起来。对于每种药物,都需要对其获益/风险的平衡进行评估。
血管加压素是一种颇具吸引力的去甲肾上腺素的替代/辅助药物。除可应用于对去甲肾上腺素无反应的患者之外,血管加压素还可以减少心律失常的发生并改善肾功能。但是,(在应用血管加压素的研究中)没有观察到死亡率的差异,这表明有其他不良事件的发生(ESM)。因此,升压药物的选择应个体化进行。
最近,血管紧张素被重新引入了临床。对于应用去甲肾上腺素和/或血管加压素后仍然持续存在低血压的患者,加用血管紧张素可以增加MAP并避免应用其他升压药物。应该在更大规模的临床实验中评估其对临床结局的影响。
其他升压药物的地位仍有待确定(ESM)。上世纪末,有学者首次报道了亚甲蓝作为升压药物应用于脓毒症患者。最近进行的小型单中心随机实验对此提出了新的见解。然而,因为其他干扰一氧化氮途径的药物已经显示出增加死亡率的效应,应进行更大规模的临床研究以对其安全性进行确认。
因具有增强升压药物效果的作用,氢化可的松的地位不应被忽视。确定哪些患者在生存和器官功能方面可以受益于氢化可的松仍然是未来研究的优先事项。
升压药物的启动时机?
启动升压药物这一决策的做出具有一定的挑战性。一方面,在液体复苏尚未完成的情况下过早启动升压药物可能会损害组织灌注。另一方面,早期启动升压药物可能会增加前负荷并有助于灌注压的恢复。实验背景下去甲肾上腺素的即时应用能够更好的维持肠道微循环。一项观察性倾向匹配研究显示早期应用去甲肾上腺素可降低对复苏液体的需求并可能与28天死亡率的改善相关。虽然我们期待早期应用其他升压药物也能产生类似的有益作用,但这些效应尚未得到良好的评估。应更好的确定哪些因素可以用来识别哪些患者可能受益于早期甚至即时应用升压药物。
升压药物的停药时机?
因反复发作的低血压可能会导致升压药物应用时间的非必要延长,停止升压药物的应用是另一项艰巨的任务。计算机辅助策略可能有助于更快的停止升压药物的应用。动脉弹性的测量可以对停止升压药物的应用做出指导,但其预测与停止升压药物应用相关的低血压的能力(和截断值)因研究的不同而存在差异。现阶段这种方法的概念性仍强于实用性(见ESM)。
关键信息
虽然恢复MAP是升压药物的首要目标,但升压药物的应用也与静脉容量储备和通常对器官灌注的有益影响相关(图1)。尽管如此,应避免过度的血管收缩并且不应忽视其他复苏策略。各种升压药物具有不同的生理和非升压特性,应考虑这些特性来进行个体化的缩血管治疗。
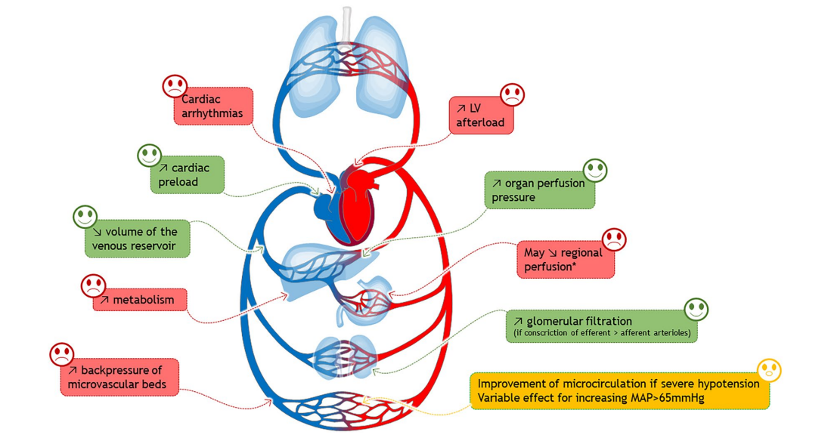
图1 感染性休克中收缩血管的利弊。根据所涉及的病理生理机制,对收缩血管对感染性休克的有益、可变和不利影响进行描述。影响可能因给药时机(早与晚)以及升压药物类型和剂量而有所不同。还可能受到受体密度和敏感性的影响,这些受体的密度和敏感性因血管床和患者的病情而异。LV 左心室,MAP 平均动脉压,*取决于升压药物的类型。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#感染性休克# #升压药物#
22