心电图 ST 段读图四步法
2016-08-04 四叶草 临床用药
第一步确定等电位线(基线)我们都知道 ST 段的改变要和心电图上的等电位做比较,那么等电位线在哪里?等电位线其实是一个抽象的定义,有点类似于海平面的概念。当窦房结的冲动传导到心室时,十多亿个心室的心肌细胞在很短的时间,共同除极,它们释放总电流形成高而窄的 QRS 波。然后它们一起开始午休。好比在中午 12 点到 2 点,这十多亿个心肌细胞一起进入动作电位 2 时相的平台期,一起睡午觉,这一段叫 S
确定等电位线(基线)
我们都知道 ST 段的改变要和心电图上的等电位做比较,那么等电位线在哪里?
等电位线其实是一个抽象的定义,有点类似于海平面的概念。
当窦房结的冲动传导到心室时,十多亿个心室的心肌细胞在很短的时间,共同除极,它们释放总电流形成高而窄的 QRS 波。
然后它们一起开始午休。
好比在中午 12 点到 2 点,这十多亿个心肌细胞一起进入动作电位 2 时相的平台期,一起睡午觉,这一段叫 ST 段,正常情况下探测不到电流。
下午这些心肌细胞又一起开始工作,也就是复极,形成了 T 波。
由于总是有些细胞早一些工作或晚一些休息,所以在 T 波有起点、高点、终点,形状像一个倒扣的钟形。
夜里 12 点到第二天凌晨 6 点绝大多数人是在休息的,尽管总有少部分人喜欢开夜车,但对全局不会产生什么影响,这一段叫 TP 段,也应该是探测不到电流的。

那么在正常的心电图上,哪一些时间段处于等电位状态呢?
很明显有三段:TP 段、ST 段和 PR 段,这三段时间绝大多数心肌细胞都在休息,正常情况下应该在等电位线上。
另外,我们很容易理解 P 波的起点和下一个 P 波起点组成的连线 PP 连线。
QRS 波的起点和下一个 QRS 波起点组成的连线 QQ 连线在正常情况下也处于等电位线高度。这样我们可以找到 5 条线段处于等电位线上。
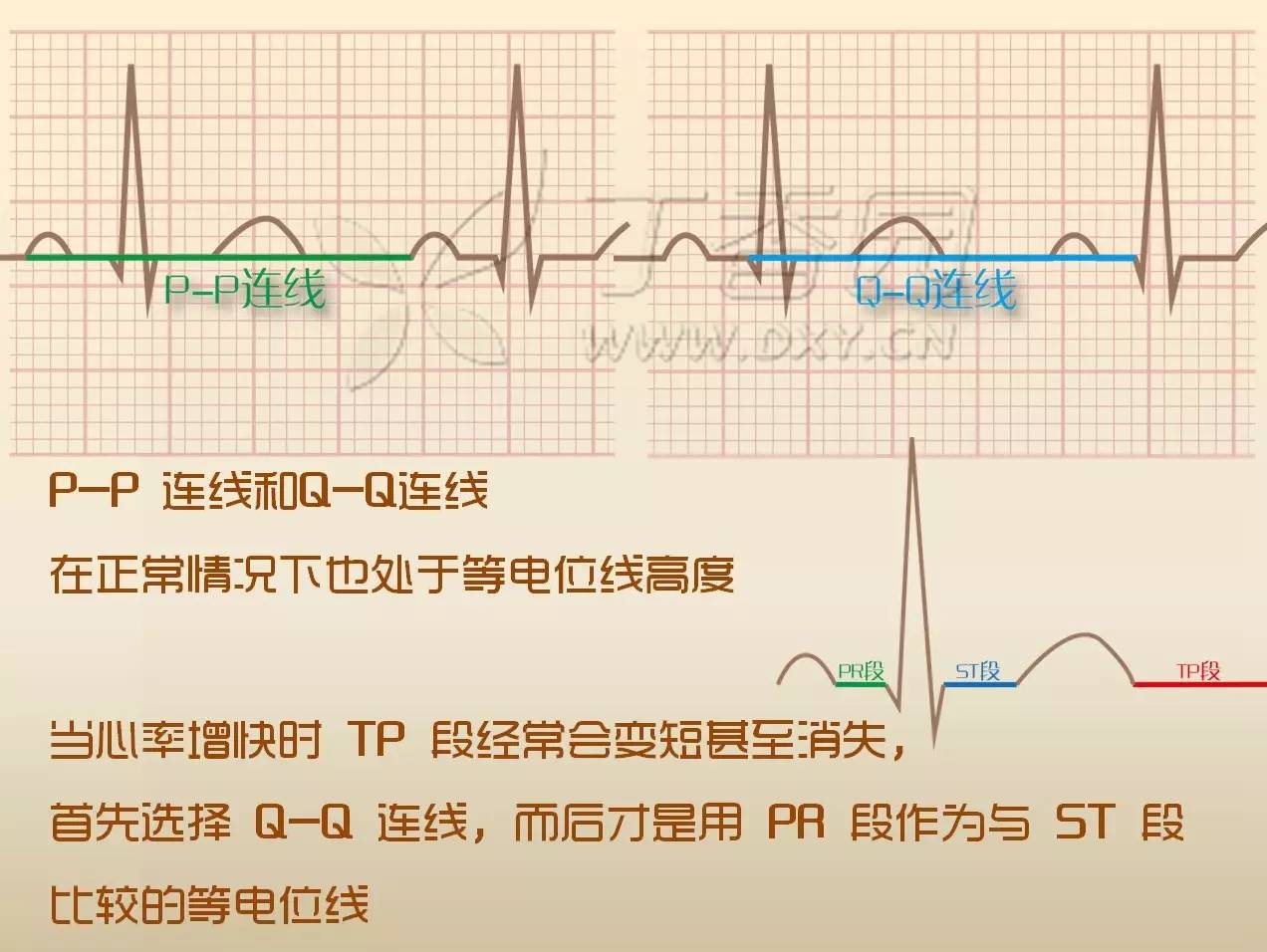
既然 ST 段发生了改变,那么可以拿来与之比较的等电位线只剩下四段。我们首先选择 TP 段,这个很容易理解,晚上睡觉时间最长,又相对稳定。
一般来说我们先选择 QQ 连线,而后才是用 PR 段作为与 ST 段比较的等电位线。
选择 ST 段测量点
选择好了等电位线,那么下一个问题:我们如何选择 ST 段。
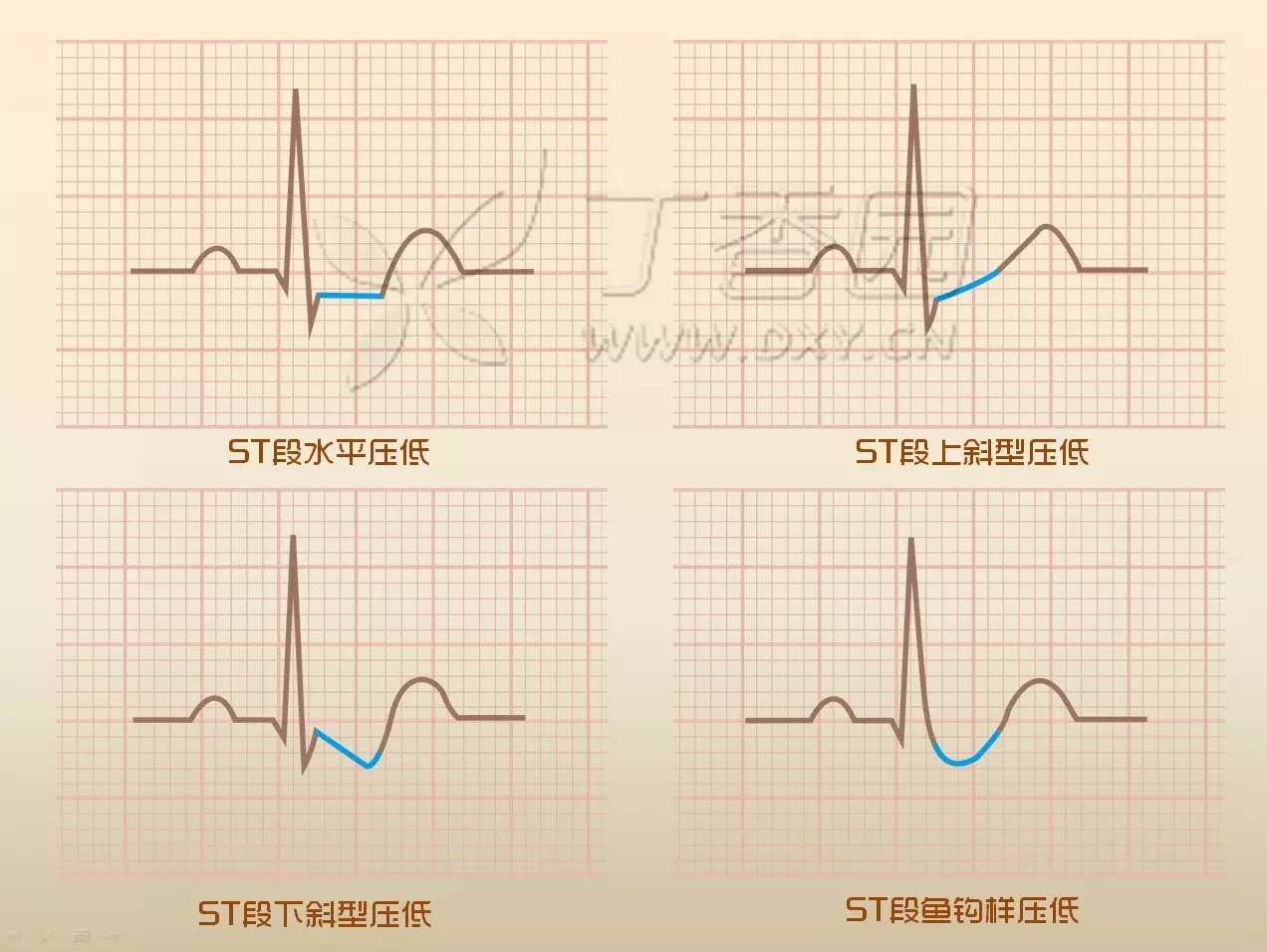
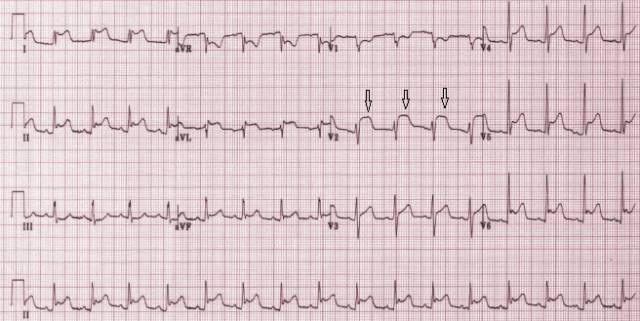
ST 段抬高和压低并不一定都是水平的,在压低的时候它可以呈水平状,也可以呈下斜状和上斜状,甚至可能是弧形的。
ST 段上抬的时候形状更加多变,可以呈水平上抬、弓背向上抬高、弓背向下抬高,有时候干脆和 T 波融合在一起找不到 ST 段了。
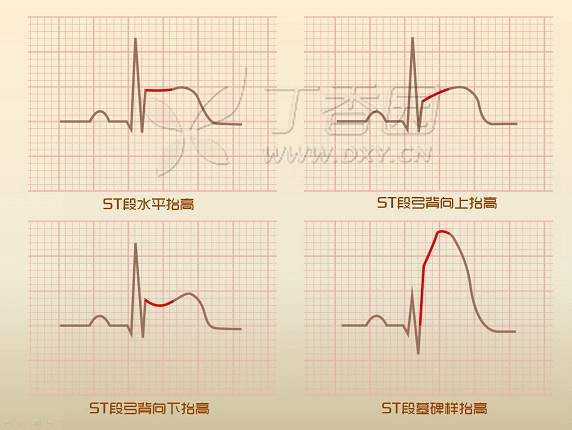
所以你要把 ST 段想象成老老实实的一个水平线段那就错了,我们甚至可以用多姿多彩来形容它们。第二张图展示的就是这些多姿多彩的 ST 段。
既然 ST 段这么不规则,那我们如何拿它和等电位线作比较?
这样看来,我们界定 ST 段高度只能取 ST 段某一个点,而不是取一条线。
拿约定俗称的这一点替代 ST 段高度和等电位线作比较,只有这样才比较统一,不至于形成各种各样的研判结果。
那么这一点该取在 ST 段的什么位置呢?
一般是取 J 点后 0.08 S 的那个位置。当心率增快时,ST 段也会随之变短,这个时候取 J 点后 0.06 S 的那个点比较合适。
J 点是在心电图上 QRS 波群与 ST 段交界处一个突发性的转折点(图 1),它标志着心室除极的结束。

异常的 ST 段改变
确定了等电位线和 ST 段测量点,我们就可以对 ST 段的改变进行判定,但不是所有 ST 段改变都是异常的。实际上它还要考虑年龄、性别等因素。
但这些异常的 ST 段改变就能和冠心病划上等号吗?
答案是当然不能。
受到既往传统观念的影响可能很多人会把 ST 段改变不自觉的和冠心病划上等号,其实持续的 ST 段改变最多见应该是心肌病。
部分学者甚至认为超过 30 min 没有变化的 ST 段改变即可排除冠心病心绞痛或心梗。
上述的总结并不完善,其目的只有一个,ST 段改变的病因很多,冠心病只是其中之一,仅此而已,异常的 ST 段改变不能和冠心病划等号。
所以我们还要进入最后一步:
什么样的 ST 段改变才是跟冠心病有关?
冠心病的 ST 段改变
冠心病 ST 段改变用一句话来总结就是:
常常伴随着临床症状或心肌酶学变化的动态改变。
大多数冠心病心绞痛在没有胸痛症状发作时并没有 ST 段改变,只有在发作时才引起 ST 段压低或抬高(变异性心绞痛),随着症状好转 ST 段又恢复正常。
心绞痛
在心绞痛中这种动态改变一般不会超过半个小时,超过了这个时间就会引起心肌不可逆损伤引起梗死,这就是为什么心绞痛超过 20 分钟即属于高危。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











实用性好,学习了,谢谢!
70
实用
66
非常实用
59
讲的真好?受益匪浅
83
非常不错!
67