Nature:新型单细胞测序技术,揭示乳腺肿瘤生长过程中持续积累遗传突变
2021-06-01 “E药世界”公众号 “E药世界”公众号
近日,美国德州大学MD安德森癌症中心的 Nicholas Navin 团队等在 Nature 期刊发表了题为:Breast tumours maintain a reservoir of subclo
非整倍体是人类乳腺癌癌细胞中的一个显着特征,在携带TP53突变的三阴性乳腺癌(TNBC)患者中尤其普遍。尽管非整倍体的潜在分子机制已在细胞与动物模型中得到阐明,但人们对人类原发性肿瘤生长过程中染色体重排何时发生和如何维持的认识仍然有限。
肿瘤进展是基因突变和染色体畸变随着时间的推移逐渐累积的结果,然而,肿瘤进展的另一种模式是间断拷贝数进化(PCNE),在肿瘤进化的早期,基因组不稳定的短暂爆发导致了染色体重排。在最初的基因组不稳定性爆发后,是否也存在持续的拷贝数进化?
间断拷贝数进化(PCNE)在三阴性乳腺癌(TNBC)患者中很常见,但无法确定在最初的不稳定性爆发之后,当肿瘤细胞经历克隆性进展时,拷贝数进化是否继续演变还未曾可知。由于可测序的细胞数量有限,以及第一代单细胞DNA测序(scDNA-seq)技术中广泛的技术噪音,解决这一问题面临着巨大的挑战。
近日,美国德州大学MD安德森癌症中心的 Nicholas Navin 团队等在 Nature 期刊发表了题为:Breast tumours maintain a reservoir of subclonal diversity during expansion 的研究论文。
在这项研究中,研究团队开发了一种新的单细胞DNA测序方法:声学细胞标记法(ACT)。通过对乳腺癌组织和肿瘤细胞系进行ACT测序,发现它们由大量的亚克隆组成,而在原发性肿瘤进展过程中存在一段短暂的基因组不稳定期,随后是持续的拷贝数进化,肿瘤细胞重新分化了基因组,并且没有保留等基因特性,表明三阴性乳腺癌在原发性肿瘤生长过程中持续染色体畸变并维持亚克隆多样性。

声学细胞标记法(ACT)结合了单核的荧光激活细胞分选(FACS),标签化和声学液体转移(ALT)技术,以单分子分辨率执行高通量scDNA-seq。研究团队将ACT与之前的单细胞技术(10X Genomics CNV、直接文库制备DLP和第一代scDNA-seq)进行了比较,结果表明ACT的实验流程、数据覆盖性能和对技术噪声的处理均表现最佳。
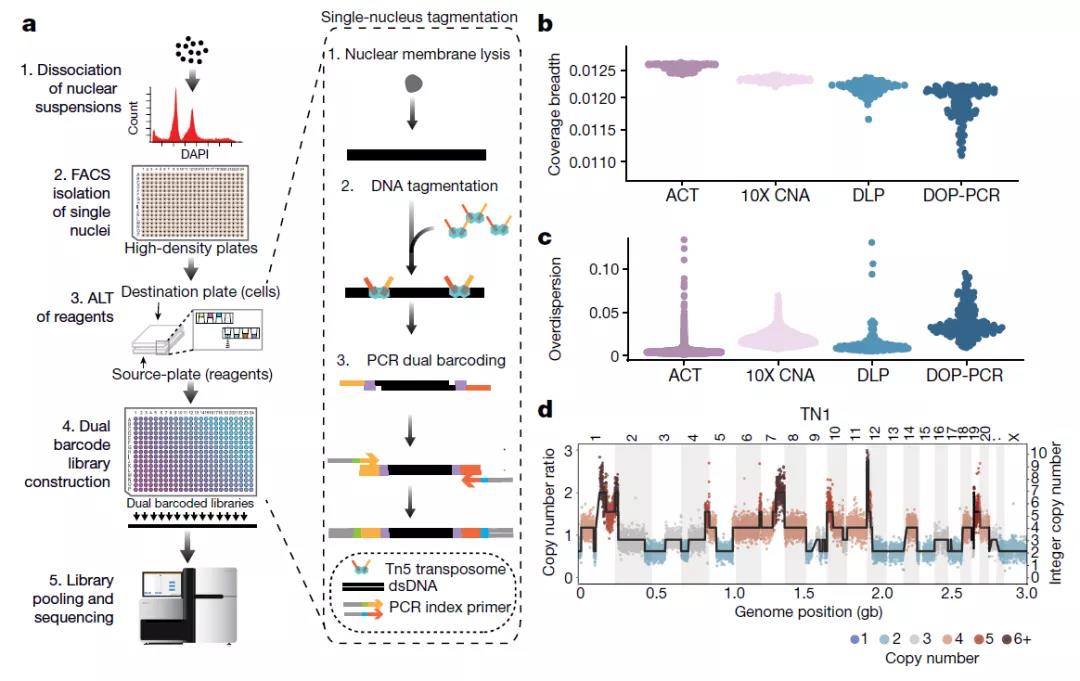
ACT方法与技术性能
接下来,研究团队应用ACT对来自8个三阴性乳腺癌(TNBC)肿瘤的9765个细胞进行测序,ACT数据聚类确定了7-22个亚克隆,这些亚克隆在8个肿瘤中被组织成3-5个具有拷贝数畸变(CNA)的超克隆。
接下来对8个肿瘤和匹配的正常组织进行外显子组测序和ACT数据推断系统发生树以重建原发肿瘤扩大前后CNAs的演变,发现大量的CNAs是克隆的,表明所有8个肿瘤在共同祖先后仍在不断地复制进化。
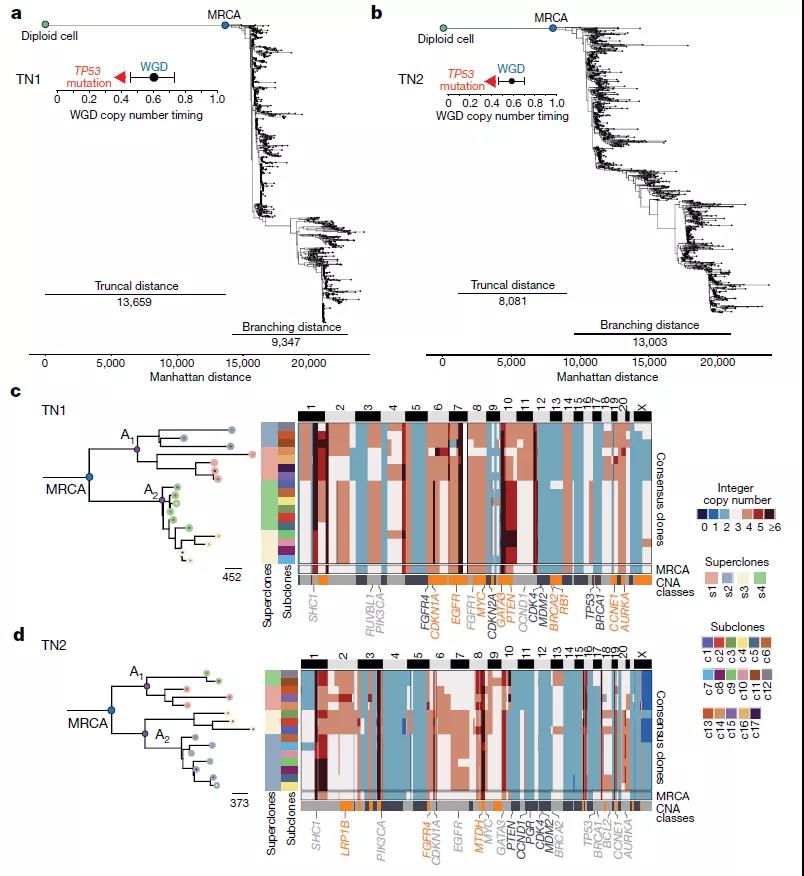
TNBC患者克隆谱系的进化分析
接下来对4个三阴性乳腺癌(TNBC)细胞系总共6413个细胞进行了ACT测序和细胞加倍实验,证明了这些细胞系代表人类TNBC肿瘤的拷贝数亚结构,并且单个癌细胞在扩增后,即使在相对较短的时间内,也不能保持稳定的克隆基因型。
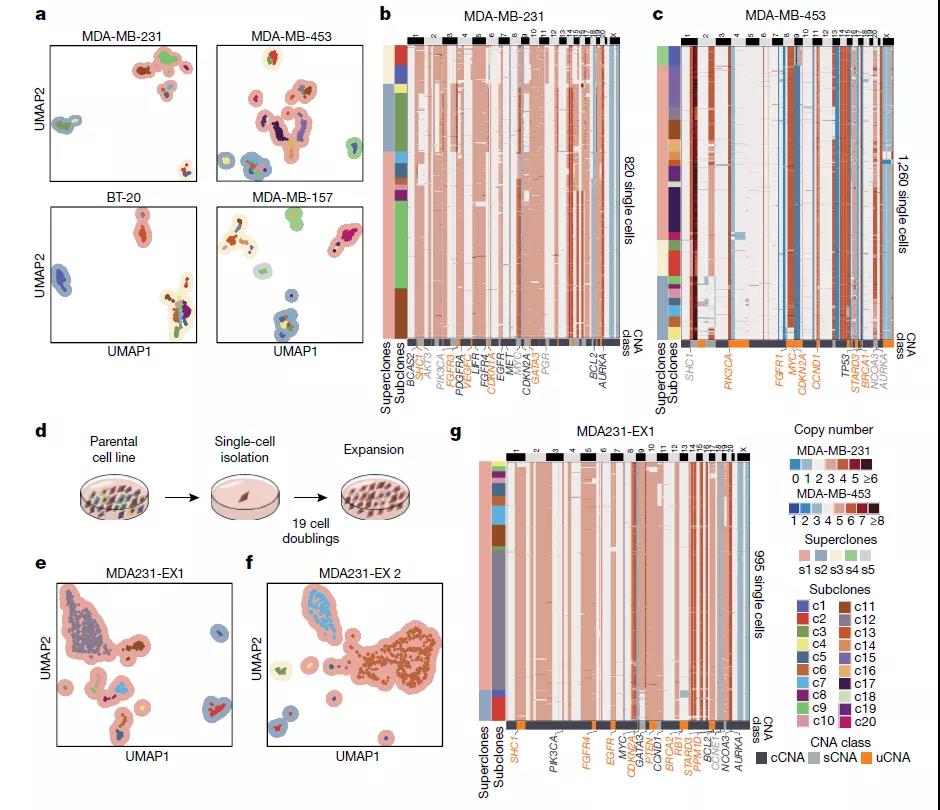
TNBC细胞系的克隆亚结构和单细胞扩增
综上所述,该研究开发了一种新的单细胞DNA测序技术:声学细胞标记法(ACT)。ACT是对第一代scDNA-seq方法的重大技术改进,其技术性能得到了显着提高。通过ACT分析发现人类三阴性乳腺癌(TNBC)肿瘤的拷贝数亚结构由大量亚克隆,并共享一个共同的进化谱系,一段时间的短暂不稳定会产生大量的亚克隆,然后转化为在原发肿瘤扩大期间持续存在的持续拷贝数进化的基本速率,表明三阴性乳腺癌在原发性肿瘤生长过程中持续染色体畸变并维持亚克隆多样性。
研究团队表示,将以此为基础继续研究其他癌症类型,力图了解这种癌症演变模式是否广泛存在于其他癌症类型之中。
原始出处:
Minussi, D.C., Nicholson, M.D., Ye, H. et al. Breast tumours maintain a reservoir of subclonal diversity during expansion. Nature 592, 302–308 (2021). https://doi.org/10.1038/s41586-021-03357-x.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#乳腺肿瘤#
41
#遗传突变#
38
#Nat#
38
值得学习
68