Eur Urol:腹膜后淋巴结清扫术治疗临床IIA/B期睾丸生殖细胞肿瘤患者的效果如何?
2022-11-27 AlexYang MedSci原创 发表于上海
进行了PRIMETEST试验,旨在前瞻性地评估RPLND的肿瘤学疗效和手术安全性。
临床分期(CS)IIA/B期精原细胞瘤的腹膜后淋巴结清扫术(RPLND)是一种实验性治疗,且没有辅助治疗,可以避免标准治疗的放疗或化疗相关毒性。
近期,来自德国的研究人员在《Eur Urol》上发表文章,他们进行了PRIMETEST试验,旨在前瞻性地评估RPLND的肿瘤学疗效和手术安全性。

PRIMETEST是一项单臂、单中心的前瞻性2期试验。纳入了精原细胞瘤、单侧腹膜后淋巴结转移<5 cm、人绒毛膜促性腺激素水平<5 mU/ml的患者。初次诊断时为CS IIA/B型精原细胞瘤的患者,以及在主动监测下或在辅助卡铂治疗CS I型疾病后复发的患者均符合纳入条件。患者进行单侧开放或机器人辅助的RPLND。研究的主要终点是36个月后的无进展生存期(PFS)。如果<30%的患者出现复发,则认为该试验的效果是积极的。
2016年至2021年期间,共招募了33名患者(9名原发性CS IIA/B,19名主动监测期间复发,5名辅助卡铂后复发)。其中,13名和20名患者分别为CS IIA和IIB。14名(42%)和19名(58%)患者分别进行了开放式或机器人辅助的RPLND手术。经过32个月的中位随访(四分位数范围23-46),发现了10例复发(30%,95%置信区间:16-49%);因此,主要终点没有达到。10名患者中有3名发生了场内复发。另外,目前对风险因素的分析无法确定复发的预测因素。33名患者中有3名(9%)出现pN0。
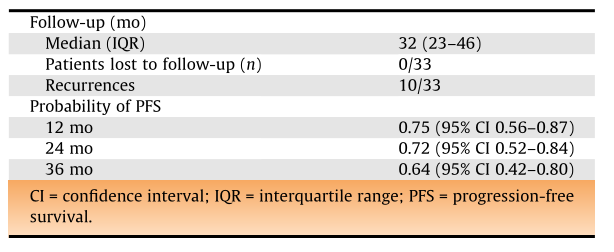
随访调查的肿瘤学结果和复发情况
综上所述,PRIMETEST试验没有达到其主要终点。然而,在32个月的中位随访后,70%的PFS表明这种治疗对经过严格挑选的患者有意义。然而,选择标准还需要在更大的前瞻性患者群中进行定义和验证。在此之前,在临床试验环境之外,不能推荐单一手术治疗CS IIA/B型精原细胞瘤患者。
原始出处:
Andreas Hiester, Yue Che, Achim Lusch et al. T Phase 2 Single-arm Trial of Primary Retroperitoneal Lymph Node Dissection in Patients with Seminomatous Testicular Germ Cell Tumors with Clinical Stage IIA/B (PRIMETEST). Eur Urol. Nov 2022
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言