溶栓+PCI治疗
病例资料
患者男性,69岁。
主诉:胸痛6小时。
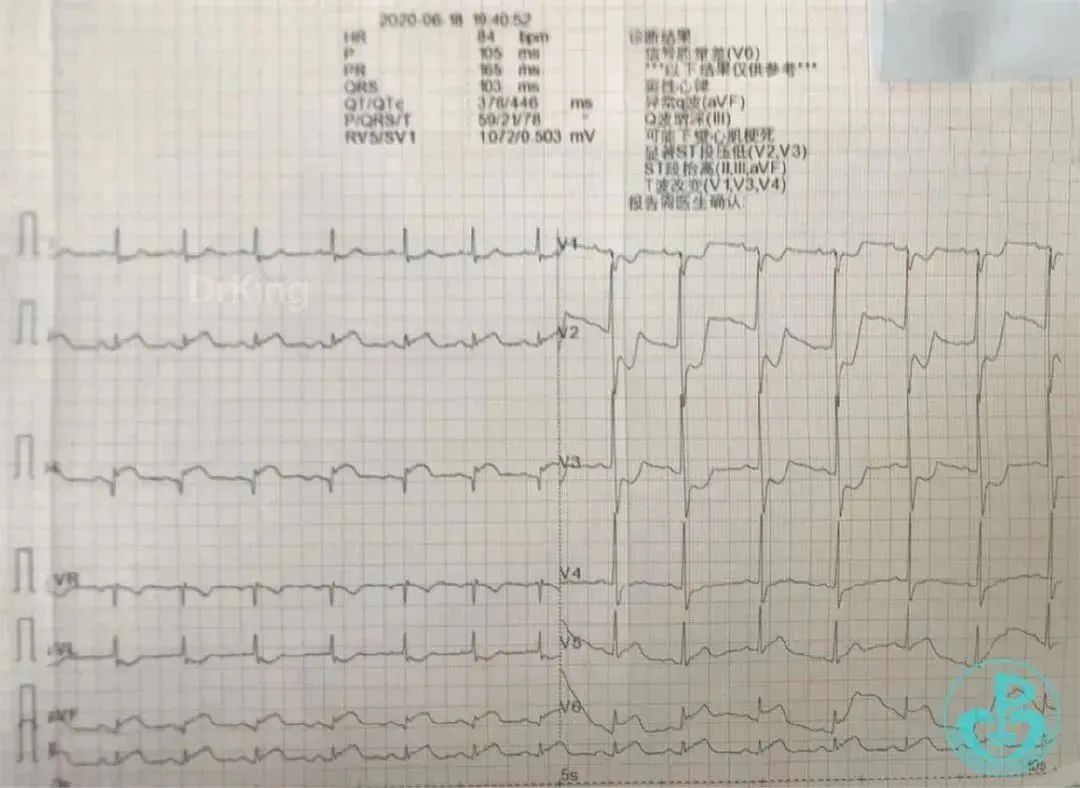
现病史:2020年6月18日下午2时左右,患者无明显诱因出现心前区疼痛,呈压榨性,持续不能缓解伴胸闷,无头晕、头疼、恶心、呕吐、咯血、发热、意识障碍等不适,在当地诊所给予输液治疗(具体用药不详,无好转),自行来我院我科就诊。到我科时19时37分,经问诊后,立即行床边心电图检查,19:40心电图提示:急性下壁心肌梗死。患者以急性心肌梗死住院治疗。自患病来,神志清,精神差,未进食水,小便正常,大便未解。
既往史:否认“高血压、糖尿病、冠心病”病史。
体格检查
一般情况:T 36.5℃,P 90次/分,R 20次/分,BP 107/56mmHg。
查体:神志清楚,胸廓无畸形,呼吸运动双侧对称,活动度一致,叩诊双肺呈清音,听诊双肺呼吸音清,未闻及干、湿性啰音。心前区无隆起,心尖搏动不能明视,无震颤,心界正常,听诊心率90次/分,心律齐,各瓣膜听诊区未闻及病理性杂音。
专科情况:神志清,言语清晰流利,双侧瞳孔等大等圆,直径约3mm,对光反射灵敏,眼球运动可,无眼震。双侧额纹对称,口角无歪斜,伸舌居中,咽反射存在。颈软,心肺听诊未见异常。
实验室和辅助检查
心肌梗死三项示:cTnI 0.419ng/ml(<0.05ng/ml),Myo 191ng/ml(<50ng/ml),CKMB 35.5ng/ml(<5ng/ml)。
血常规:WBC 11.61×10⁹/L ↑、HGB 136.00g/L、PLT 127.00×10⁹/L、NEUT 9.60×10⁹/L ↑。
凝血四项测定+D-二聚体:PT 13.50s、INR 1.10、TT 23.50s ↑、DD 0.21mg/L。
电解质测定:K 3.38mmol/L ↓、Na 140.20mmol/L。
肝功能:ALT 94.90U/L ↑、TP 63.00g/L ↓、ALB 39.00g/L。
肾功能:UREA 5.34mmol/L、CREA 77.50μmol/L。
心肌酶谱:CK 3847.80U/L ↑、CKMB 568.30U/L ↑、LDH 990.60U/L ↑、HBDH 1033.60U/L ↑、cTnI 8.66μg/L ↑、AST 601.80U/L ↑。
心衰标志物测定:BNP 3701.63pg/ml ↑。
血糖血脂:GLU 5.81mmol/L、CH 3.76mmol/L、TG 0.83mmol/L、LDL 2.31mmol/L。
心电图(入院时):
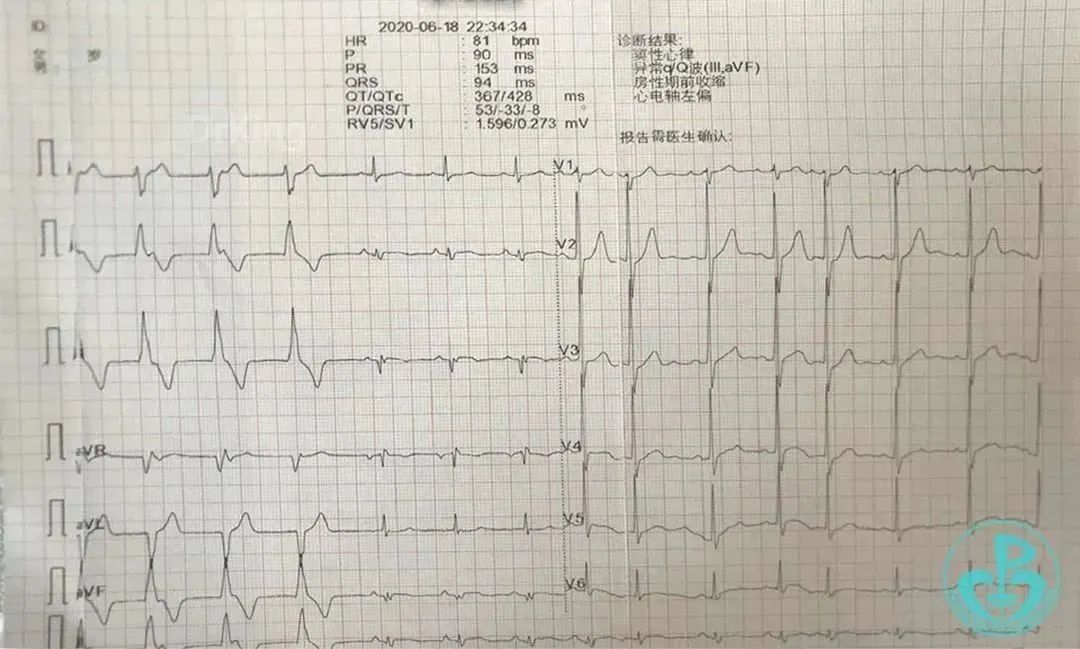
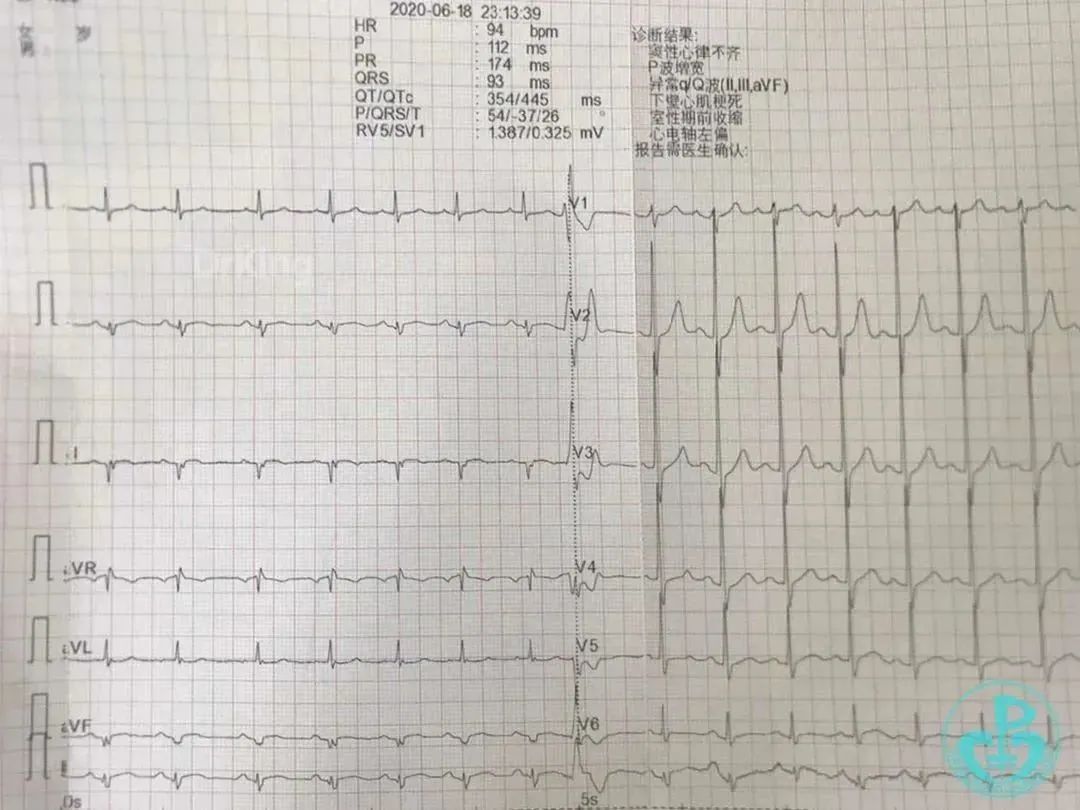
心电图(溶栓2小时):
治疗策略
① 静脉溶栓治疗;
② 24h内行CAG(判断溶栓是否再通)+必要时PCI治疗。
溶栓记录
患者诉胸痛6小时,表现为心前区压榨性疼痛,持续性疼痛,19:37到我科就诊。急查心电图提示急性下壁心肌梗死。仔细询问病史,了解病情后,患者无明显溶栓禁忌症,建议患者急诊行溶栓治疗。患者及家属表示同意。家属同意住院并溶栓治疗。
19:46 口服双联抗血小板药物(阿司匹林肠溶片300mg,氯吡格雷300mg,阿托伐他汀钙片40mg),嘱患者绝对卧床休息。
19:53 患者家属签写溶栓同意书,开始溶栓。
20:14 急查心肌梗死三项。
20:01 静脉推注6ml肝素钠(2ml肝素钠稀释成20.8ml),静脉推注尿激酶原20mg(10ml生理盐水稀释)。
20:05 静脉滴注30mg尿激酶原(90ml生理盐水稀释)。
20:30 尿激酶原输注结束,肝素钠3.2ml/h(2ml肝素钠稀释成50ml)微量泵静脉注射维持。
心梗三项结果:肌钙蛋白0.419ng/ml。
每20分钟做床边心电图一次。
检查凝血四项测定+D-二聚体:PT 15.90s ↑、INR 1.30、TT 26.80s ↑、APTT 45.70s ↑、FIB 2.47g/L、DD 1.29mg/L ↑。
暂不调整肝素钠的输注量。
22:30 患者出现心律失常,并述胸痛减轻。
冠脉造影结果
考虑溶栓临床再通,建议2~24小时造影,于6月19日11时与家属沟通后给予造影。
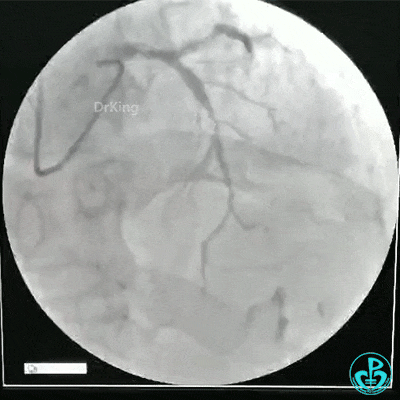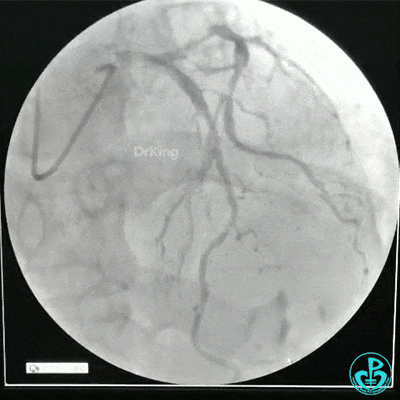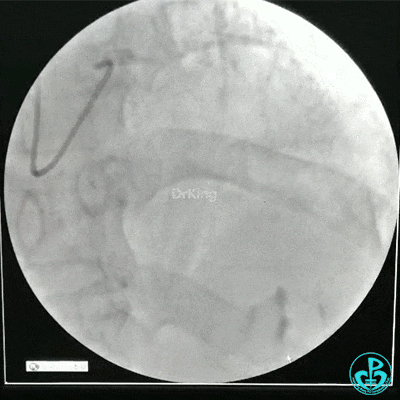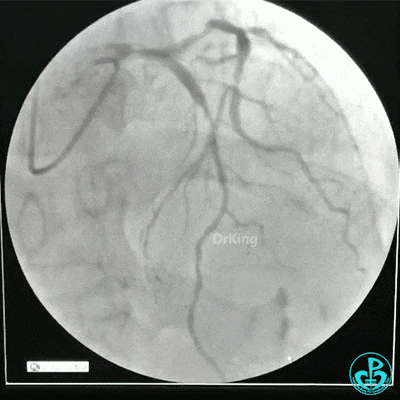
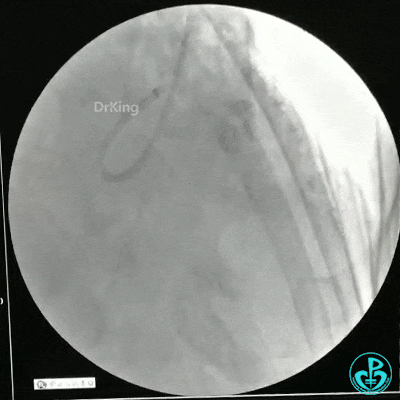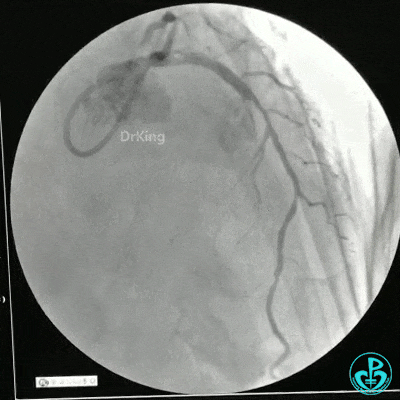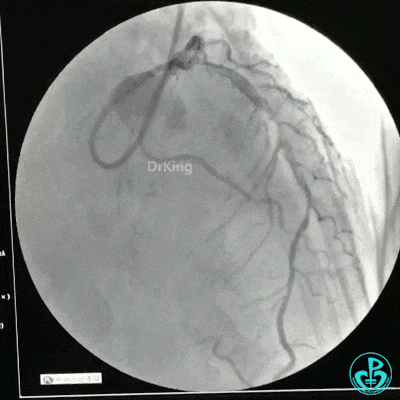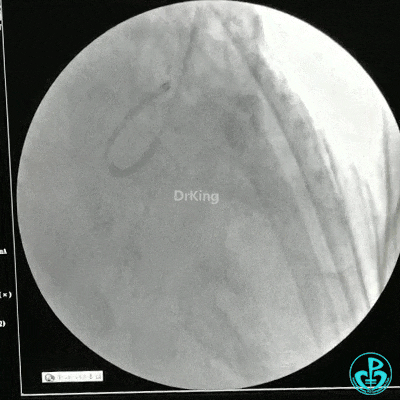
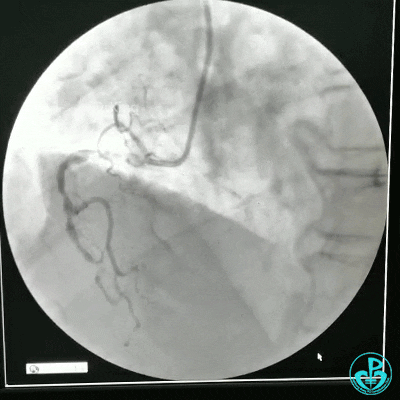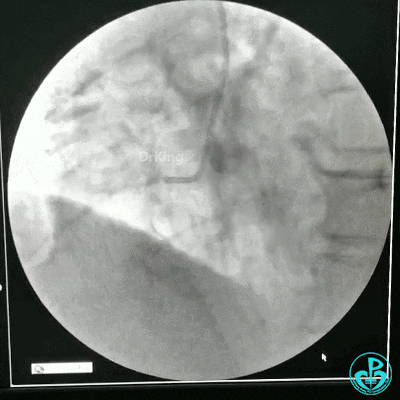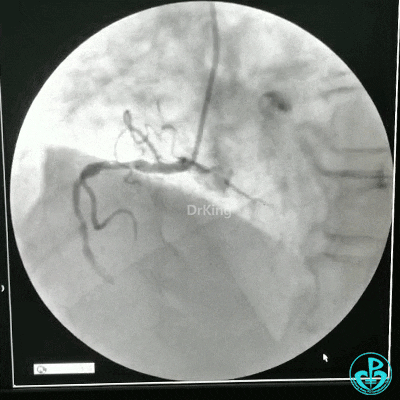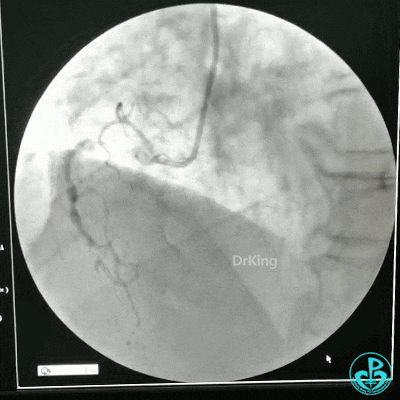
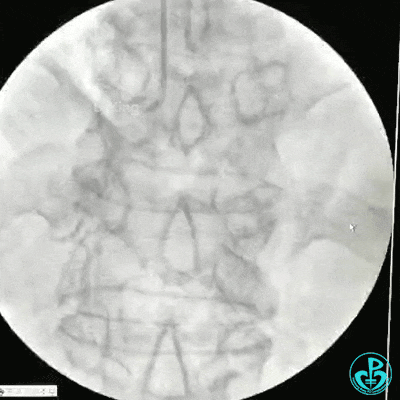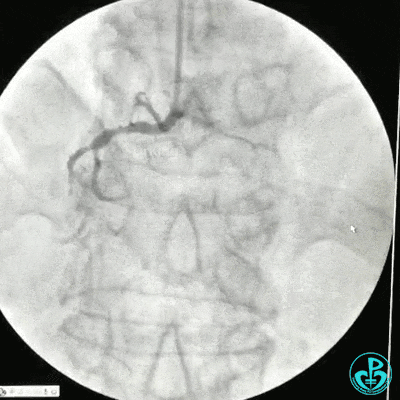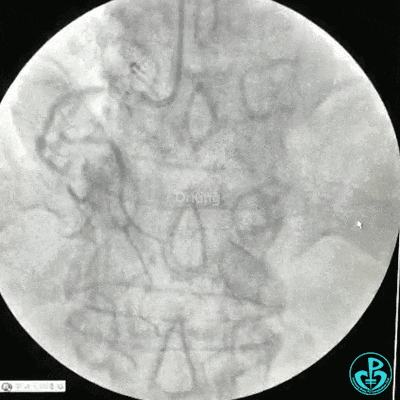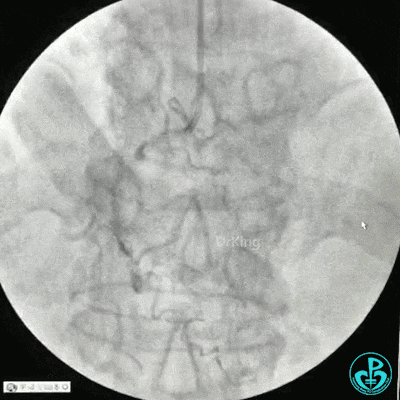
冠状动脉三支病变,左主干未见斑块及狭窄,LAD到D1近段弥漫狭窄最重处达90%、中段狭窄75%、远端狭窄70%,LCX到OM1近段弥漫狭窄最重处达95%、中段狭窄90%,RCA中段自锐缘支发出后闭塞。
RCA治疗过程
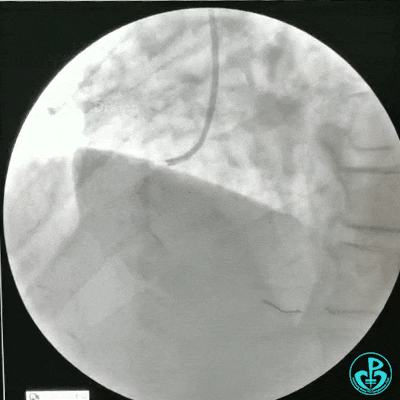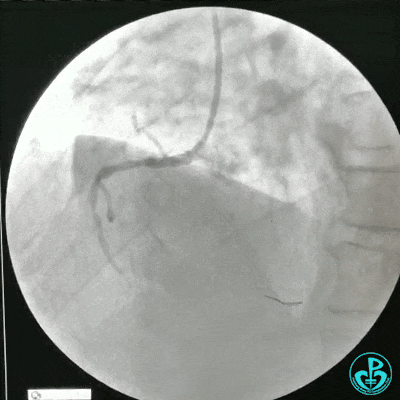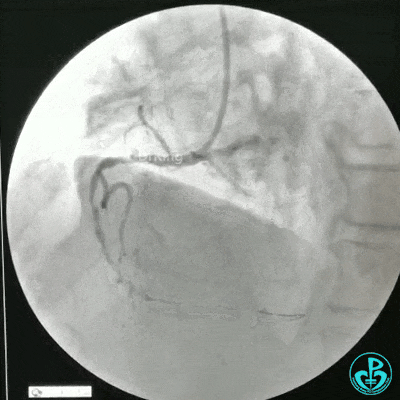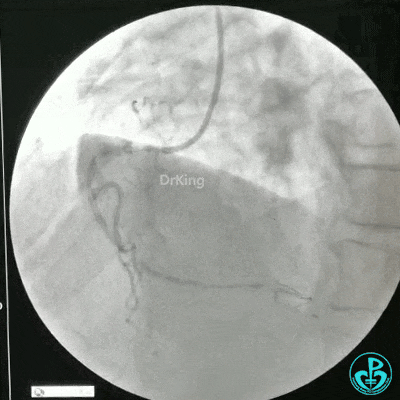
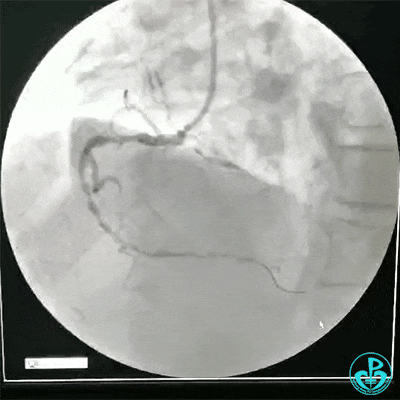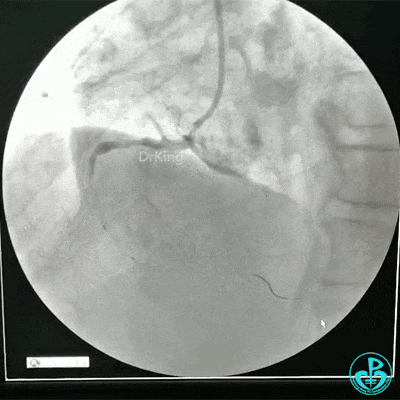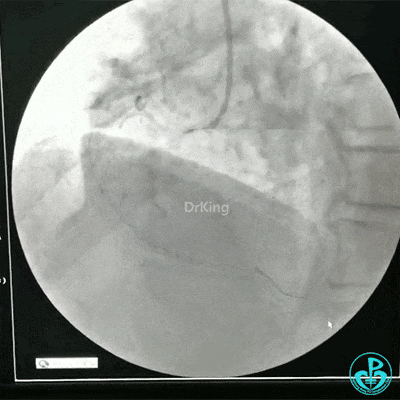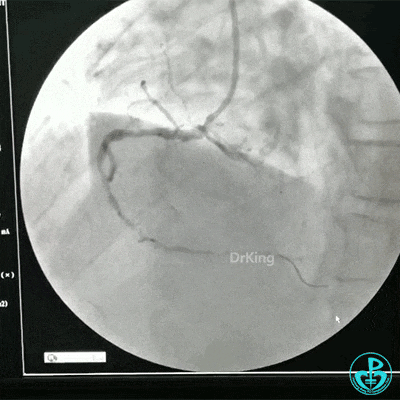
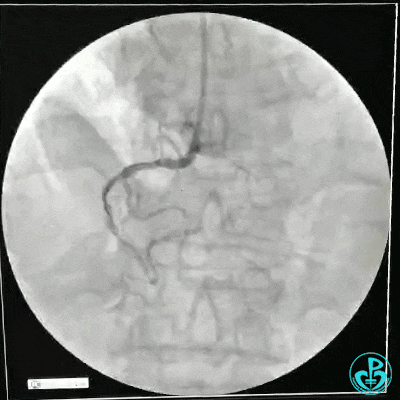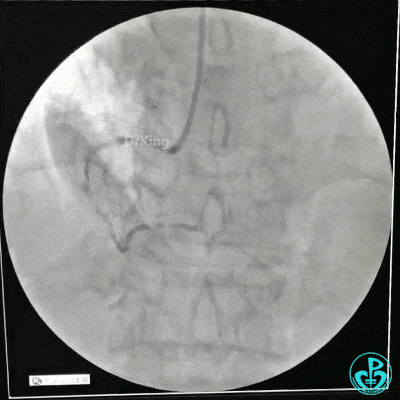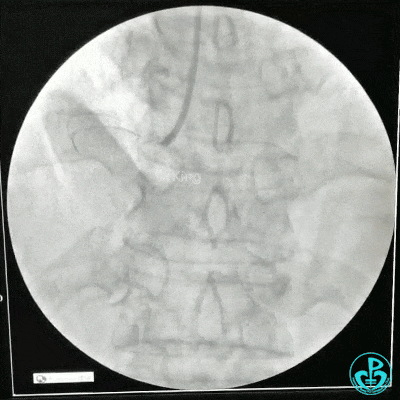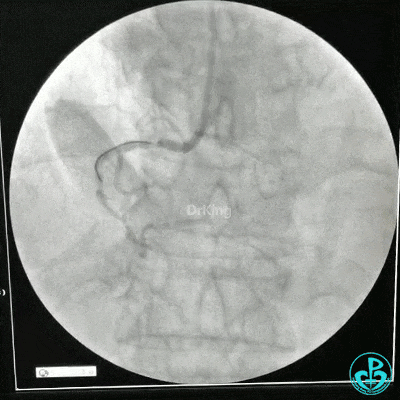
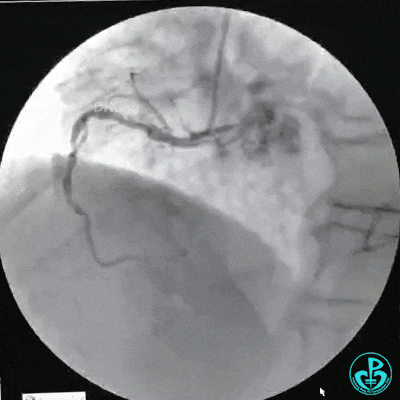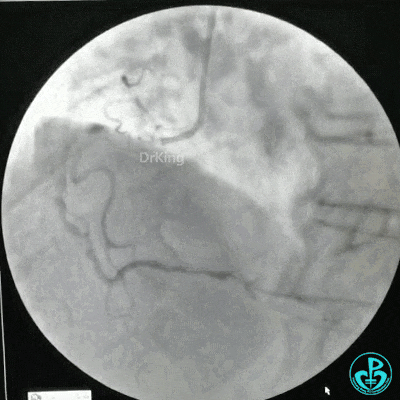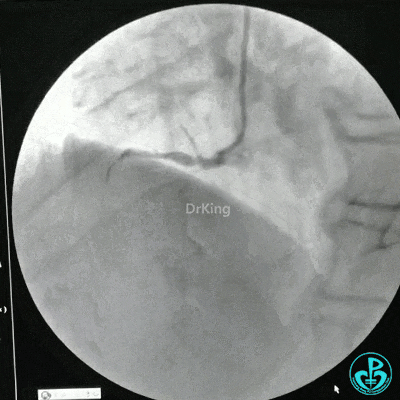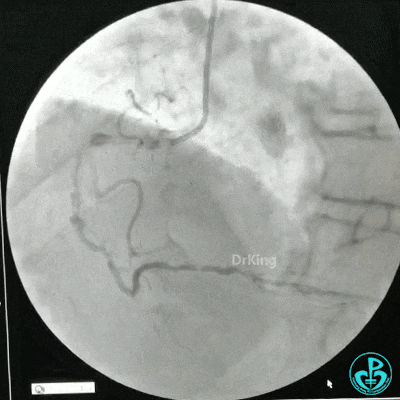
选择6F JR 3.5导引导管放置到右冠状动脉口,NS导丝至PLD远端,选择XT导丝到PLA远端,选择1.5×15mm预扩球囊放置到病变最重处用6~8atm扩张远端5秒,用6~8atm扩张近中段5秒,2.0×15mm预扩球囊由远及近6~8atm扩张病变,反复多体位造影,参照血管直径小于2.5mm,未植入支架。
术中监测血压135/80mmHg,心率68次/分,术后患者无不适反应。手术用碘克沙醇130ml,术毕拔出动脉鞘管,局部桡动脉止血器压迫止血,患者安返监护室。
结论:
① 冠状动脉三支病变;
② RCA PTCA介入治疗成功;
③ 择期行LAD、LCX PCI术;
④ 术中无并发症;
⑤ 冠心病二级预防。
1个月后复查。
1个月后LAD及LCX PCI治疗
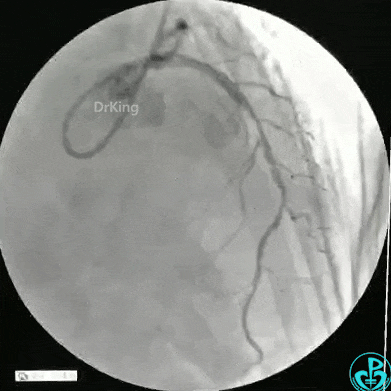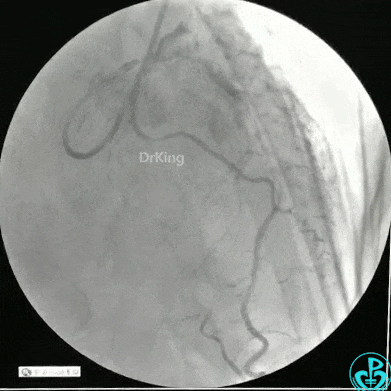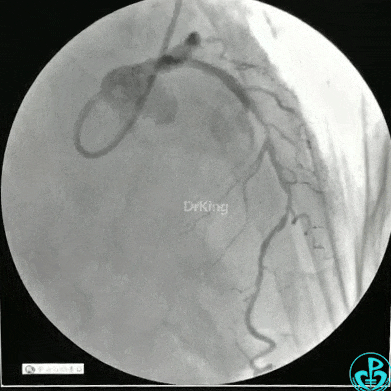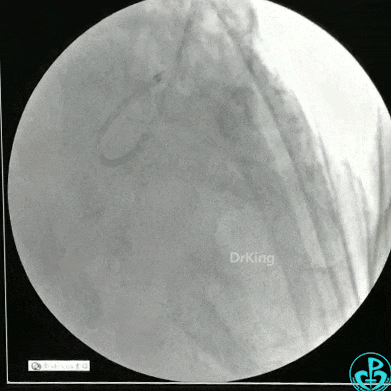
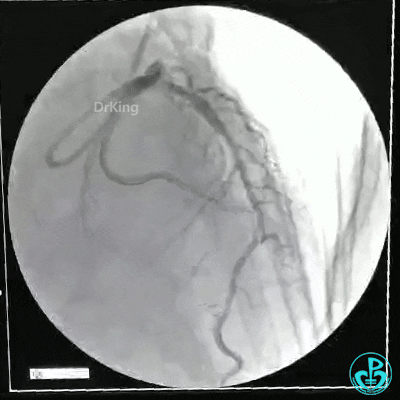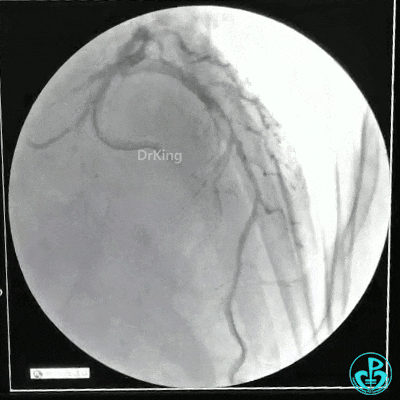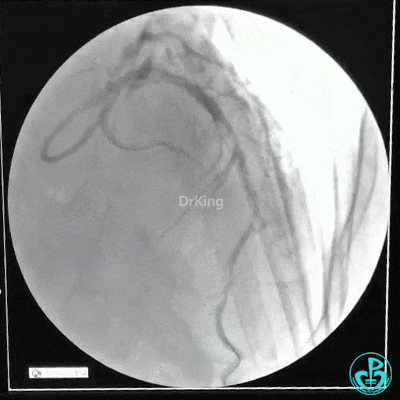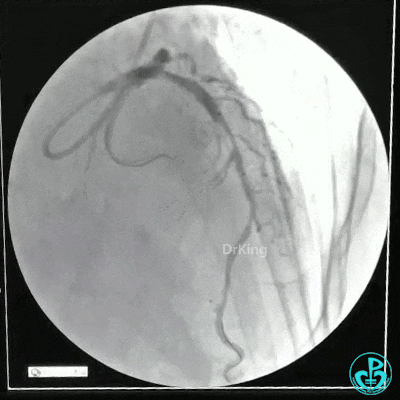
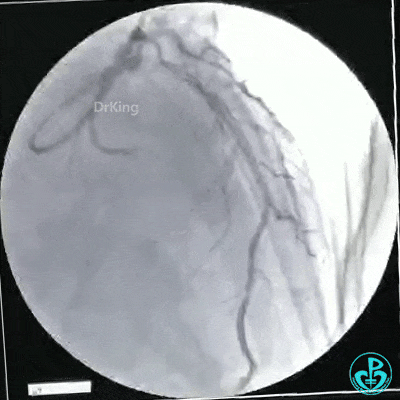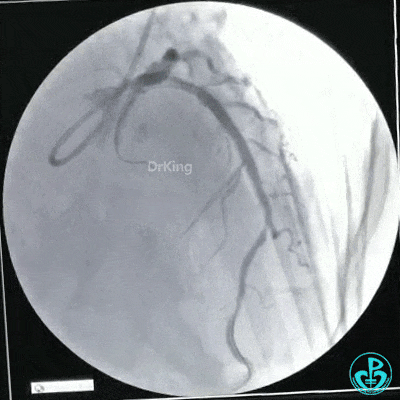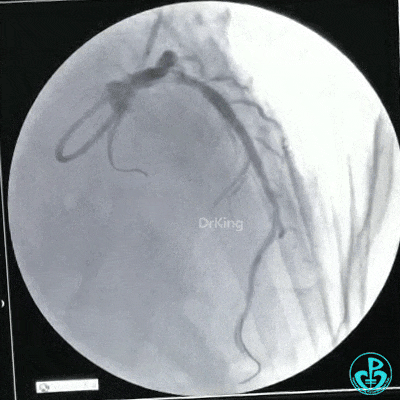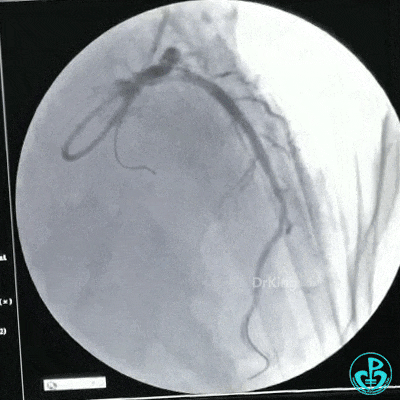
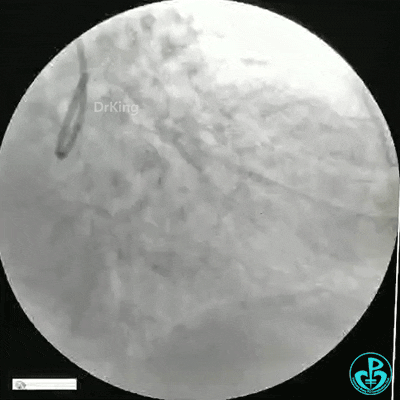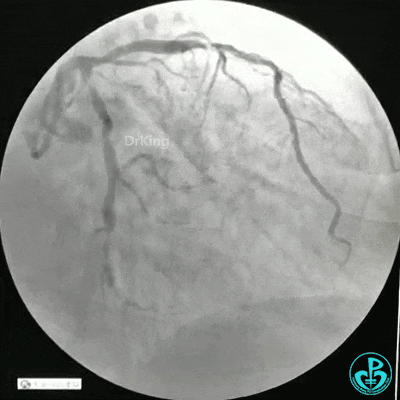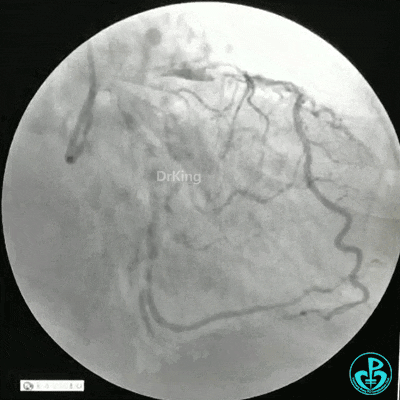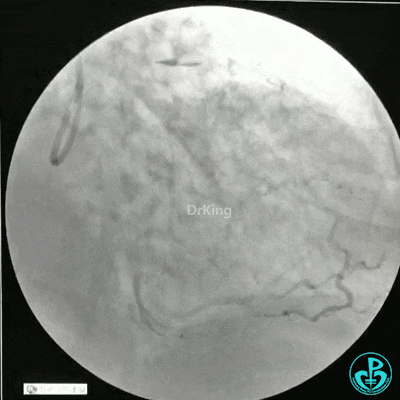
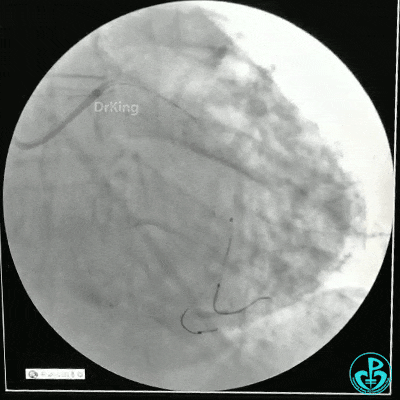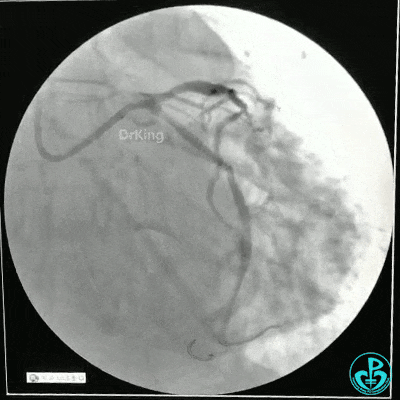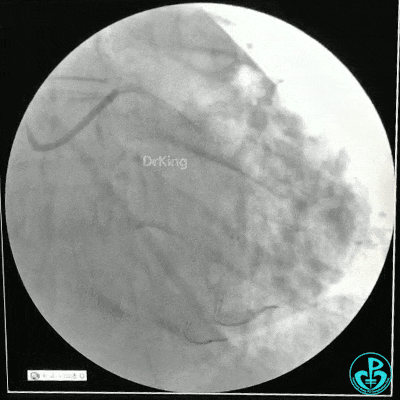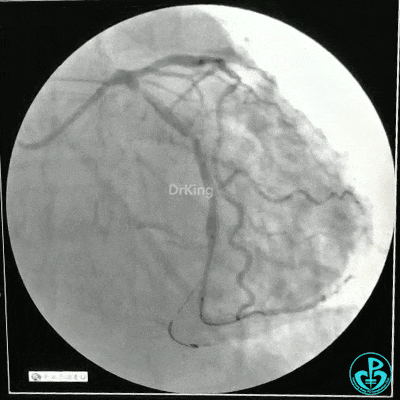
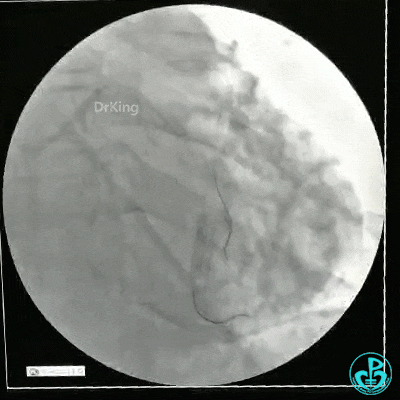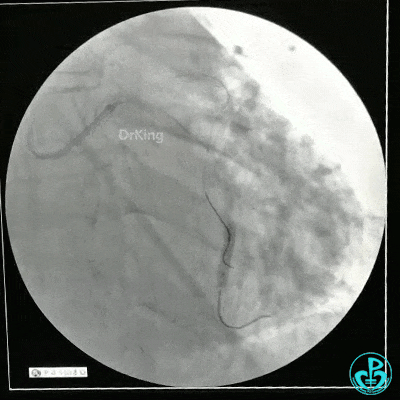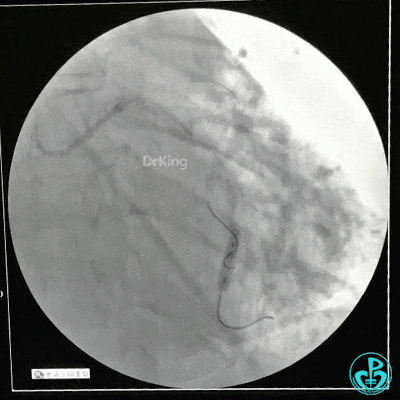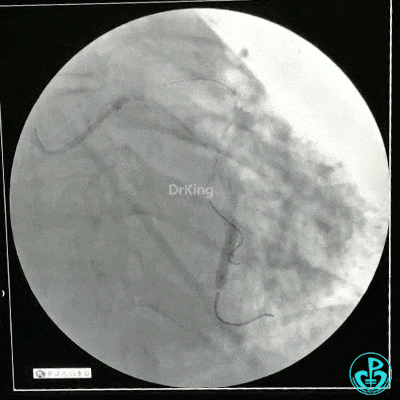
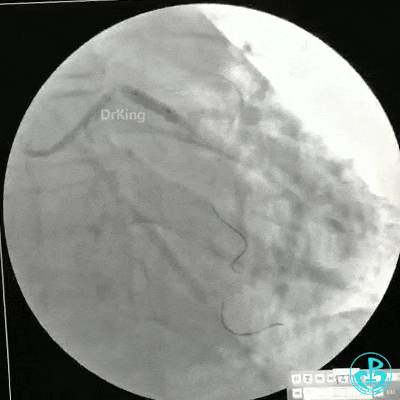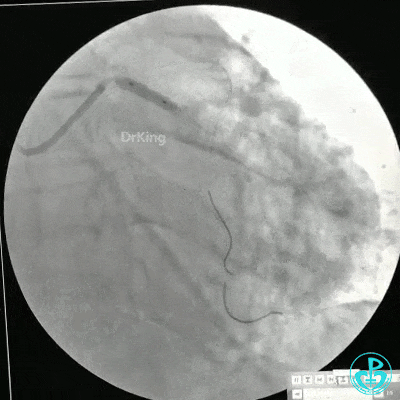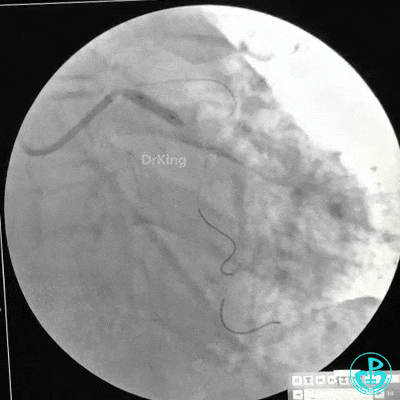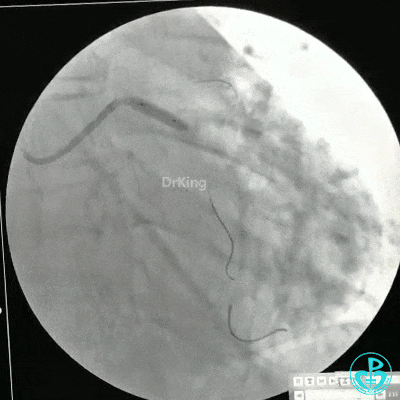
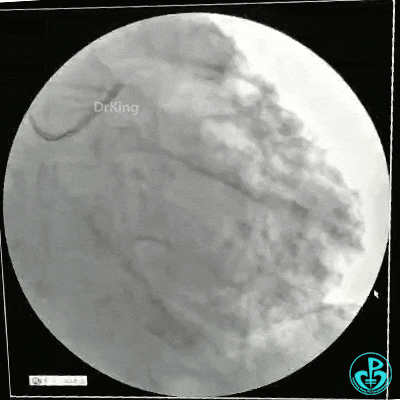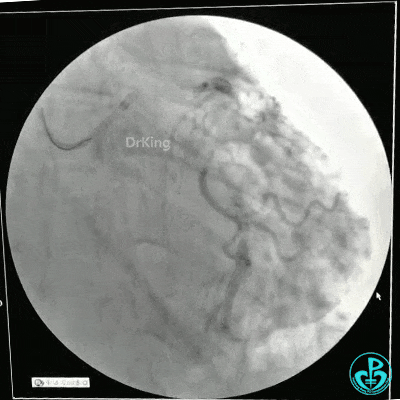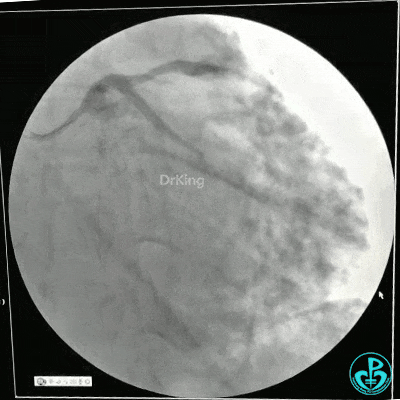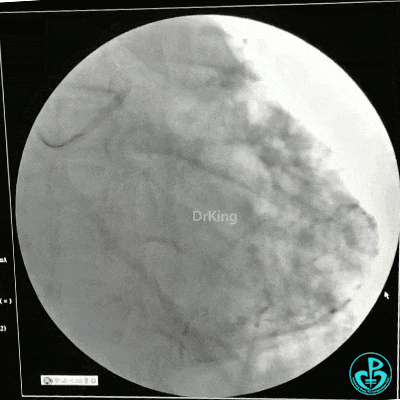
静脉内推注肝素7500IU,选择6F EBU 3.5导引导管放置到左冠状动脉口,NS导丝至LCX远端,选择BMW导丝至LCX到OM远端,选择2.0×15mm预扩球囊放置到病变最重处用6~8atm扩张远端5秒,用6~8atm扩张近中段5秒,植入3.0×18mm用6atm释放于LCX远端,2.0×15mm预扩球囊垫在LCX到OM,植入3.5×15mm用8atm释放于LCX近段,造影示:分支供血无影响,3.5×15mm后扩球囊以8~12atm,扩张5秒原支架。
Sion导丝至LAD远端2.0×15mm扩张病变最重处,植入3.0×18mm用6atm释放于LAD中段,3.5×15mm后扩球囊以8~12atm,扩张5秒原支架;多体位造影显示:支架贴壁良好,无内膜撕裂及血栓影,术后残余狭窄0%,TIMI血流3级。
术中监测血压135/80mmHg,心率68次/分,术后患者无不适反应。手术用碘克沙醇300ml,术毕拔出动脉鞘管,局部桡动脉止血器压迫止血,患者安返监护室。
结论:
① 冠状动脉三支病变;
② LAD、LCX介入治疗成功:
LAD 80% ➡ PTCA+Stengting/3.0×18mm DES ➡ 0%;
LCX 80% ➡ PTCA+Stengting/3.0×18mm、3.5×15mm DES ➡ 0%;
③ 术中无并发症;
④ 冠心病二级预防。
讨论问题
① 从溶栓过程,ST段回落,再灌注心律失常,病人胸痛缓解情况,判断再通,但是实际没有再通,如何解释?
② 右冠细小,开通后三级血流,下台抗栓,如果选支架,支架大小选择?
③ 右冠第二转折后完全闭塞,导丝过去血流几乎没有,如何判断真腔?
④ 择期处理时,觉得右冠脉血流仍3级,左冠脉狭窄对左心功能影响更大,处理左冠脉,策略选择是否正确?
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言