BMJ子刊:“生存阈值”出生的婴儿发生坏死性小肠结肠炎(NEC)的结局
2022-12-14 liangying MedSci原创 发表于上海
由于无论是否诊断为NEC,婴儿死亡率是相当的,所以低胎龄不是NEC手术干预的禁忌症。
坏死性小肠结肠炎(NEC)是一种潜在的破坏性疾病,特别是当需要手术治疗时。NEC的真实发病率很难辨别,诊断标准和数据收集的变化带来了重大挑战。NEC发表的报告中最一致的发现是,其在极低出生体重(VLBW)婴儿中(出生时1500克)的发病率一直相对稳定。
Stoll在1994年报道了NEC的发病率为10%,这一点至今仍被普遍引用。然而,虽然“外科”NEC的发生率更容易确定,并且在过去十年中没有显著变化,但其仍然影响1%–5%的新生儿重症监护室(NICU)婴儿。
本研究的目的是回顾出生<24周且被诊断为NEC的婴儿的机构经验,确定NEC的危险因素,并将结果与对照队列进行比较。

所有在2015年1月-2021年12月妊娠24周内出生的婴儿都被纳入。诊断为NEC的婴儿被定义为病例组,未诊断为NEC的婴儿被定义为对照组。从病历中提取患者人口统计学、临床特征、并发症和结局,并在病例和对照组之间进行比较。
在研究纳入的56名婴儿中,31名(55.3%)接受了NEC治疗。病例和对照组之间的NEC特定危险因素没有差异。17名婴儿(30.4%)接受了手术,其中11/17(64.7%)出现C反应蛋白升高,11/17(6.47%)出现血小板计数下降。只有少数病例出现肠气肿(3/17(17.7%))或气腹(3/17,17.7%)。腹部超声显示肠穿孔8例。手术并发症发生率为5/17(29.4%)。两组间脑室内出血、脑室周围白质软化的发生率和出院后的生存率无差异。
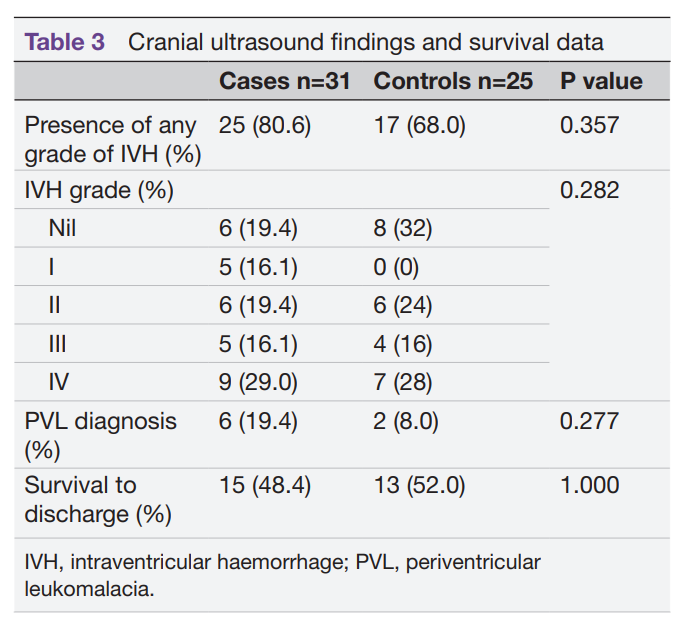
头颅超声检查结果和生存数据
总之,本研究结果发现妊娠24周以内出生的婴儿NEC诊断比晚胎龄出生的婴儿更具挑战性。不典型的放射学和高度可变的血液学和生化结果可能导致临床图像不清晰。这些婴儿NEC的早期诊断需要高度怀疑,并提高对该人群中表现差异的认识。与常规使用的放射学方法相比,超声扫描可能是一种有用的方式,尤其是在发生肠穿孔的情况下,临床医生应将进行超声扫描的门槛降低。由于无论是否诊断为NEC,婴儿死亡率是相当的,所以低胎龄不是NEC手术干预的禁忌症。
参考文献:
Vallant N, Haffenden V, Peatman O, et al Outcomes for necrotising enterocolitis (NEC) in babies born at the threshold of viability: a case–control study BMJ Paediatrics Open 2022;6:e001583. doi: 10.1136/bmjpo-2022-001583.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言