胆小勿入:你们的亲人送入ICU,都会受到哪些“酷刑”
2021-03-19 李鸿政 听李医生说
一个35岁的独肾患者,发生了肾结石、感染、感染性休克,病情危重,已经昏迷,病人老婆签字送入ICU,经过2个星期的处理后,患者重获新生,不发热了,感染指标下降了,尿量开始增多了,休克逆转了,人也清醒了,
一个35岁的独肾患者,发生了肾结石、感染、感染性休克,病情危重,已经昏迷,病人老婆签字送入ICU,经过2个星期的处理后,患者重获新生,不发热了,感染指标下降了,尿量开始增多了,休克逆转了,人也清醒了,成功转出ICU。
转出ICU的时候,他说,下次如果病情重,坚决不进ICU了。太恐怖了。他妻子连忙呸呸呸,不说那不吉利的话,万一真有下次,还是得把你送进去,否则咱娃就没爸爸了。
还有一个80岁的重症肺炎老太太,这几年进了2次ICU,每一次都让她死里逃生。这一次肺部感染又加重,呼吸很急促,我去看她的时候,她拉着我的手,问什么时候ICU有床,想去ICU“调理调理”。这个老太太自然知道,所谓的调理,是需要气管插管、接呼吸机等有创治疗的。
还有一个60多岁的肝硬化患者,肝硬化晚期,并发症很多,这次是消化道大出血,失血性休克,病人还清醒,签字坚决不去ICU。虽然儿子们力劝,但病人自己内心已经定好了,不去ICU,死就死。
还有一个40多岁的重症胰腺炎患者,从消化内科转入ICU。家属求我们一定要积极努力,全力以赴。我们也不敢丝毫懈怠,该做的治疗都做了。但病人最后还是走了,走之前已经昏迷,家属来不及说上一句话,让人遗憾。更重要的是,这次住院费用达到了20万,除去医保报销那部分,自己还要出将近10万。人财两空。
......
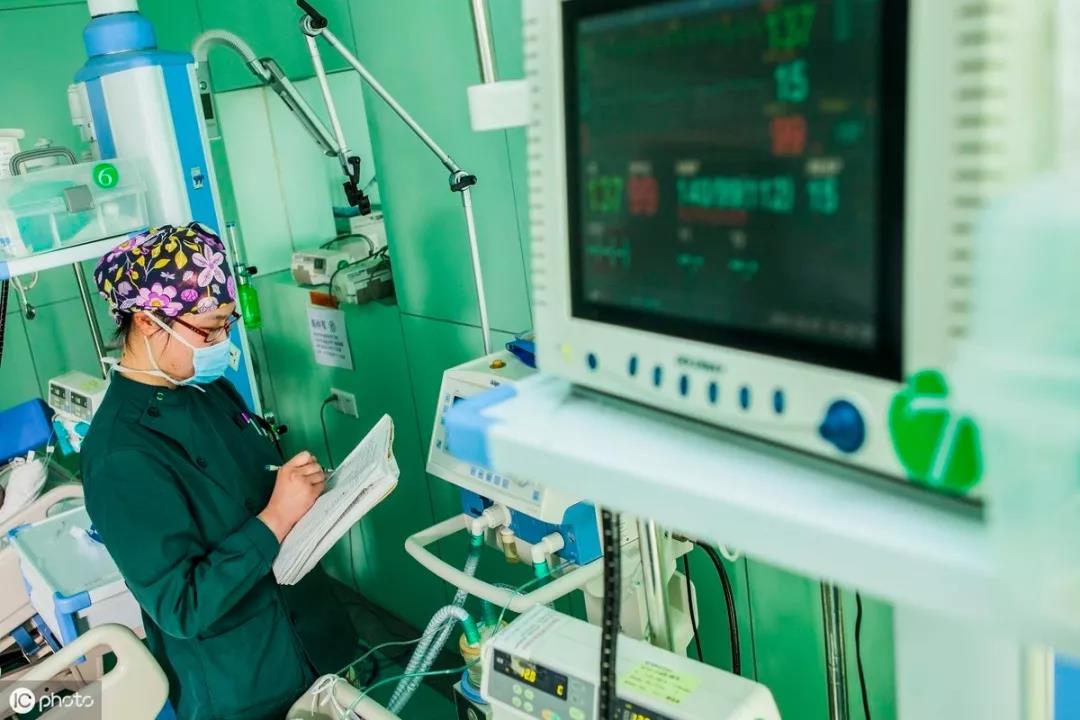
ICU到底是什么样的地方?简单地说,全院最危重的病人都会集中到ICU,在这里得到最全面的监护和治疗,一个ICU的水平,往往代表着这个医院的综合实力,这句话并不夸张。
但ICU也是让人害怕的地方,病人在这里会受尽各种折磨,曾经有家属申请进ICU探视,事后用“触目惊心”形容内心的恐惧。
病人太辛苦了。
好吧,为了让大家更了解ICU,我们今天把ICU所有的操作都罗列出来,让大家有个基本的认识。或许多认识,就没那么害怕了,毕竟这些看起来很残忍的手段,目的都是为了解决病人的痛苦,挽救他们的生命。
一、呼吸机辅助通气
这是我必须第一个要讲述的,因为所有进ICU的病人,几乎都会面临心肺功能的衰竭,而肺脏的功能是吸氧和排出二氧化碳,如果呼吸衰竭了,病人会极度缺氧、二氧化碳潴留,表现为呼吸急促、喘息、气短等,严重者会昏迷。
为了帮助患者通气,帮助患者“吸入”氧气,排出二氧化碳,我们需要用到呼吸机。呼吸机的目的就是给病人打入氧气,同时肺脏回缩自动排出二氧化碳,从而缓解呼吸衰竭,缓解呼吸急促、喘息等症状,让病人更加舒服。
我们平时吸气的过程是这样的:大脑意识到要吸气了,于是发放指令给胸廓的呼吸肌肉,呼吸肌肉(包括肋间肌、膈肌)就会收缩,整个胸廓会扩张,此时胸腔里面产生了负压,大气压就会把气体“压”进肺部。所以正常的吸气是负压驱动的。
而呼吸机,是完全的正压通气,外界的呼吸机,直接把气体打入肺部,而不是因为胸廓舒张引起吸气。呼吸机本身也会带来并发症,比如导致气压伤、呼吸机相关性肺炎等。
如果一个人是昏迷的,并且没有自主呼吸(比如脑疝),那么使用呼吸机就不会很辛苦。但如果病人是清醒的,有自主呼吸,那就要人机协调才行了,否则你自己想呼气,呼吸机正好给你打气,那就很难受。为了使得人机协调,医生会酌情使用镇静药。让患者充分休息,放松。
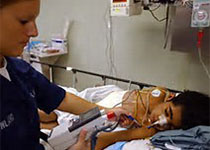
二、气管插管
这是一个会让患者很难受的操作。
人体和呼吸机是分开的,呼吸机要怎么样才能把气体打入肺部呢?那就需要借助一个气管插管导管。医生首先用喉镜,把患者嘴巴、咽喉挑开,看到声门后,再把一个长约30cm,粗约1cm的气管导管从患者口腔放入,直达声门,过了声门后进入气管。

(这是气管插管的装备:喉镜&导管)
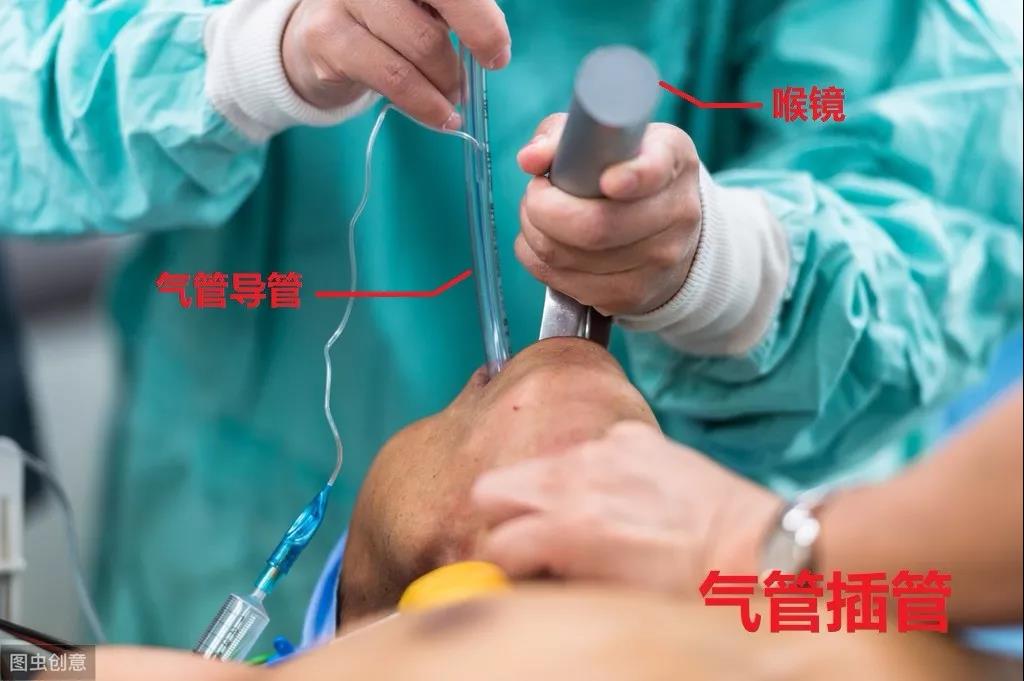
(这是气管插管过程)
气管插管是很难受的,清醒的病人很难耐受气管插管,试想一下,平时我们吃饭有一粒米饭不小心呛入气管,都会让我们呛咳到飙泪。此时,是一根手指般粗的导管硬生生插入气管,难受成什么样大家应该能想象。
为了减轻患者不适,我们往往需要用到镇静镇痛药,比如咪达唑仑、吗啡、瑞芬太尼等药物。患者如果用上镇静镇痛药,会马上失去知觉,从而耐受气管插管。但我们也不能长期使用大量这类药物,因为这些药物会影响患者呼吸、血压。权衡利弊、适可而止是原则。
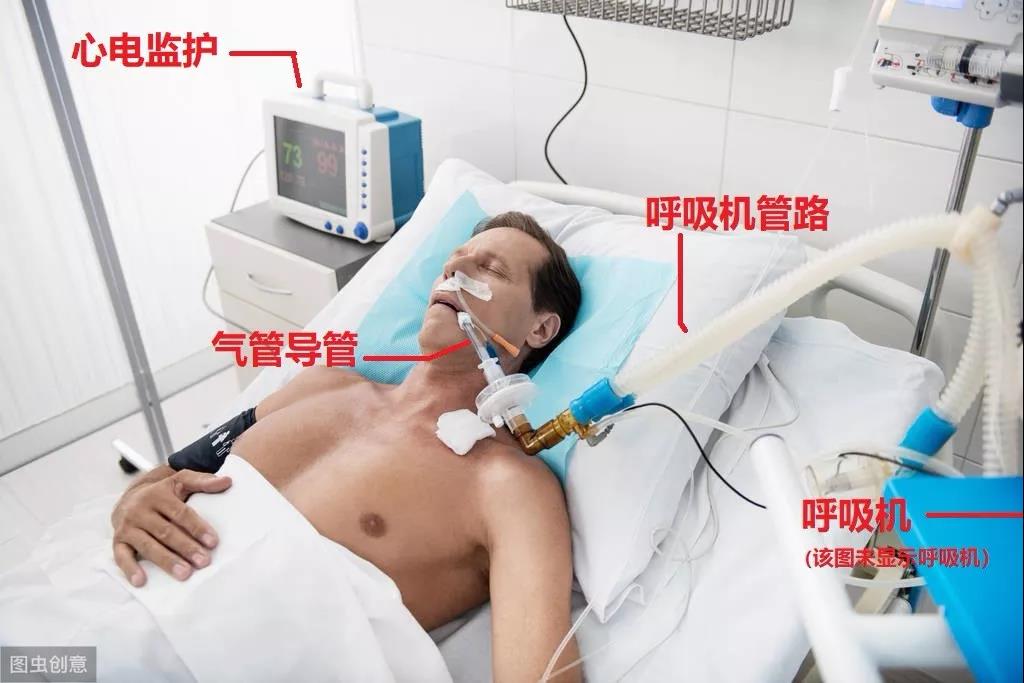
(呼吸机连接气管导管)
插好气管导管后,就用呼吸机连接气管导管,呼吸机的气体就通过这根气管导管进入人体肺部,辅助通气。
三、负压吸痰
患者被插上气管插管后,没办法自己咳痰了,如果痰多,必须靠医生护士通过负压来吸痰,要知道,每一次吸痰管伸入患者的气管里面,都是一顿折磨。虽然痰吸出来了,但是吸痰管难免会碰到气管壁,会强烈刺激患者,引起剧烈呛咳。
有呛咳,还是好的,以后拔除气管导管后还能自己咳痰。最怕是没有呛咳能力的患者,如果把气管导管拔了,可能咳痰都不会了。不会咳痰,往往意味着治疗失败。因为随便一口痰咳不出来,都可能造成窒息。
四、纤维支气管镜检查
对于一些严重肺部感染的病人,很有可能需要做纤维支气管镜检查或者吸痰。普通的吸痰管只能伸入患者的气管隆突,更深的痰就没办法吸出来了,只能靠患者自己呛咳,或者通过纤维支气管镜。
纤维支气管镜是一根6mm左右粗的软管,这个软管前头有摄像头,伸入气管里面能看到里面的情况,同时还能有负压吸引功能,可以吸痰。
做纤维支气管镜检查也是很辛苦的,患者会呛咳到眼泪都彪出来。所以也需要适当的麻醉镇静。有些痰多的患者,可能需要1天做几次,难受程度可想而知。
五、深静脉穿刺
普通住院病人静脉输液时,都是打一个简单静脉留置针就可以了,在手背或者手臂找一根比较明显的静脉,扎一针,接注射器,就可以输液了。
对于ICU的病人来说,这样的留置针是不够用的。首先,普通的静脉留置针补液速度不够快,对于需要抢救的病人来说,补液速度是很关键的。其次,普通表浅的留置针最好不要用一些血管活性药物(比如升压药),以为一旦药物外泄,可能引起局部组织坏死。
基于上述两个原因,ICU的病人通常都需要打一个比较深的静脉(深静脉穿刺),比如打股静脉、锁骨下静脉、颈内静脉等,这些静脉位置比较深,而且比较粗,非常利于抢救用药。
要穿刺这些位置深的静脉,还是需要一定的技术的,这也是ICU和麻醉科医生的绝技。因为都是盲穿,医生先经验性找出大概的静脉位置,然后在这个部位进穿刺针。随着医学进步,现在可以用超声来辅助穿刺了,超声可以找到静脉,看着静脉进针。
为了减少患者的疼痛,医生肯定会有局部麻醉的,甚至还会全身镇静,做到让患者充分放松。为了减少穿刺感染可能,医生会充分消毒、铺巾。
建立好了这个深静脉通路,才有可能在抢救的时候更方便地使用肾上腺素、多巴胺、去甲肾上腺素等血管活性药物,才有可能在20分钟内快速滴入500ml甚至更多的液体。才有可能挽救患者濒危的生命!
六、持续肾脏替代治疗
如果患者感染严重,或者本身有肾功能不全,这次病危有可能对肾脏造成新的打击,引起急性肾功能衰竭,无尿,内环境紊乱。这时候则需要做持续肾脏替代治疗(CRRT)。
所谓的持续肾脏替代治疗,需要用到一台机器(床旁血滤机)。医生首先会给患者穿刺一个深静脉,往静脉里面置入一根直径4mm左右的导管,这根导管会连接血滤机管路,开启血滤机,血滤机通过导管把血液抽出来,过滤干净(模拟肾脏功能)后再输回体内,这个过程就叫做肾脏替代治疗,有时候这个治疗也能清掉血液里面的炎症介质,于是也有人把这个治疗叫做血液净化治疗。
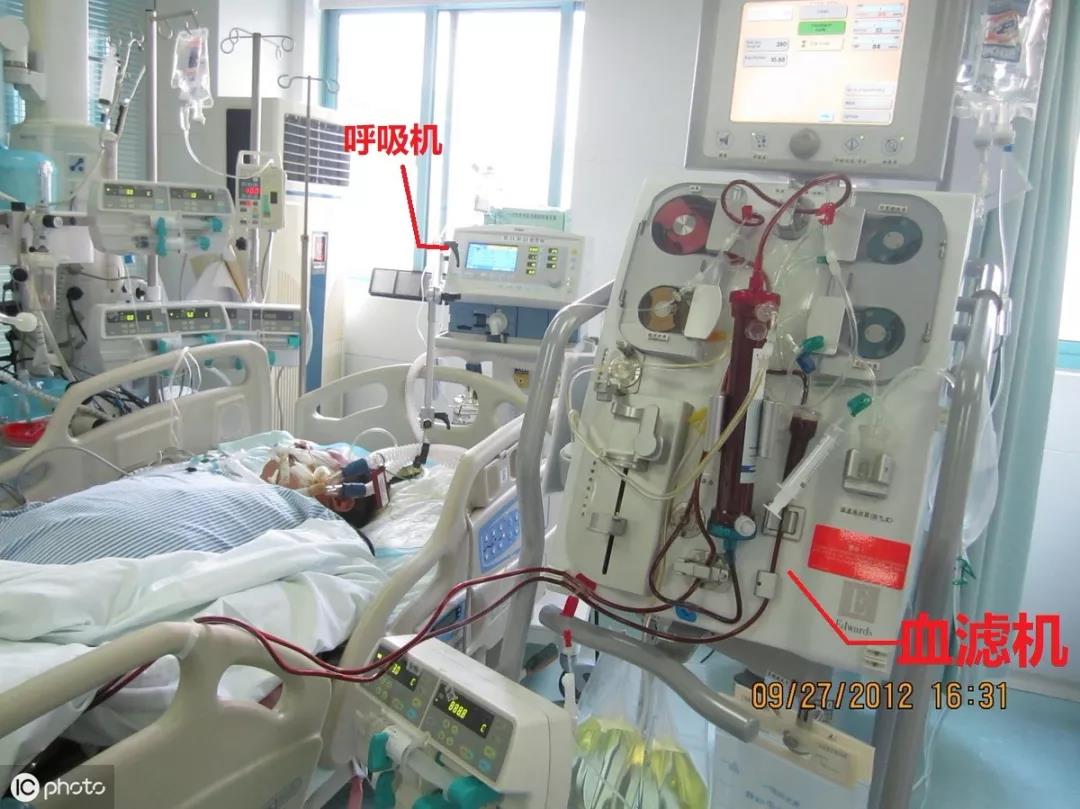
(这是百特血滤机)
ICU的这种血滤机跟肾内科那种透析机,原理差不多,都是替代肾脏干活的。但是ICU的有特殊,就是出血速度比较慢,工作速度也比较慢,经常是24小时不间断运转的。这样做的好处是减少对危重患者血压的冲击。
而肾内科的透析机,是一个星期做3次,每次做4-5个小时,做完就回家。这种透析速度是很快的,普通患者能承受。但是危重患者不一定能承受。试过很多次危重患者上这种透析机会发生心跳骤停,非常危险。
七、ECMO(extracorporeal membrane oxygenation)
当一个严重呼吸衰竭,比如急性呼吸窘迫综合征的患者,通过呼吸机已经不能满足患者的基本氧气需求了,那就必须更进一步支持。此时只有上ECMO了(体外模肺氧合,简单理解为人工肺)。ECMO是肺支持的终极手段,原理是把患者血液引出来到机器上,在机器上进行氧合,氧气进入红细胞后,再回输体内。整个氧合过程不再依赖肺脏。
而呼吸机,只能说是通气机。呼吸机只负责把氧气打进气道、肺,如果肺还有功能,那么呼吸机还是可以起到作用的。如果肺完全毁损了,呼吸机把气体打进来也没有用。这时候只能用ECMO了。
ECMO让很多人的生命得到延续,等到基础病因好转后,再脱掉ECMO,重新用回呼吸机。但如果是一些终末阶段的病人,不建议使用ECMO。因为ECMO并非治疗手段,仅仅是支持手段。如果病因无法去除,病人要永远用ECMO么?很不现实。
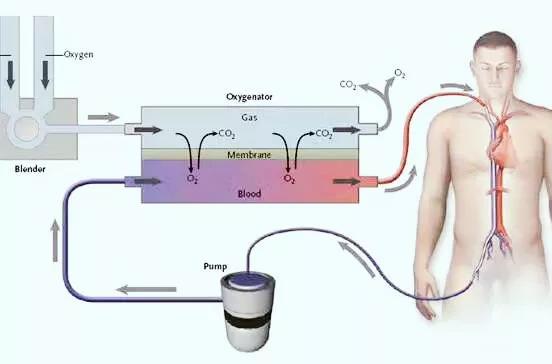
(ECMO的示意图)
知道ECMO的费用么?开机费6万,以后每天2万,差不多是这个数,而且医保不报销。如果是急性病情,有希望逆转的,上几天ECMO过渡过渡是可以的。如果是终末阶段病情,那就没必要了。
毕竟上ECMO,也是需要穿刺患者的动脉、静脉的。这些都是有创伤的,虽然是微创。
八、动脉穿刺术
病情危重的病人,我们需要测量血压。如果是普通的袖袋无创血压,只能是十几分钟或者几分钟测量一次,而且可能会有误差,没办法及时反映患者的病情。要知道,ICU的病人,性命危险程度有时候是以秒钟、分钟计算的,所以我们需要时时刻刻都看到患者的实时血压。
这就需要穿刺动脉,直接测量动脉血压了。穿刺到动脉后,插一根穿刺针在动脉里面,穿刺针尾部接电线、导管等,直接连到床头的心电监护仪,调节好模式,就可以直接测量到患者的动脉血压了,每一次心跳都会有一次血压。这叫连续动脉血压监测。
有了患者的血压,我们ICU医生就心中有数了。否则过了几分钟都没看到血压,会让人心神不宁的。数据,数据,非常重要。
穿刺到动脉并且放置留置针后,以后要抽血、做动脉血气什么的,就无需频繁扎针了,直接从这里抽取动脉血就行。痛一次就可以了。为了减少疼痛,有时候护士让在穿刺部位涂抹一些局部麻醉药。
九、胸腔穿刺术
如果患者有肺炎、肺癌、肺结核,或者心力衰竭等,可能导致胸腔积液。所谓的胸腔积液,就是在胸腔里面积聚了液体。正常情况下,胸腔不应该有很多液体的,仅有一点点液体而已。但疾病状态下,比如肺癌,渗出液体会很多,这些液体就会落入胸腔,导致胸腔积液,或者积血。
胸腔积液的存在,会影响肺膨胀,影响通气,患者会觉得缺氧、气不够。为了解决这问题,我们需要进行胸腔穿刺术,把里面的液体抽出来。同时,可以把液体拿去化验,了解液体的性质,从而推测产生胸腔积液的病因。再针对病因治疗。
胸腔穿刺的过程比较简单,就是在两根肋骨之间进针,直接怼入胸腔里面,如果有液体出来,那就说明穿对地方了。很少情况下,可能会穿到血管,造成大出血。也可能穿到肺,把肺给捅破了,导致气胸。为了预防这些并发症,医生需要打起12分精神,严格按照操作规程。
十、腹腔穿刺术
如果是肝硬化腹水或者其他原因导致的腹水,或者是腹部外科手术(比如胆囊、胰腺、胃、结肠等)后的病人,一般都会留置腹腔引流管,或者需要做腹腔穿刺术,目的就是排出腹水或者观察内出血情况。
十一、胃管
凡是插了气管导管的病人,都需常规留置胃管。因为口腔有气管导管,没办法经口进食,只能通过胃管打入营养液或者流质饮食。
插胃管相对来说没那么难受,胃管一般粗细差不多7-8mm,通过鼻腔置入,一直吞入食道,进而入胃。从门齿开始计算,插入胃管长度一般要50cm。
得益于胃管,病人可以进食营养液,可以保证机体的营养需求。是抵抗疾病的根基。
有时候需要口服药物时,也可以通过碾碎药物,直接通过胃管打入。
十二、尿管
对于一个病重的患者,尤其是有肾功能衰竭的患者,我们需要时刻留意患者的尿量。如果没有尿管,那就没办法很好监测病人的尿量。要知道,尿量时刻反应病情的变化。

一个严重感染的病人,如果发现尿少了,要警惕有休克了。如果一个出血的病人,尿少了,要警惕出血性休克了。另外,一些患者使用了镇静镇痛药后,自己解小便的能力会受到障碍,也需要尿管的帮助。
有了尿管,我们可以监测危重病人每一个小时的尿量。
图片
当然,插尿管也是比较难受的。尤其是男性病人,充分润滑尿管后,直接从尿道口怼入,即便有润滑了,还是会感到疼痛的,但过几天慢慢的就会耐受了。
以上是ICU常规的一些操作,多数病人都会使用到上述几个甚至全部操作,如果没有镇痛镇静药,患者会有很大的不舒适。为了减轻患者痛苦,适当使用镇静药镇痛药是很必要的。
等到患者病情好转后,我们再逐步停用镇静药,就好像动物冬眠一样。春天来了,万物复苏!
ICU是一个让人望而生畏的地方,但这里同时也是希望的起点。
患者由于有气管插管,不能讲话,而且经常会感到口渴,但是又不能喝太多水。关键是隔壁床可能要抢救了,各种机器滴滴答答报警,灯火通明,彻夜难眠。

患者躺在床上,丧失了行动自由。大小便都得在床上解决,护士会在患者屁股下垫一个尿片,如果大便了再清理,重新换干净的。
我们通常会给患者帮助手脚,我们管这叫束缚。如果没有束缚,患者在迷糊之中很有可能拔掉了气管插管,或者拔掉胃管,拔掉尿管,拔掉各种引流管,拔掉各种穿刺针。
拔掉这些东西,是非常危险的。如果拔掉的是气管插管,那就更加危险,患者很有可能因为没有呼吸机辅助通气,而瞬间缺氧,医生必须以最快的速度重新插回气管插管,并且药物镇静,才能让病人重新缓解下来。
ICU的病人,都是浴火重生。有些人进来了,得以恢复,活着出去。有些人进来了,在这里度过了生命最后一刻。
不管如何,不管人们多害怕它,ICU的确能给予人希望。当我们把一个病人成功交回给家属时,那种自豪感,无可比拟。
当然,ICU的费用也很高,平均一天花费1-2万不出奇,如果有医保,压力会小很多。有些医保能报80%甚至更多。
希望我的讲述,让你对ICU有更多的了解。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











很现实
0