PACE研究:心脏起搏预防心脏扩大
2010-09-09 MedSci原创 MedSci原创
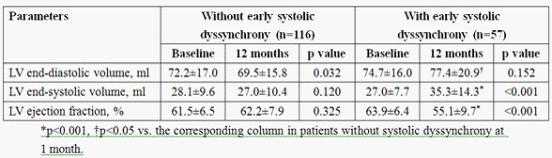
背景:近来发表的心脏起搏预防心脏扩大研究(即PACE研究)是一项前瞻、双盲、随机、多中心试验,对存在心动过缓和左室收缩功能正常[射血分数(EF) ≥45%]的患者进行12个月随访,证实双心室(BiV)起搏在预防左室重构方面优于右室心尖部(RVA)起搏。然而尚不清楚该结果是否与起搏引起的心室收缩不同步有关。我们推测患者早期出现心室收缩不同步是中期左室重构和收缩功
背景:近来发表的心脏起搏预防心脏扩大研究(即PACE研究)是一项前瞻、双盲、随机、多中心试验,对存在心动过缓和左室收缩功能正常[射血分数(EF) ≥45%]的患者进行12个月随访,证实双心室(BiV)起搏在预防左室重构方面优于右室心尖部(RVA)起搏。然而尚不清楚该结果是否与起搏引起的心室收缩不同步有关。我们推测患者早期出现心室收缩不同步是中期左室重构和收缩功能恶化的主要决定因素。 方法:PACE研究入选177名患者,其中89例患者随机进入BiV组,88例患者进入RVA组,于术前、术后1个月、12个月行超声心动图检查。术后1个月,应用组织多普勒显像技术评价心室收缩不同步。随访12个月,EF值降低≥5%视为左室收缩功能明显恶化。 结果:术后1个月,52% (n=46) RVA起搏和15% (n=13) BiV起搏的患者出现收缩不同步(2=28.25, p<0.001)。随访12个月时,左室容量增加和EF下降仅见于在随访1个月时出现心室收缩不同步的患者(表)。EF降低≥5%见于67% (n=39)在随访1个月时发生收缩不同步的患者,而未发生收缩不同步者中仅有18% (n=21) EF降低≥5% (X2=40.83, P<0.001),并且RVA组EF降低≥5%较BiV组更常见(50% vs. 20%, X2=17.71, P<0.001)。多因素分析显示1个月时发生收缩不同步[OR 7.081, 95% CI: 3.164-15.848, P<0.001)]和RVA起搏模式(OR 2.373, 95% CI: 1.070-5.264, P=0.033)是术后1年EF下降的独立预测因子。此外,RVA起搏模式对术后1月发生起搏诱发的心室收缩不同步有较强的预测价值(χ2=4.324, P=0.037)。 结论:PACE研究显示,在接受右室心尖部起搏的患者中,中期左室重构和左室收缩功能恶化发生于术后早期出现心室收缩不同步的患者,后者可通过双心室起搏有效预防。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#ACE#
39
#心脏起搏#
34