渗透性脱髓鞘综合征(ODS)
2023-08-26 神经科学论坛 神经科学论坛 发表于上海
渗透性脱髓鞘综合征是一种严重、罕见的并发症,被认为是由低钠血症的快速纠正或过度纠正引起的,尽管其确切的发病机制尚不清楚。
论坛导读:渗透性脱髓鞘综合征(ODS)是一种严重、罕见的并发症,被认为是由低钠血症的快速纠正或过度纠正引起的,尽管其确切的发病机制尚不清楚。低钠血症定义为血清钠低于135 mmol/L。它通常表现为脑桥中央髓鞘溶解症(CPM),其中脱髓鞘的病灶位于脑桥区。另一种形式的ODS是脑桥外髓鞘溶解症(EPM),其中脱髓鞘发生在大脑半球的白质中。
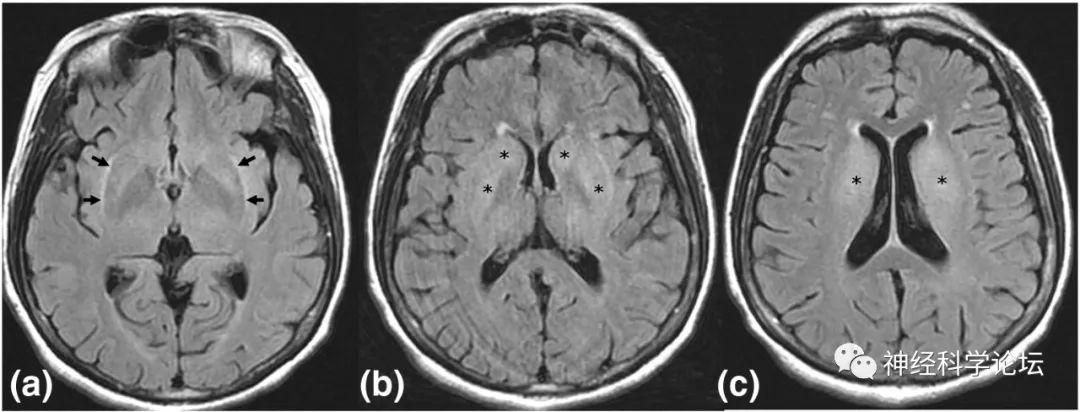
图源:Am J Emerg Med. 2017 Feb;35(2):378.
1959年Adams基于酒精中毒和营养不良患者对称性脑桥髓鞘溶解的尸检发现首次描述了CPM。这是一种以血清渗透压快速升高引起的少突树突细胞髓鞘快速破坏为特征的临床病症。ODS通常被描述为酗酒者、肝移植受者和渗透压快速变化的患者。其他诱发因素也有报道,如低钾血症、低磷血症、糖尿病、神经性厌食症、妊娠剧吐和严重烧伤。
渗透性脱髓鞘综合征(Osmotic demyelination syndrome,ODS)是一种罕见但严重的疾病,被假设为低钠血症快速纠正的结果,具有灾难性的预后。脱髓鞘病灶可能发生在脑桥区或大脑半球的白质内,这表明有特定的临床表现。ODS具有两种形式的典型临床和放射学特征:脑桥中央髓鞘溶解症(central pontine myelinolysis,CMP)和脑桥外髓鞘溶解症(extrapontine myelinolysis,EMP)。
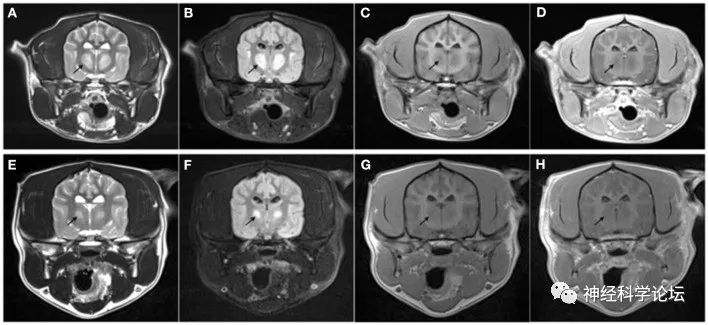
图源:Front Vet Sci. 2023 Apr 28;10
ODS最常见的原因是低钠血症的快速医学纠正。ODS也可见于那些有营养不良、酒精使用障碍、慢性肝病和妊娠剧吐病史的人。总体而言,在三级医院就诊的神经系统疾病患者中,ODS的患病率为0.4%至0.56%。大多数研究表明,快速纠正低钠血症后会发生ODS然而,很少有研究报道在正常血钠或高钠血症的情况下发生ODS,如在产后或正在进行透析的慢性肾衰竭患者中。
ODS最常见的原因是低钠血症,随后的渗透应激主要影响调节组织渗透压的少突胶质细胞。作为对低钠血症的反应,水流入脑细胞。它们通过将细胞内溶质转运到细胞外室来降低细胞内张力,从而适应这种条件。通过这种方式,脑细胞清除多余的水分,以防止脑水肿。
由于血脑屏障和细胞膜可以自由运输水分,低钠血症会导致水分自由进入细胞和大脑肿胀。脑细胞具有保护机制,该机制在低渗期间发挥作用以维持细胞体积,称为“规律性体积减少”这种保护机制包括在流体静压力的作用下,迫使间质中富含钠的液体进入脑脊液(CSF)。其他溶质(有机渗透压摩尔),如牛磺酸、谷氨酸和肌醇,在一天到几天内丢失,使细胞与细胞外液等渗并维持细胞体积。
动物研究表明,这一过程在48小时内完成。对高渗环境的反应中丢失的电解质的再积累与它们的丢失不是同一个“反向”过程。一旦无机离子耗尽,如果张力的上升速度比有机渗透物合成和/或转运到细胞中的速度快,细胞就会收缩。少突胶质细胞似乎特别容易因容量损失而死亡。也许是病人的营养状况起了作用,削弱了有机渗透压的再生能力。维持等渗环境的过程需要为营养不良和酗酒者缺乏的Na+/K+ATP酶泵的功能储备能量。
此外,由于相关的硫胺素缺乏,酗酒者的大脑葡萄糖摄取减少。葡萄糖摄取的减少进一步削弱了能量的产生。这种能量供需不平衡导致激活和促凋亡驱动以及神经元细胞死亡。酗酒者的另一个重要因素是抗利尿激素抑制、脑性盐耗综合征、低血容量和慢性低钠血症的持续,这些因素由于钠和水调节受损而独立增加髓鞘损伤。患者也是慢性酒精中毒,并在就诊当天严重脱水。
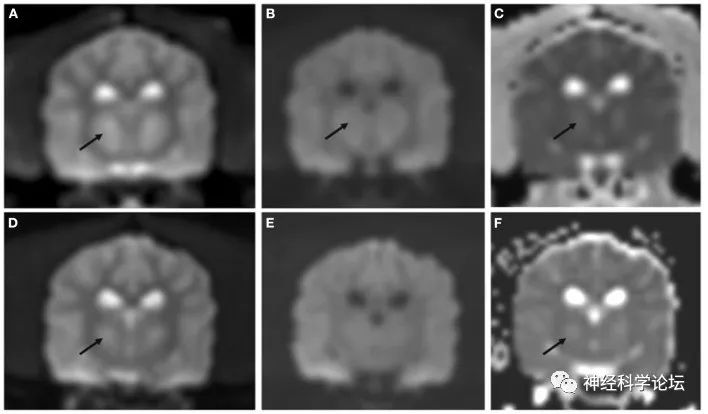
图源:Front Vet Sci. 2023 Apr 28;10
ODS的两种形式CPM和EPM的脱髓鞘病变是不同的,因为这两种情况都可能存在。在CPM中,它发生在脑桥,在EPM,病变通常是双侧对称的,涉及丘脑、小脑、尾状核、豆状核、壳核、海马和皮质。CPM在临床上表现为构音障碍、吞咽困难和弛缓性四肢瘫,然后转变为痉挛或闭锁综合征。在某些情况下,可能会出现神经精神变化。如果被盖受累,就会出现动眼神经异常。EPM的临床表现包括震颤、共济失调、肌张力障碍、强直、缄默症和帕金森综合征。
髓鞘溶解症的临床表现通常在短暂、无症状或稳定的临床间隔后延迟1至14天;ODS诱导的神经功能缺损存在二次恶化。相反的情况也是可能的;患者可以在MRI脑部扫描中出现典型的CPM表现,但没有相关的临床表现。
CPM通常是由于血清渗透压迅速升高而发生的。大多数病例与慢性酒精滥用、营养不良、利尿剂滥用和低钠血症史有关。CPM的病理过程始于中央中缝附近的中央脑桥,并“像野火一样”蔓延到周围的基底脑桥。脑桥外部位如内囊、基底神经节、小脑和大脑也会受到影响。CPM的临床表现包括构音障碍、吞咽困难(继发于皮质延髓纤维受累)、弛缓性四肢瘫(继发于皮质脊髓束受累),随后变为痉挛性,均源于基底脑桥受累。如果病变延伸至脑桥被盖,则可能出现瞳孔和动眼神经异常。脑桥侧的大病灶可表现为意识水平的改变,表现出“闭锁综合征”。
ODS的临床评估包括各种鉴别诊断,包括中风、神经感染、瘤形成和其他脱髓鞘疾病。ODS的一个具体特征是在低钠状态后的延迟临床表现。此外,值得注意的是,临床表现和神经影像学检查结果之间可能存在差异。尽管这种综合征的早期检测和治疗可以降低短期死亡和长期残疾的风险,但它们并不能保证完全康复。对于疑似患者,完整的病史和影像学检查结果主要用于确定ODS的诊断。
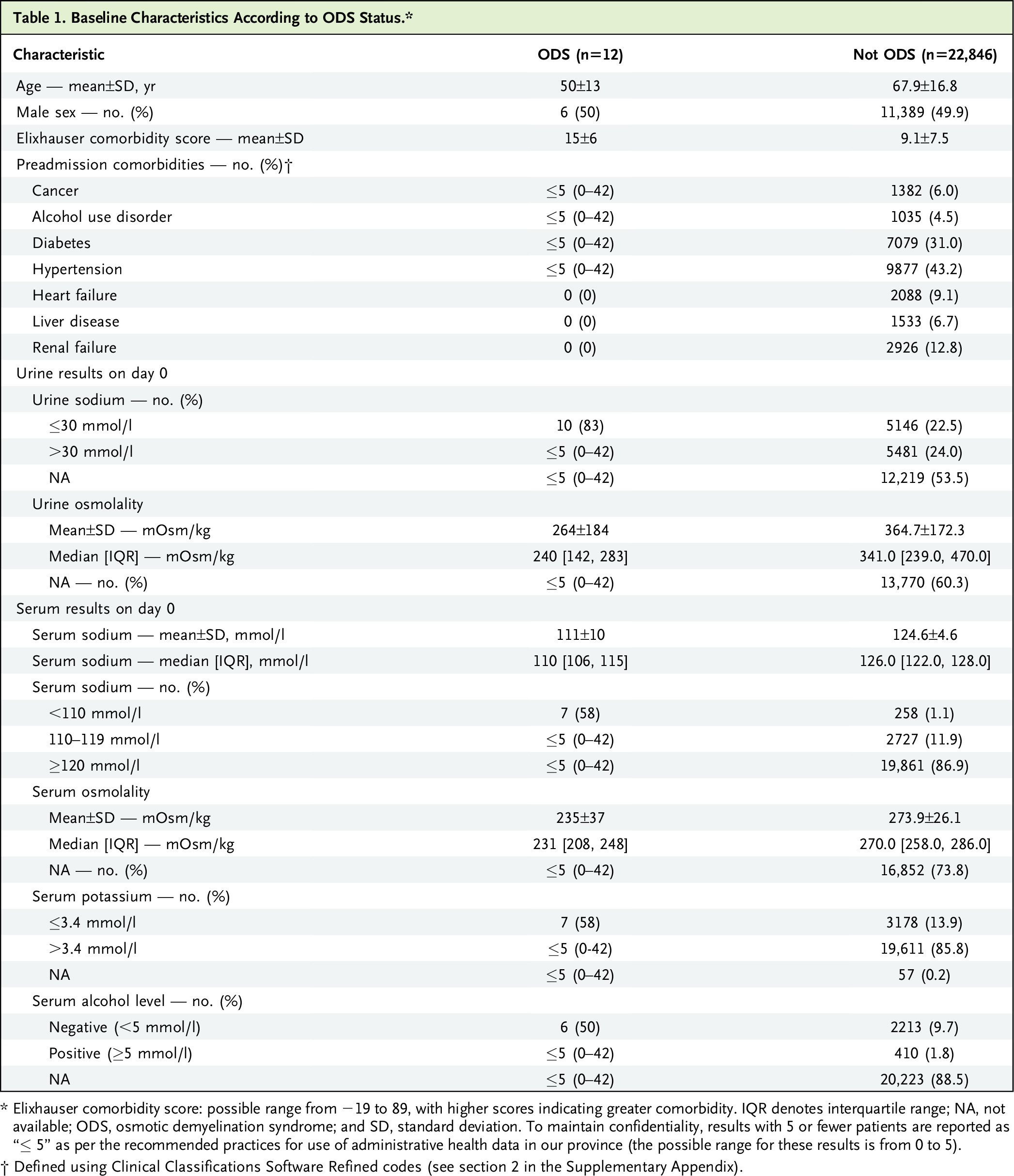
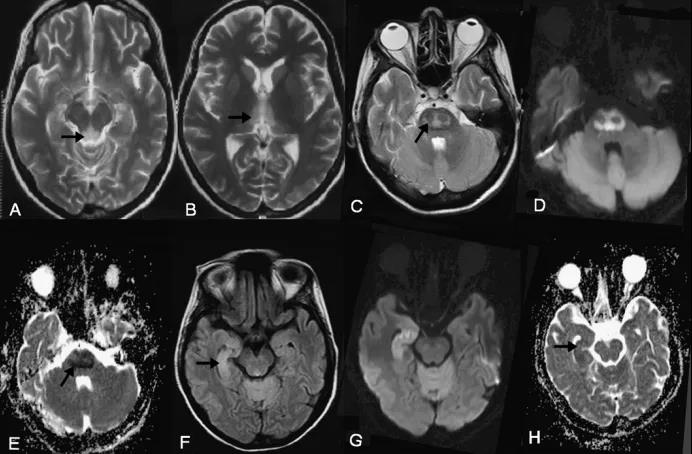
影像学诊断首选的成像方法是MRI,它对发现髓鞘溶解非常敏感,即使在轻微或无症状的情况下。ODS最常见的MRI表现被定义为T2加权成像上的高信号或亮度增加的病变。脑干病变可分为局灶性或弥漫性。CPM和EPM患者的典型MRI表现是脑桥和脑桥外结构在T2加权序列上呈高信号,在T1加权序列上呈相应的高信号。大脑的MRI最初可能是正常的,并且MRI发现不一定与临床表现相关。
ODS的明确诊断应基于神经影像学发现、来自血样分析的低渗状态的典型变化以及与患者病史和临床发现的相关性。在鉴别诊断中,应与肿瘤、感染和继发于全身性疾病的过程(如ODS、血管炎、创伤性损伤、退行性疾病和缺血性病变)相区别。MRI是评估ODS最合适的方法,但是这些发现并不是疾病特异性的。
ODS的确切的发病率尚不清楚,但CPM的结果非常差,死亡率高达40-50%。Rao等人的回顾性研究报告了18%患者的植物状态和12%的死亡率。通常,ODS患者需要长时间的神经康复。通常,症状是不可逆的或部分可逆的。死亡率约为30%,近几年大幅下降。另外30%的患者将有严重残疾,在日常生活活动中需要帮助
参考文献
Ivanova NI, Tsalta-Mladenov ME, Georgieva DK, Andonova SP. Central Pontine Myelinolysis as a Late Complication After Hyponatremia and COVID-19 Infection. Cureus. 2023 Feb 19;15(2):e35191. doi: 10.7759/cureus.35191.
Adams RD, Victor M, Mancall EL. Central pontine myelinolysis: A hitherto undescribed disease occurring in alcoholic and malnourished patients. AMA Arch Neurol Psychiatry. 1959;81(2):154–172. doi: 10.1001/archneurpsyc.1959.02340140020004.
Tiwari R, Kumari A. Central Pontine Myelinolysis: A Case Report. Indian J Crit Care Med. 2022 Sep;26(9):1049-1051. doi: 10.5005/jp-journals-10071-24311.
Yadav A, Sherpali A, Bashyal B, Kala Kharel K, Parajuli N. Osmotic demyelination syndrome with transient diabetes insipidus in postpartum female: a case report. Ann Med Surg (Lond). 2023 Jun 17;85(8):4096-4099. doi: 10.1097/MS9.0000000000000987.
Hsu YC, Lee YC, Hsu CW. Osmotic demyelination syndrome after slow sodium administration in a hyponatremic patient with concurrent hypokalemia. Am J Emerg Med. 2017 Feb;35(2):378.e3-378.e4. doi: 10.1016/j.ajem.2016.08.029.
Harris S, Dupanloup A, Liao PT, Jukier T. Case report: Recovery and sequential imaging of a patient with osmotic demyelination syndrome. Front Vet Sci. 2023 Apr 28;10:1146091. doi: 10.3389/fvets.2023.1146091.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言