齿状突游离小骨并寰枢椎脱位1例
2019-12-02 唐仲海 樊成虎 葛黁黁 中国中医骨伤科杂志
齿状突游离小骨是指上颈椎皮质骨的小骨在生长发育过程中逐渐演化成了正常的枢椎齿突,并且与枢椎椎体相分离,常造成寰枢关节不稳或脱位,为临床极少见的枕颈部畸形之一。本文报道1例先天性齿状突游离小骨伴寰枢椎脱位的患者,采取手术治疗措施后,中远期取得了可观的临床疗效,现报告如下。
齿状突游离小骨是指上颈椎皮质骨的小骨在生长发育过程中逐渐演化成了正常的枢椎齿突,并且与枢椎椎体相分离,常造成寰枢关节不稳或脱位,为临床极少见的枕颈部畸形之一。本文报道1例先天性齿状突游离小骨伴寰枢椎脱位的患者,采取手术治疗措施后,中远期取得了可观的临床疗效,现报告如下。
病例资料
患者,男,38岁,因“颈部僵硬疼痛不适2年余,加重伴双足踩棉感1个月”于2017年11月24日入院。本人自诉2年前无明显诱因出现颈部僵痛不适感,活动功能方面轻度受限,休息后症状稍有缓解,未予重视;1个月前上述症状加重并出现双足踩棉感,偶有头晕,站立及活动时加重,于当地县级医院就诊拍X线片示颈2椎体形态异常,遂又到市级医院行颈椎MRI检查提示“寰枢椎脱位伴脊髓受压、变性”,未做相关治疗。现为求进一步系统诊治,遂来本院就诊。自发病,患者无发热、恶心、呕吐、震颤、四肢抽搐等症状,食纳可,睡眠差,二便如常。无颈部外伤史。体格检查:C1~2棘突压痛(+),颈椎功能活动受限,双侧臂丛神经牵拉试验和椎间孔挤压试验均阳性,双上肢肌力(三角肌、肱二头肌)测定Ⅳ级。双侧桡骨膜反射、肱二、肱三头肌肌腱反射存在。双侧下肢肌力(股四头肌、胫前肌、踇长伸肌、腓骨长短肌、小腿三头肌肌力)为Ⅳ级。双侧跟腱反射存在,双侧Hoffmann征(-)、Babinski征(-),双侧踝阵挛(-)。大小便未见异常。颈椎X线片示颈2椎体形态异常,前缘见双边影(见图1A)。CT平扫+三维重建提示枢椎齿状突相对前移至寰椎前弓平面并与寰椎前弓近呈融合状,齿状突基底形态不规则、不光整,不均匀骨质硬化,可见三角形小骨块影向前与前弓及齿状突相接触,枢椎侧块发育不良,形态较细小,两侧外端变尖,寰枢左右间隙明显狭窄,部分融合,寰枕关节亦呈融合状(见图1B,C,D)。颈椎MRI示齿状突及寰椎前结节间隙增宽,约13mm;齿状突向后移位并椎管狭窄,脊髓受压变窄并其内可见条状长T2信号,C2椎体上部及寰椎前弓T2信号增强(见图1E)。
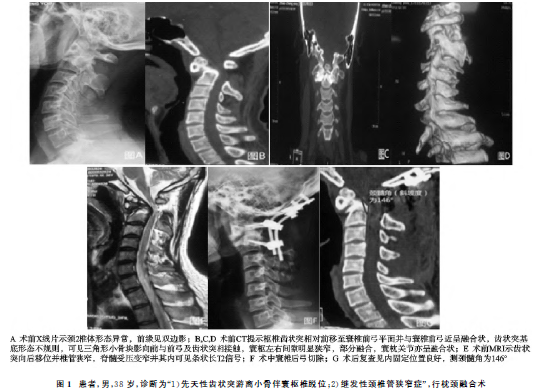
根据影像学资料,结合患者病史、查体诊断为:1)先天性齿状突游离小骨伴寰枢椎脱位;2)继发性颈椎管狭窄症。进行充分的术前准备,于2017年12月3日在全麻下行后路切开寰枢椎复位枕颈融合钉棒系统内固定术。患者俯卧位,经气管插管在静吸复合麻醉状态下,取枕颈部后正中切口,以寰椎后弓为中心,长约7cm.将两侧椎旁肌从椎板剥离,显露C1~2椎板、关节突关节,向上从骨膜下剥离头颅帽状腱膜,显露枕外隆突及枕骨大孔上缘。在椎动脉沟内侧咬断寰椎后弓,切除寰椎后弓,用高速电钻磨除内陷的枕骨大孔后缘,行枕颈区椎管扩大减压。选用Summit枕颈融合内固定系统,安装枕骨蝶形钢板,打入枕骨螺钉,于枕外隆突下缘植入2枚皮质骨螺钉,经C1双侧侧块打入2枚侧块螺钉,向C2两侧椎弓根植入2枚椎弓根螺钉,将固定钛棒弯成合适的曲度,尾端固定棒与椎弓根螺钉及侧块螺钉相连接,先固定拧紧寰椎的侧块螺钉和枢椎的椎弓根螺钉,再下压枢椎处钛棒以及枢椎棘突,在枕骨鳞部固定头端皮质骨螺钉,利用钉板、钉棒的弧度提拉作用进一步复位。采用高速磨钻处理植骨床,取一块自身皮质髂骨植于枕骨与枢椎棘突之间,放置引流管,逐层紧密缝合切口(见图1F).术后第2天拔除引流管,3d后佩戴颈托后下地活动,患者步态平稳,双足踩棉感症状减轻。术后复查见内固定位置良好,测颈髓角(斜坡度)为146°,脊髓受压解除(见图1G),换药2周后切口愈合出院。术后3个月电话随访,患者枕颈部切口处稍有不适感,行走时双足踩棉感消失,余无其他不适。术后分别6个月和1年后来本院门诊复查X线片示内固定位置良好,患者颈部无明显不适感。
讨论
齿状突游离小骨是上颈椎疾患中较为常见的一种枢椎畸形,指皮质骨的游离小骨在生长发育过程中逐渐演化成了正常的枢椎齿突,导致枢椎齿突与椎体之间无骨性连接,呈不连续的状态。齿突游离小骨患者早期一般较少出现阳性体征及症状,中晚期可能会引起颈肩部的疼痛不适、肌性斜颈及脊髓神经压迫症状,如肢体麻木、感觉异常等,甚至可能压迫延髓、脊髓交界区而引起相应的症状。由于上颈椎解剖结构复杂,单一的影像学检查存在较大干扰因素,易造成漏诊、误诊,现对其近年来的研究做如下总结。
病因 有研究者倾向于先天性因素所致。齿状突游离小骨的发生常合并其他先天性畸形,如Down’s综合征、寰椎枕骨化、和枕颈融合等,且部分的患者无颈部外伤史。这主要与齿状突发育的特点相关,出生时枢椎椎体与齿状突之间存在一软骨板,位置比齿状突基部较低,软骨板在齿突小骨发育过程中大约23%的骨化不完全,由于齿状突尖部的继发骨化中心与齿突没有完全融合,故造成了齿突小骨的形成。Fagan等研究发现胚胎发育6~8周时,枢椎软骨原基存在发育缺陷,而后齿突与寰椎前弓未及时分节导致齿状突游离小骨。近年来,由于家族性病例的频见报道,有研究者认为齿状突游离小骨患者可能与BMP2,BMP4和PTX1等基因片段的异常相关。
也有一些研究者则认为是后天因素所获得,创伤因素占主导地位。很多病例报道都有明确的外伤史。Wudbhav和Wang等都报道了齿突游离小骨的患者均证实存在有明确的外伤史。解剖上齿突基底部的血供相对较差,外伤后造成齿突骨折切断升支动脉的供应而仅依靠齿突尖的血管吻合弓,从而发生缺血性坏死,随后在不断刺激下骨质吸收、重塑使断端变得光滑,最后演变成了齿突游离小骨。这些均成为支持后天创伤性因素的有力证据。
另有研究者认为先天和后天性因素均可能导致齿状突游离小骨的形成。先天因素无法直接论证枢椎上关节面的高度低于齿突游离小骨和枢椎椎体的缝隙水平,而后天性病因也不能解释齿突游离小骨和寰椎前弓间软骨之前存在紧密联合。有研究表明,齿状突骨折后塑形为齿突游离小骨至少需1年时间,在其报道的16例患者中,二分之一的患者有明确外伤史,遭受高能量和中低能量者为3~5例,间接解释了齿突先天发育不良为齿突游离小骨形成的内在因素之一。由此推断齿突游离小骨很大程度上是两种因素共同影响下演化而来的。
诊断 齿状突游离小骨会造成上颈椎不稳或者寰枢关节脱位,而引起临床上一系列症状和体征(如颈部僵痛不适伴功能活动受限、肌性斜颈、头胀眩晕、肢体麻木等症状)。单一的临床症状很容易误诊、漏诊,需要结合影像学检查进行确诊。X线检查用来评估上颈椎的稳定性,并可间接推断脊髓受压情况。若颈椎开口位及侧位X线片表现为齿状突呈游离状、与枢椎椎体无骨性连接,可对齿状突游离小骨做出初步诊断。采用改良的寰齿前间距(MADI)评估上颈椎的稳定性,即测量寰椎前弓后缘与枢椎椎体前缘的间距,认为MADI>5mm既表示寰枢椎不稳。另外,通过侧位X线片上进行放射学测量,得到不稳定指数、寰齿后间距(PADI)和椎管最小值(Dmin)。PADI与Dmin的数值区间为椎管矢状径的动态变化,可间接反映寰枢椎的稳定性;不稳定指数可直接提示寰枢椎不稳后的异常活动范围。CT检查可对齿状突畸形类型、寰枢关节脱位程度进行一个初步判断。如齿突发育不全者在相应的扫描层面仅出现细小齿突影或点状骨化影,齿突游离型者在寰椎环内可出现双齿突影,而缺如者则看不到齿突。且大部分此类患者常合并其他颈椎畸形存在,应用CT二维或三维重建对齿状突畸形、寰枢椎不稳和寰椎前后弓的完整性等都具很大的诊断价值,为临床治疗方案的筛选提供可靠的理论依据。
MRI检查可了解齿状突畸形所致的寰枢关节脱位及脊髓受压情况。研究表明髓内局部信号变化、伴水肿的脊髓软化、脊髓的脱髓鞘作用及神经胶质增生等因素与齿状突游离小骨患者伴脊髓病可能相关,故MRI检查是观察脊髓受压的最佳影像学检查手段,并对临床诊断、手术治疗和治疗后效果提供很大的帮助。
治疗 目前,对于齿状突游离小骨的治疗缺乏统一标准,手术还是保守治疗一直存有争议,多数研究者支持手术干预。也有研究者报道无症状或有轻微症状的齿突游离小骨患者采取保守治疗。Dai等、Fielding等分别报道5例无症状和8例无C1~2不稳的游离齿状突小骨患者行颈椎牵引、理疗、颈围外固定等保守治疗均取得了良好的疗效。但齿突游离小骨对寰枢关节稳定性影响极大,轻微外伤即可造成脊髓损伤,使患者存在巨大的潜在危害。Klimo等报道78例齿状突游离小骨患者,其中75例手术患者均获得良好临床效果,3例无症状保守治疗患者,在随访期间均出现脊髓压迫症状。某些局部症状如顽固性枕颈部疼痛等术后大多能消失,但脊髓功能恢复缓慢,颈部外伤造成的脊髓损伤,手术效果更差,故对齿状突游离小骨伴寰枢椎不稳的患者应积极采取手术治疗,以减少脊髓损伤的发生。目前临床上常用的手术方式有:1)寰枢椎融合术典型术式有Gallie或Brooks手术,适用于齿状突游离小骨伴寰枢椎不稳或寰枢椎可复性脱位者,同时能更好保留颈部旋转度;2)枕颈融合术会造成颈部旋转度的部分丢失,但可以很好保持上颈椎的稳定性,适用于伴有先天性骨或血管畸形的齿状突游离小骨患者。
综上所述,笔者认为在诊断方面,X线,CT和MRI检查都具有各自不能比拟的优势,临床上诊断该病时应根据病史将三种影像学表现综合分析,以期提高齿状突畸形的诊断和鉴别诊断准确率;治疗方面,对部分齿状突游离小骨患者影像学示后方椎管空间尚可,且早期仅有颈部不适和一过性脊髓神经症状者可采取保守治疗,同时密切观察和定期随访,若出现脊髓压迫症状持续后保守治疗无效则应积极行外科手术干预。
原始出处:
唐仲海,樊成虎,葛黁黁,路凯,齐兵献.齿状突游离小骨并寰枢椎脱位1例报道及文献回顾[J].中国中医骨伤科杂志,2019,27(11):78-80+84.
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#寰枢椎脱位#
23
#脱位#
32