Lancet:15岁男童,突然右眼失明!——案例报道
2016-11-10 MedSci MedSci原创
患者男,15岁,右眼急性视力丧失。 双眼重度近视,他的视力只有光感,左眼陈旧性视网膜脱离,因父母疏忽,未进行治疗。 就诊时,右眼中心视力20/60,眼底检查发现巨大的环状视网膜撕裂。 对患者进行了玻璃体切除手术,360°视网膜激光光凝以保证视网膜的长期粘连,临时用硅油填充玻璃腔以联结视网膜和视网膜色素上皮。 取出硅油4个月后,患者的视网膜仍保持复位状态,有分界明显的
患者男,15岁,右眼急性视力丧失。
双眼重度近视,他的视力只有光感,左眼陈旧性视网膜脱离,因父母疏忽,未进行治疗。
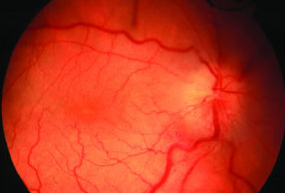
就诊时,右眼中心视力20/60,眼底检查发现巨大的环状视网膜撕裂。
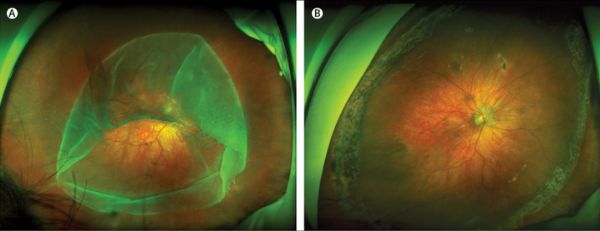
对患者进行了玻璃体切除手术,360°视网膜激光光凝以保证视网膜的长期粘连,临时用硅油填充玻璃腔以联结视网膜和视网膜色素上皮。
取出硅油4个月后,患者的视网膜仍保持复位状态,有分界明显的激光凝固伤疤,他的视力为20/70。
视网膜脱离在成年人中比儿童更常见。视网膜脱离的原因很多,孔源性视网膜脱离本病多见于中年或老年人,近视居多,双眼可先后发病。发病的诱因有视网膜周边部的格子状和囊样变性,玻璃体液化变性和视网膜粘连,这些诱因又和年龄、遗传、外伤等因素有关。
牵拉性视网膜脱离多见于增殖性糖尿病视网膜病变、眼外伤、玻璃体长期积血、视网膜静脉周围炎、眼内多次手术后、长期视网膜脱离、冷凝等后。
渗出性视网膜脱离多见于眼内视网膜脉络膜肿瘤如视网膜血管瘤、视网膜母细胞瘤、脉络膜黑色素瘤及转移癌;炎症如葡萄膜炎、VKH、脉络膜炎、巩膜炎;色素上皮病变如大疱性视网膜病变,葡萄膜渗漏综合征;视网膜血管病如von-Hippel和coats病等;全身疾病如妊娠高血压,高血压视网膜病变和一些血液病等。
原始出处:
Elad Moisseiev,et al.Retinal detachment in severe myopia.Lancet.Published: 03 November 2016
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#Lancet#
30
各位老师,中心视力20/70是什么意思?
68
不错的个案分析
63
学习了,很罕见
54