JCO:曲妥珠单抗治疗的乳腺癌老龄患者充血性心力衰竭发生率较高
2013-11-05 ecoliDH5 丁香园
研究要点: 1.本研究旨在考察乳腺癌老龄患者通过曲妥珠单抗治疗后的充血性心力衰竭发病率及风险因素; 2.研究结果表明,曲妥珠单抗相关充血性心力衰竭发病率高于临床试验所报告的数据;存在心脏方面共病的老龄患者的风险可能更高。 通过曲妥珠单抗进行辅助治疗时可改善患者结局,但该药还与患者心脏毒性有关,患者毒性表现为充血性心力衰竭(CHF)。但目前利用曲妥珠单抗治疗老龄患者时的CH
1.本研究旨在考察乳腺癌老龄患者通过曲妥珠单抗治疗后的充血性心力衰竭发病率及风险因素;
2.研究结果表明,曲妥珠单抗相关充血性心力衰竭发病率高于临床试验所报告的数据;存在心脏方面共病的老龄患者的风险可能更高。
通过曲妥珠单抗进行辅助治疗时可改善患者结局,但该药还与患者心脏毒性有关,患者毒性表现为充血性心力衰竭(CHF)。但目前利用曲妥珠单抗治疗老龄患者时的CHF发病率及风险因素尚不明确。
该研究评价了CHF发生率及相关风险因素。研究人员通过第9版国际疾病分类系统及通用医疗程序编码系统的相关编码,对化疗、曲妥珠单抗治疗、共病及CHF进行了鉴别。相关分析方法包括描述性统计法及Cox比例风险模型。
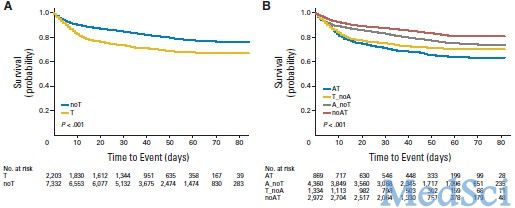
该研究共包括9,535例患者,其中2,203例(23.1%)曾接受过曲妥珠单抗治疗。整个研究队列患者的中位年龄为71岁。曲妥珠单抗治疗患者的CHF发生率为29.4%,非曲妥珠单抗治疗患者则为18.9%。与非曲妥珠单抗治疗患者相比,曲妥珠单抗治疗患者更可能发生CHF、冠状动脉疾病及高血压,此外,每周一次的曲妥珠单抗用药可增加CHF风险。
这项老龄乳腺癌大型患者队列研究表明,曲妥珠单抗相关CHF高于临床试验所报告的数据。在接受曲妥珠单抗治疗的患者中,存在心脏方面共病及老龄患者的风险可能更高。研究人员认为,尚需进一步研究确认给药频率在曲妥珠单抗相关CHF发展中的作用。
约有25%的乳腺癌会出现人表皮生长因子受体2(HER2)–neu过表达。曲妥珠单抗为一种针对于HER2胞外域的人源化单克隆抗体,为一种治疗HER2过表达或扩增肿瘤患者的关键性药物。曲妥珠单抗用于辅助化疗时刻改善患者结局,但与心脏毒性增加风险有关,这是由于同时封闭了心肌细胞的HER2信号通路所致。曲妥珠单抗相关心脏毒性的总发生率根据界定不同而有所变化,曲妥珠单抗单药治疗时为2%至7%,曲妥珠单抗联用紫杉醇时为2%至13%;联用蒽环类药物时则可高达27%。曲妥珠单抗的关键性辅助治疗临床试验结果表明,出现充血性心力衰竭(CHF)症状的发生率为1.5%至5.1之间,左心室射血分数(LVEF)降低的比例为3.5%至19%之间。
近期研究报告表明,曲妥珠单抗相关心脏毒性事件的发生率高于临床试验,而老龄患者的风险更高。其中尤受关注的是老龄女性患者的心脏毒性问题;美国全国乳腺与肠道外科辅助治疗项目B31/N9831研究数据表明,年龄为曲妥珠单抗相关CHF的风险因素。该药关键性辅助试验所涵盖的患者平均年龄为51岁至52岁,多数研究将70岁及以上患者排除在外。美国肿瘤学会估计,有45%的乳腺癌患者年龄高于65岁;因此,对该患者群体的曲妥珠单抗相关心脏毒性风险进行定量分析具有重要意义。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#发生率#
33
#曲妥珠#
29
#JCO#
0
#充血性心力衰竭#
40