2型糖尿病患者种植体挤压下颌神经管致下唇麻木1例报告
2020-01-09 林珍香 潘在兴 林捷 中国实用口腔科杂志
http://xueshu.baidu.com/usercenter/paper/show?paperid=171r0e40ne330g20k35e0r50pc765021&site=xueshu_se&hitarticle=1

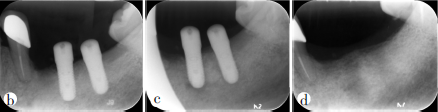

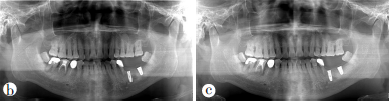

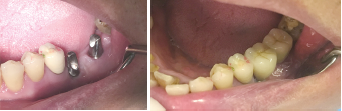
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#下颌#
44
#下唇麻木#
37
#种植体#
24
#2型糖尿病患者#
37
#糖尿病患者#
27
#种植#
22
谢谢MedSci提供最新的资讯
41