GW-ICC 2022:清晨与夜间高血压,哪个更重要?
2022-10-27 MedSci原创 MedSci原创
随着社会经济的发展和居民生活方式的改变,高血压已成为影响我国乃至全球居民健康的重大公共卫生问题之一。
随着社会经济的发展和居民生活方式的改变,高血压已成为影响我国乃至全球居民健康的重大公共卫生问题之一。
据数据显示,1975至到2015年,全球饱受高血压之苦的人数从5.94亿增至11亿,而我国18岁以上高血压患病率为 25.2%,相当于每4人中就有1个高血压患者。因此,有效的降压治疗是遏制高血压相关心脑血管风险的核心。全面的血压控制是减少高血压患者残余风险的重要措施。
10月26日,在第 33 届长城心脏病学大会暨亚洲心脏大会(GW-ICC)上,来自中山大学附属第一医院的陶军教授分享了关于清晨与夜间高血压相关内容。本文梳理重点内容,以分享各位同道。
一、高血压特殊现象:清晨与夜间高血压
清晨高血压:清晨血压是指清晨醒后1小时内、服药前、早餐前的家庭血压测量结果,或动态血压记录起床后2小时或清晨起床6点~10点间的血压。家庭血压平均值≥135/85mmHg和(或)动态血压测量平均值≥140/90mmHg,则可诊断为清晨高血压。
交感神经调节、激素水平的昼夜节律是清晨高血压的重要机制。交感神经张力,肾上腺素,去甲肾上腺素在清晨水平最高,参与和维持了血压的升高。
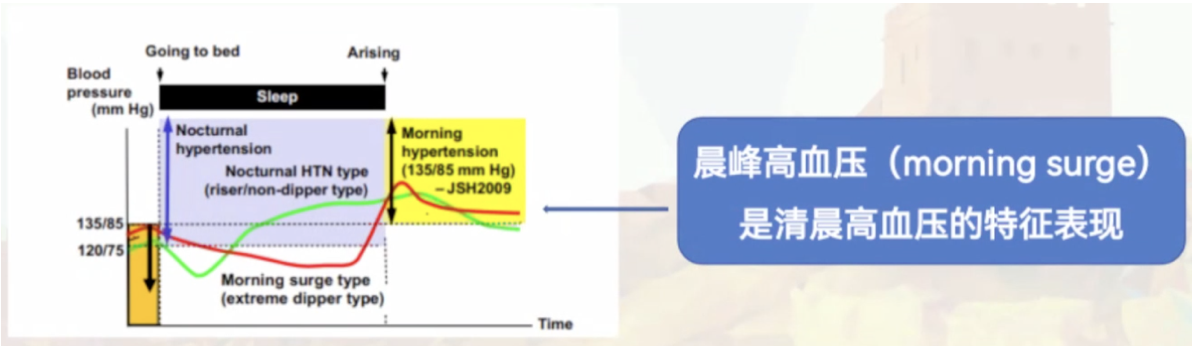
夜间高血压:夜间睡眠时动态血压监测>125/75mmHg可诊断为夜间高血压。夜间高血压机制较为复杂,尚不明确。目前,认为夜间高血压的发生机制主要与自主神经调节异常有关,且昼夜血压差值与交感神经系统活性呈负相关,夜间血压下降与睡眠时交感神经活性下降有关,而血压昼夜节律异常者常伴有持续性交感神经活性增强。
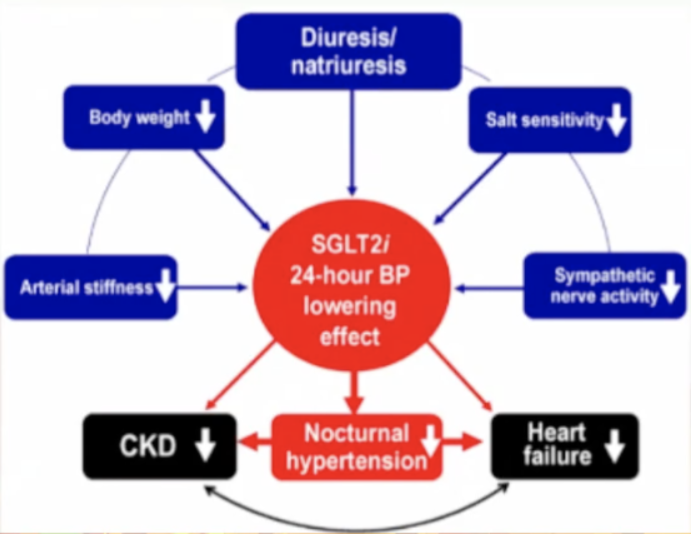
另外,肾素-血管紧张素-醛固酮系统(RAAS)具有很强的生理节律,多在清晨及夜间睡眠时被激活,夜间高血压的发生也与RAAS异常有关。
二、清晨高血压和夜间高血压,均与心血管事件密切相关
无论是清晨高血压还是夜间高血压,均与心血管事件密切相关。晨峰血压与脑出血密切相关,清晨血压的大幅升高与夜间血压的大幅降低是高危患者的重要特征。与夜间血压相比,清晨高血压预测卒中事件的能力更强,在已经使用药物治疗的高血压人群中尤为突出。因此,控制清晨高血压可能减少更多心血管事件。
然而,传统观念认为,夜间高血压与OSAHA等继发性因素有关,整体价值不如清晨高血压,但近年来多项高质量研究颠覆这一认知。发表在Lancet杂志首次提出夜间血压价值超过清晨血压。

在这项研究中,与日间血压相比,夜间血压升高的人群心血管事件与全因死亡风险更高。夜间血压显著升高的患者10年心血管事件发生率最高。
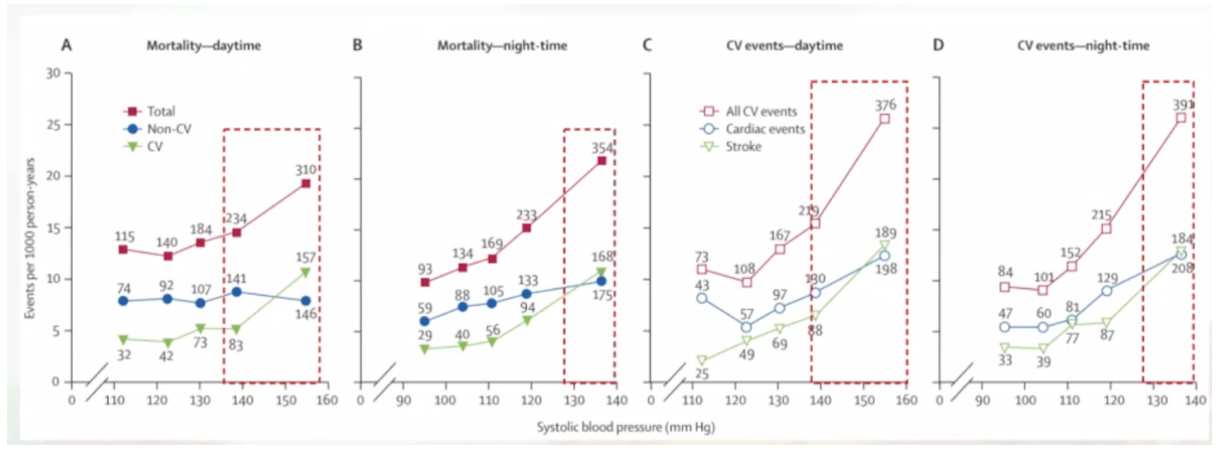
在调整夜间血压后,白天血压仅能预测非心血管死亡事件。另外,夜间血压与全因死亡、心血管死亡的关系更加稳定,在主要亚组种均达到统计学显著性。有效的夜间血压监测可能有助于进一步细化临床风险分层。
另外,在2020年,发表在Eur Heart J杂志上的一项研究,该研究将19084名高血压患者按照1:1的比例随机分配至日间服药组和睡前服药组,所有入组患者每年至少接受1次随访,每次随访时均接受了连续48小时的ABPM检查。中位随访时间达到6.3年。
结果显示,与日间服药相比,睡前口服降压药物治疗能够改善夜间血压控制,显著减少心血管事件发生。有效的夜间血压控制在所有主要亚组中均取得了阳性结果,减少了所有主要心血管事件。
三、清晨和夜间血压,到底哪个更重要?
在陶军教授看来,避免血压波动,实现血压的全面控制最为重要。强化血压控制,在控制晨峰血压的基础上,实现血压的全天达标时最好的治疗策略。
目前,所有的主要研究均使用诊室外血压作为BP测量手段,家庭血压监测不能记录夜间血压,无法与清晨血压对比。另外,ABPM记录的袖带血压可能会干扰夜间休息。因此,开发全面的血压监测技术已成为新的研究方向。
基于PPG技术的无袖带血压测量技术可准确地实现长时间血压监测,不干扰患者的正常休息和活动。研究显示,基于PPG技术的测量血压与诊室血压、ABPM、有创血压监测的血压读数一致性良好。
总之,血压波动与不良事件风险密切相关。清晨高血压与卒中、脑出血事件相关行更强。另外,控制夜间高血压能更有效地降低所有心血管事件和死亡。较少血压波动,实现血压的长程控制时重要发展方向。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










其实都非常重要,一定要注意血压的峰谷值。
42