DMCN:早产婴儿预防性使用氢化可的松后5岁时的神经认知结局
2023-07-05 小文子 MedSci原创 发表于上海
这项探索性分析为预防性氢化可的松治疗极早产婴儿的长期神经发育安全性提供了令人放心的数据。
妊娠28周以下的极早产通常与围产期炎症有关,围产期炎症是支气管肺发育不良(BPD)、脑损伤和神经发育障碍的主要风险因素。Developmental Medicine & Child Neurology杂志发表了一项研究,评估极早产儿童预防性使用氢化可的松以改善无支气管肺发育不良存活率的5年神经认知结局。

这项研究是对2008年-2014年在21个法国新生儿重症监护室进行PREMILOC临床试验的二次分析。出生后,患者被随机分配接受安慰剂或氢化可的松(0.5mg/kg,每天两次,持续7天,然后0.5mg/kg,持续3天)。随机分组按中心进行分层。2013年至2020年,对第一个招募中心的儿童进行了为期5年的评估。
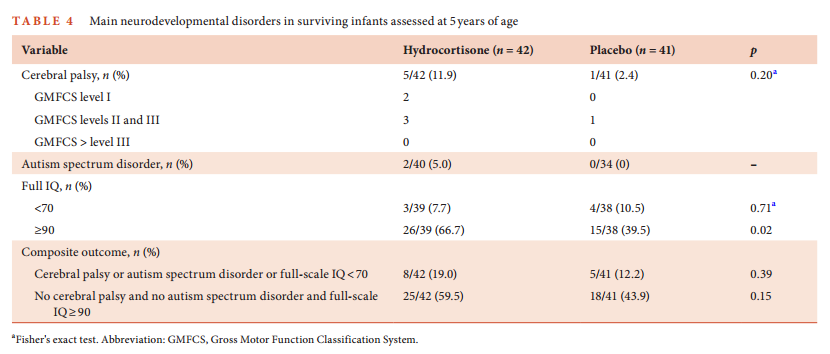
主要结局是基于WPPSI的智商分数,次要结局是WPPSI的主要指标量表;感觉运动与语言表现;记忆能力;根据GMFCS评估的脑瘫(CP);以及严重的视觉/听觉问题。
对第一个招募中心招募的129名儿童中,64例被随机分配接受预防性氢化可的松治疗,65名接受安慰剂治疗。
与安慰剂组相比,早期接受氢化可的松治疗的婴儿动脉导管未闭缝扎术的发生率显著低于安慰剂组(7/42[16.7%] vs 17/41例 [41.5%],p=0.01);与安慰剂组相比,氢化可的松治疗组的晚发性败血症发生率更高(11/42例 [26.2%] vs 4/41例 [9.8%],p=0.05)。与安慰剂组相比,氢化可的松组5岁存活婴儿病史中BPD的发生率也较低(10/42例 [23.8%],18/41例 [43.9%],p=0.07)。两组的2年神经发育结局相似。
两组在智商方面的平均得分没有显著差异(氢化可的松:91.9[SD=13.9],安慰剂:86.3[SD=15.4];平均差异=5.7,95%CI,−1.01 ~ 12.33,p=0.10);
唯一对氢化可的松治疗组具有统计学意义的次要神经发育结局是记忆指数(氢化可的松:93.0[SD=9.5],安慰剂:88.3[SD=9.2];平均差异=4.7,95%CI,0.17-9.20,p=0.05)和记忆保持能力(氢化可的松:94.0[SD=21.5],安慰剂:82.2[SD=16.1];平均差异=11.8,95%CI,1.56-21.98,p=0.03)。
在多变量logistic回归中,与安慰剂相比,氢化可的松治疗与5岁时更大生存机会显著相关(校正OR=4.26,95%CI,1.47-12.36,p=0.008)。
这项探索性分析为预防性氢化可的松治疗极早产婴儿的长期神经发育安全性提供了令人放心的数据。
原文出处:
Clémence Trousson, Artemis Toumazi, et al, Neurocognitive outcomes at age 5 years after prophylactic hydrocortisone in infants born extremely preterm, Dev Med Child Neurol. 2023; DOI: 10.1111/dmcn.15470.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言