JNCI:这道早期乳腺癌化疗的“减法题”,21基因检测教你做
2018-05-16 oyasimi 肿瘤资讯
如何平衡乳腺癌治疗疗效与乳腺癌患者的经济负担是临床工作者常常面对的一个问题。各种评估预后的临床病理模型及基因工具能够帮助医生们更准确地估计个体辅助化疗的获益程度。基因工具的广泛应用到底是否改变了医生的临床决策及患者的治疗方案?这篇发表在JNCI的文章就介绍了基因工具近年来带来的豁免化疗的新风向。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
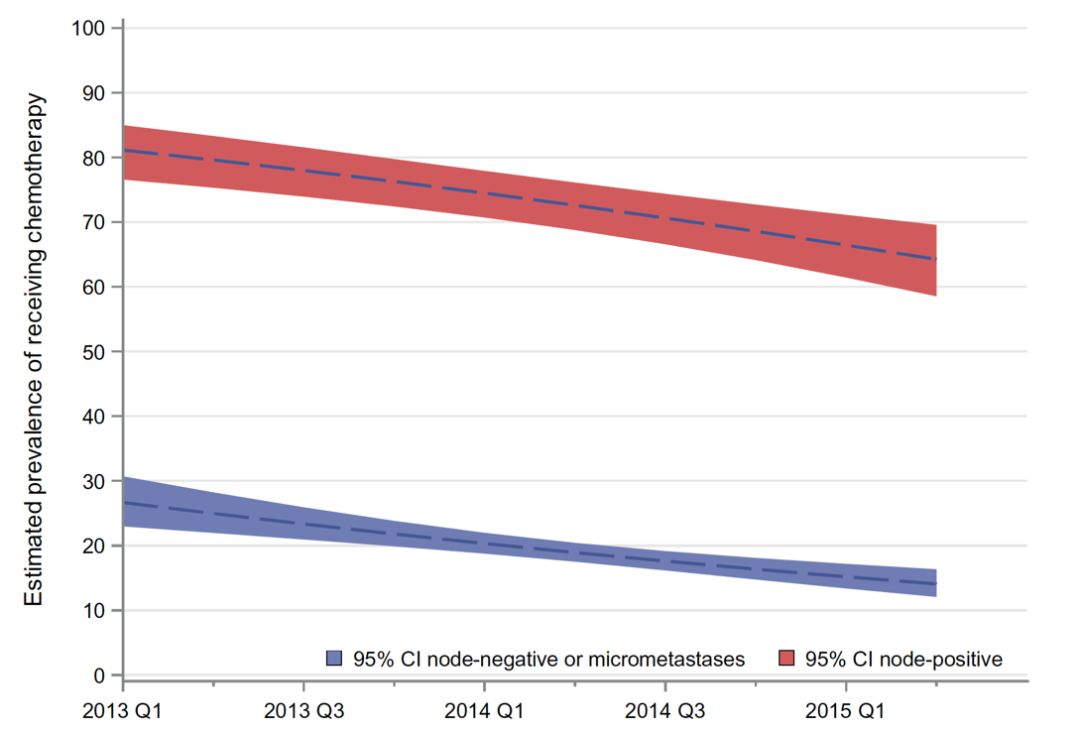

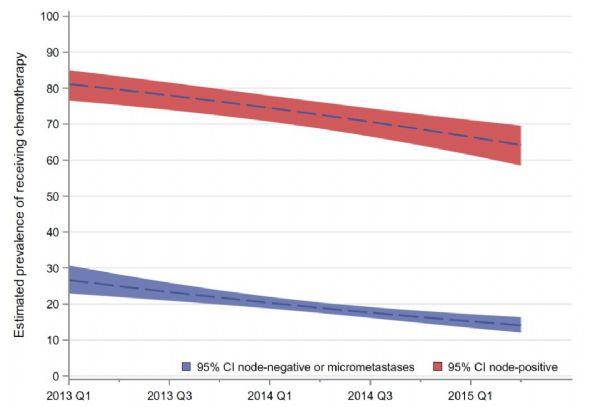
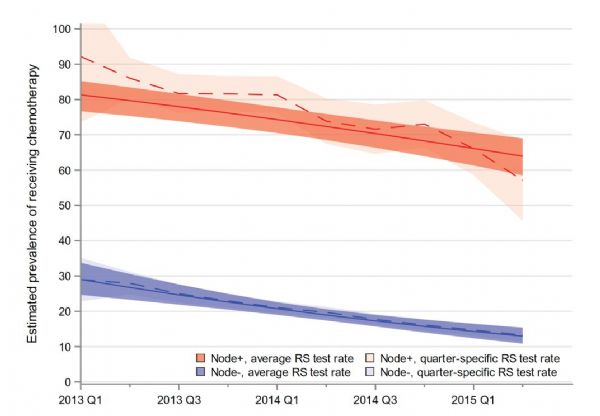


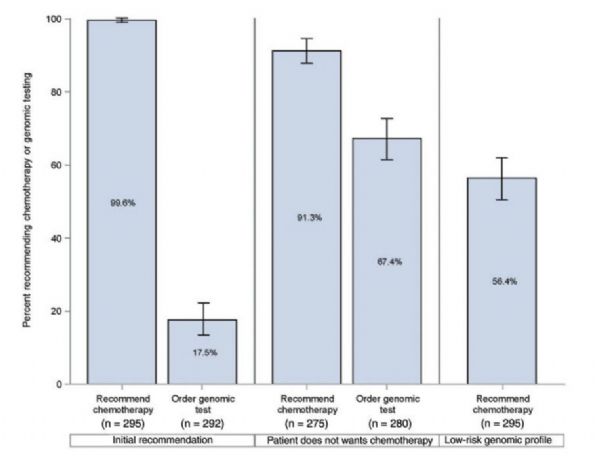









#21基因检测#
26
#NCI#
25
学习了谢谢分享!!
53
学习了谢谢分享
0
学习了.谢谢分享
56
了解了解.学习学习
54
学习一下谢谢分享
57