异型淋巴增高为哪般
2022-02-10 马晓云等 同济大学附属东方医院胶州医院 “ 检验医学”公众号
只有熟练掌握细胞形态特征及诊断标准,才能给临床提出合理有效的实验室检查建议,充分体现当下检验人的临床价值。
前 言
随着现代医学的高速发展,医学实验室检测技术自动化,大大提高其检测能力,但同时对于某些依赖细胞种类鉴别的疾病仍将显微镜检查作为实验室检查的“金标准”。今天我们将通过日常工作中的小案例带大家撩开异型淋巴多变的面纱。
案例经过
2021年的最后一天,接同事微信发来的瑞氏染色后镜下细胞形态图片、血细胞分析仪分类计数及仪器散点图的图片。据悉该患者为成年男性,因感冒症状伴腹痛来院急诊就医,从图片中见到一类体积较大不规则,胞质丰富淡蓝有透明感,边缘处蓝色较深,裙边样,胞核不规则,偏向一侧,核染色质细致,核仁不明显细胞(图1)。
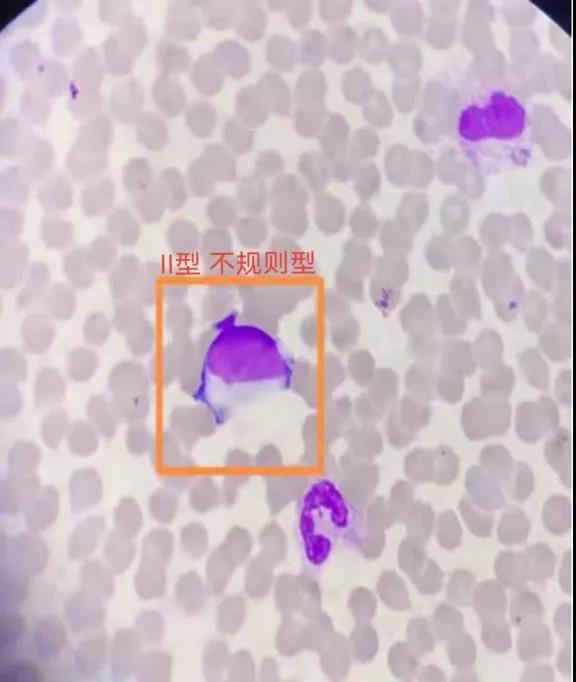
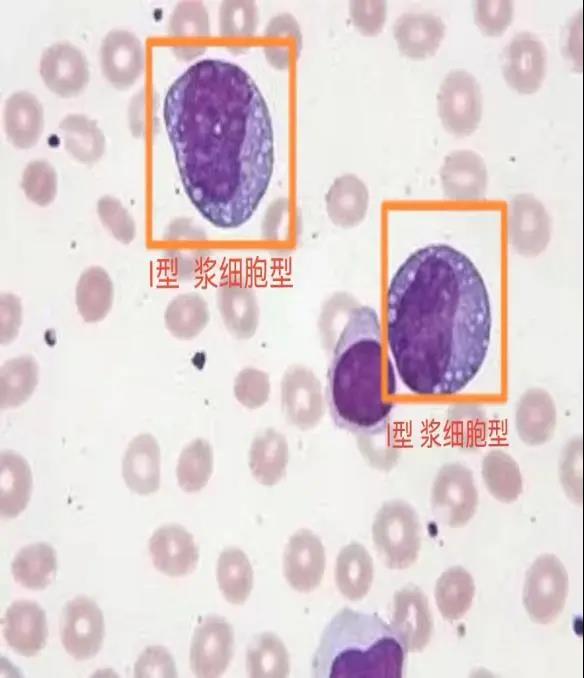
图1 显微镜下瑞姬染色两型异型淋巴细胞形态
同时还找到几个体积较正常淋巴细胞稍大,胞核偏位,染色质粗块状,胞质丰富深蓝色,含较多小空泡细胞。这不是Ⅰ型和Ⅱ型异型淋巴细胞吗?
再看血细胞分析检测结果WBC 25.83×109/L、MON% 22.0%、PLT 35×109/L,两系高,一系低,单核比例非常高(图2),仪器散点图淋巴细胞及单核细胞部分灰区融合且上扬明显,(图3)具体见下图:
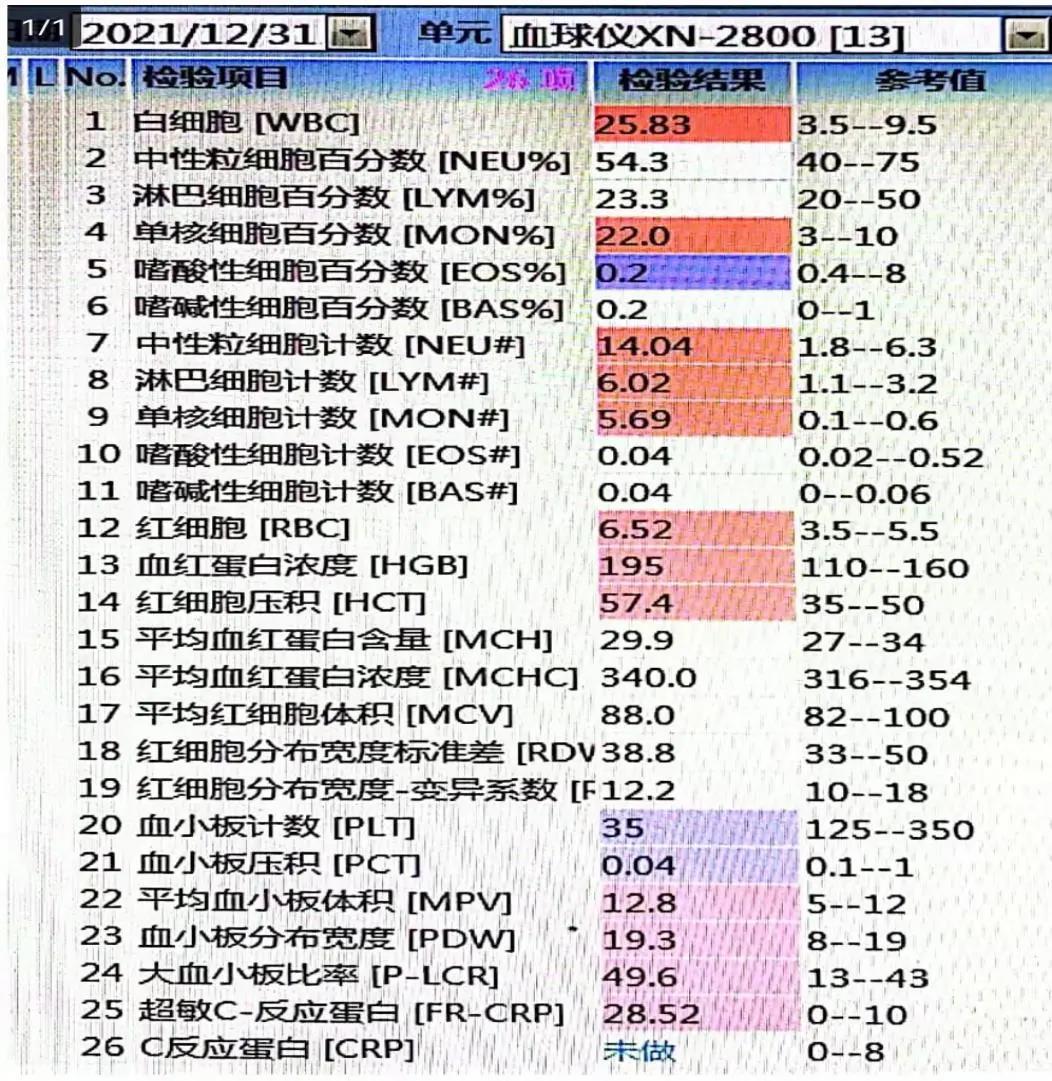
图2 血球仪细胞分类计数
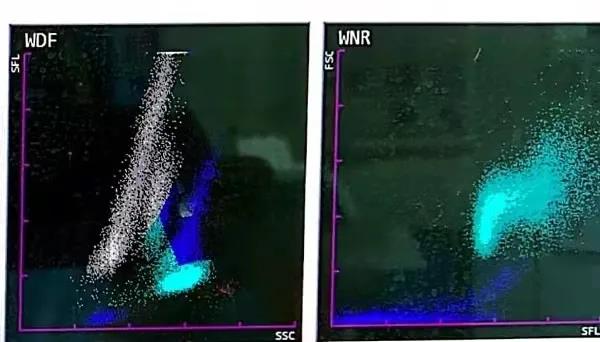
图3 血球仪异常散点图
根据所找到细胞形态和仪器分类计数信息推测此患者镜下异型淋巴细胞应该远远>10%。发现有两型异型淋巴细胞同时存在,血液系统疾病不太考虑了,如此高的异型淋巴细胞,难道是EB病毒感染?
它是导致传染性单核细胞增多症也就是俗称的“传单”的“元凶”,儿童易感,患者是成年人,再结合患者有感冒腹痛症状、以及血小板计数过低,又是冬季,流行性出血热可能性更大一些,因本病进展迅速,死亡率高,带着所思马上联系了科内同事。
经探讨同事想法与我不谋而合,镜下两型异型淋巴细胞计数约占35%,与临床医生沟通后建议其患者加做流行性出血热抗体、尿常规及急诊肾功。
经查流行性出血热抗体lgG、lgM均阳性;尿常规结果:尿潜血1+、蛋白3+、红细胞63个/uL,病理管型6个/uL;急诊肾功:肌酐163.0umol/L,尿素氮11.3umol/L。符合流行性出血热实验室检查及免疫学检查诊断要求,从发出形态危急值,到流行性出血热抗体等其他实验室阳性结果回报,前后不过短短半小时,临床据此迅速明确诊断,为患者及时救治赢得时间。
形态科普
淋巴细胞按性质分类一般分为三种:正常淋巴细胞,异型淋巴细胞,异常淋巴细胞。
异型淋巴细胞习惯性称为病毒细胞、传染性单核细胞、刺激性淋巴细胞等,正常人群的血液中偶见异型淋巴细胞(正常值为0-2.0%),只有当大量病毒感染、原虫感染或结缔组织疾病时,这类细胞的比例才会升高,因此也被称为反应性淋巴细胞。
外周血中异型淋巴细胞>5%即有临床意义,当升高幅度> 10%~20% 时,对诊断更有价值。异型淋巴细胞的产生机制是由于病毒与B淋巴细胞受体结合,在不断增殖与复制过程中,被T淋巴细胞识别,激发抑制性T细胞(Ts/c)增殖并自身发生转化,形成细胞毒性效应 ,出现在循环血液中大多为受刺激后异常增殖的T细胞和少许颇似B 细胞。
异型淋巴形态多样,在血涂片中通常胞体增大,胞浆增多,嗜碱性强,细胞核母细胞化。根据形态特征分为三型。
空泡型(Ⅰ型):又称泡沫型或浆细胞型,胞体较正常淋巴细胞稍大,多为圆形,胞质较丰富,深蓝色,无颗粒,含有大小不等的空泡或呈泡沫状,胞核呈圆形、椭圆形、肾形或不规则形,染色质呈粗网状或不规则聚集呈粗糙块状。
异型淋巴细胞(Ⅱ型):又称单核细胞型,图二属于此型,胞体增大,外形不规则,胞核圆形或不规则,染色质有聚集但仍疏松呈小块状,胞质丰富,淡蓝或蓝色,有透明感,着色不均匀,边缘处蓝色较深,呈裙边样,可有少许嗜天青颗粒,一般无空泡。
幼稚型(Ⅲ型):胞体较大,胞质较少,呈深蓝色,多无颗粒,偶有小空泡,胞核大,呈圆形或椭圆染色质呈细致网状,可有1~2个核仁。
异型淋巴细胞(反应性淋巴细胞)是一类良性细胞,而异常淋巴细胞是一种恶性的克隆细胞(比如淋巴瘤细胞、白血病细胞),在我们临床工作中很容易将两者混为一谈,一般异型淋巴细胞有多样性,镜下易见两种形态以上,而异常淋巴细胞,常呈高度均一性,镜下一般为单一形态,如果我们只见到其中一种,需要警惕,以免误诊。我们只有熟记正常淋巴细胞结构,才能正确区分有助于疾病的诊断。
案例分析
"流行性出血热"又称肾综合征出血热,北方冬季常见传染病。是由汉坦病毒引起,以鼠类为主要传染源的一种自然疫源性疾病。本病的主要病理变化是全身小血管和毛细血管广泛性损害,临床上以发热、低血压休克、充血出血和肾损害。
实验室检查包括:
1、血常规:病程1~2天白细胞计数多数正常,第3病日后逐渐升高,可达(15~30)×109/L,少数重型患者可达(50~100)×109/L,早期中性粒细胞增多,核左移,有中毒颗粒,重症患者可见幼稚细胞呈类白血病反应。第4~5病日后,淋巴细胞增多,并出现较多的异型淋巴细胞。由于血浆外渗,血液浓缩,所以从发热后期开始至低血压休克期,血红蛋白和红细胞数均升高,血小板从第2病日起开始减少,并可见异型血小板。
2、尿常规:病程第2天可出现尿蛋白,第4~6病日尿蛋白常达(+++)~(++++),突然出现大量尿蛋白对诊断很有帮助。部分病例尿中出现膜状物,这是大量尿蛋白与红细胞和脱落上皮细胞相混合的凝聚物。镜检可见红细胞、白细胞和管型,此外尿沉渣中可发现巨大的融合细胞,这是汉坦病毒的包膜糖蛋白在酸性条件下引起泌尿系脱落细胞的融合,这些融合细胞中能检出汉坦病毒抗原。
3、血液生化检查:BUN及肌酐在低血压休克期、少数患者在发热后期开始升高,移行期末达高峰,多尿后期开始下降。发热期血气分析以呼吸性碱中毒多见,休克期和少尿期以代谢性酸中毒为主。血钠、氯、钙在本病各期中多数降低,而磷、镁等增高。血钾在少尿期升高,但亦有少数患者少尿期仍出现低血钾。肝功能检查可见转氨酶升高、胆红素升高。
4、凝血功能检查:发热期开始血小板减少,其黏附、凝聚和释放功能降低,若出现DIC,血小板常减少到50×109/L以下,DIC的高凝期出现凝血时间缩短,消耗性低凝血期则纤维蛋白原降低,凝血酶原时间延长和凝血酶时间延长,进入纤溶亢进期则出现纤维蛋白降解物(FDP)升高。
病原学诊断包括:
1 免疫学检查
特异性抗体检测:在患病第二天即能检出特异性IgM抗体,1:20为阳性;IgG抗体,1:40为阳性。1周后滴度上升4倍或以上有诊断价值。常用的检测方法有间接免疫荧光法和IgM抗体捕获ELISA法(MacELISA)。近年已发展了胶体金技术用于抗汉坦病毒IgM和IgG抗体检测,采用IgM捕获胶体金标记试纸条快速检测法5分钟即可判读结果,灵敏度与ELISA相当,但特异性略差。
细胞免疫:外周血淋巴细胞亚群CD4+/CD8+比值下降或倒置。体液免疫方面,血清IgM、IgG、IgA和IgE普遍升高,总补体和分补体C3和C4下降,可以检出特异性循环免疫复合物。
2 分子检测
应用巢式RT-PCR方法可以检出汉坦病毒RNA,灵敏度较高,具有诊断价值。
传染性单核细胞增多症(infectiousmononucleosis,IM),简称传单,是EB病毒感染引起的淋巴细胞急性增生性传染病。儿童发病为主,青少年及成人少见。传播途径主要为飞沫传播。本病潜伏期为5~15天,起病急缓不一,症状多样,有发热、咽峡炎、淋巴结肿大,少数患者有肝脾肿大、黄疸、皮疹、多发性神经炎等。传单诊断要点:典型临床表现有发热、咽峡炎和淋巴结肿大,外周血异型淋巴细胞>10%、血清嗜异性凝集试验(+)、EB病毒IgM抗体检测阳性及EB病毒DNA定量升高。
巨细胞病毒(cytomegalovirus,CMV)是疱疹病毒,人群普遍易感,在先天性的病毒感染中,巨细胞病毒感染最常见。感染母体通过胎盘传染胎儿,患儿可出现黄疸、肝脾肿大、血小板减少性紫癜及溶血性贫血和肝炎等;后天感染以接触传播的形式获得。临床表现与传单类似,但在临床症状上较传单为轻,异型淋巴细胞比率较传单少,肝脾肿大和肝炎的严重程度也不及传单,噬异凝集试验阴性。
本例患者出现的临床表现、血常规单核细胞比例增高明显、异型淋巴细胞占35%,与传单极为相似,但通过患者年龄、尿蛋白、肾功指标、过低血小板计数和病毒抗体等相关实验室检测作为鉴别诊断的依据,支持患者为流行性出血热感染。
案例体会
从这个病例我们体会到异型淋巴细胞不同程度增高在如传单、汉坦病毒(流行性出血热的病原体)、巨细胞病毒、疱疹病毒、流感病毒等病毒感染性疾病中的价值。形态鉴别诊断作为实验室检查的“金标准”,只有熟练掌握细胞形态特征及诊断标准,才能给临床提出合理有效的实验室检查建议,充分体现当下检验人的临床价值。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#增高#
39
#增高#
26