Cancer:一针HPV疫苗也许就够了!13万人分析显示,15-19岁接种1-2针HPV疫苗,也能有效降低宫颈癌癌前病变发生率
2020-03-26 奇点糕 奇点网
最近得克萨斯大学医学部的科学家们发表了一项对美国13万女性的分析,发现接种四价HPV疫苗时,接种一针、两针和三针疫苗打完的女性,宫颈癌癌前病变的发生风险,下降幅度基本是相当的!
突如其来的疫情,几乎打乱了所有人2020年预定的计划,就算没像网上那张图那么夸张,把所有目标都划掉,改成“活着”两个字,影响也是巨大的。
而被打乱的计划当中,可能就有不少女同胞们的HPV疫苗接种计划。不管是在国内还是出去打,可能只打了一针,后面的两针还没着落呢,这可怎么办,疫苗的防护不完整了又有什么影响?
奇点糕想说的是,别慌。最近得克萨斯大学医学部的科学家们发表了一项对美国13万女性的分析,发现接种四价HPV疫苗时,接种一针、两针和三针疫苗打完的女性,宫颈癌癌前病变的发生风险,下降幅度基本是相当的!
也就是说,即使不走完三针疫苗的接种流程,HPV疫苗可能也会有效预防宫颈癌,这种策略或许可以在将来的宫颈癌防控中,节省大量的时间和成本。这项分析发表在Cancer上。
打一针副作用也可能少点(图片来源:Pixabay)
HPV疫苗的作用,现在已经是无需质疑铁板钉钉了,不然世卫组织也不会喊出“消灭宫颈癌”的口号,不过要实现这个目标,就得确保在适合接种疫苗的人群当中,疫苗接种率达到理想的程度。
目前不管是二价、四价还是九价HPV疫苗,推荐的接种方案都是三针,但接种次数越多,就越有可能因为各种原因出现延误和漏接种,影响疫苗注射的完成率。
那么HPV疫苗的接种流程,能不能从三针缩短到两针,甚至是一针呢?保护效果会不会受到影响?各种不同的研究众说纷纭,有数据说改成打两针,间隔六个月的效果更好,有的还是坚持现有方案,目前真没有确定的说法[2-3]。
要是直接去组织临床试验,可能也不太好办,所以只能靠回顾性分析数据来解决了。此前北欧的一项分析就显示,没有完成HPV疫苗完全接种的女性,宫颈上皮内瘤变(CIN)这一宫颈癌癌前病变的发生风险也显着降低[4]。
不过在那项研究中,只有大约20%的女性没有打足三针,比例还是少了一些。这次得克萨斯大学医学部的分析中,这个比例就上升到超过40%,说服力就更强。
很多把HPV疫苗列入法定免疫计划的国家,都能提供相似的数据
然而从HPV感染,到宫颈癌的癌前病变出现,再到真正到达宫颈癌阶段,是一个相当漫长的过程,HPV疫苗才出现没多久,直接评价癌症发病率的数据不够。
所以本次研究评价HPV疫苗的防护效果,也是用癌前病变的发生率,包括组织学检查确认的II/III度CIN,宫颈细胞学检查出现的高度鳞状上皮内病变(HSIL),或不能排除高级别鳞状上皮内病变的非典型鳞状上皮细胞(ASC-H)。
在研究方法上,研究团队总共调取了数据库中6万余名女性的数据,其中一半以上是在15岁后接种疫苗,然后根据女性的具体情况,按1:1的比例匹配不接种疫苗女性的数据进行对照分析,看看HPV疫苗到底效果如何。
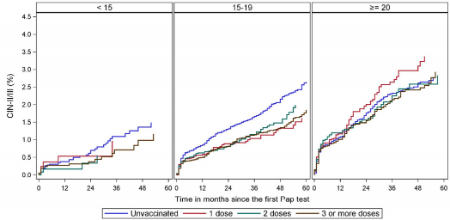
分析结果显示,在细胞学检查出现HSIL或ASC-H的比例上,接种3针疫苗对15-19岁的女性,确实保护效果会更好一点,但优势相当有限,只是风险比(HR)0.87和0.84的差距。放到其他年龄段,连这点优势都没有。
而在II/III度CIN的发生率上,5年内接种1针、2针和3针疫苗的15-19岁女性,绝对发生率分别是1.62%、1.99%和1.86%,都明显低于不接种疫苗女性的2.65%,彼此间也分不出差异,看来1针或2针疫苗真的够了。
反正都比不打疫苗好,能打还是早打
对这一结果研究团队表示,虽然宫颈癌的预防是一项长期任务,还需要更长时间的随访观察才能得出确定结论,但Cancer配发的社论表示,这种“一针疫苗就够用”的结果不断出现,确实有可能推动宫颈癌防治策略发生改变。
不过奇点糕也要强调,这些研究都还不能给出确切的结论。需要接种HPV疫苗的女读者们,还是要遵医嘱尽量进行完整的免疫过程!至于还没打完三针就被迫宅家的……再等等
原始出处:Rodriguez AM, Zeybek B, Vaughn M, et al. Comparison of the long-term impact and clinical outcomes of fewer doses and standard doses of human papillomavirus vaccine in the United States: A database study. Cancer. 2020 Feb 10.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#发生率#
40
#宫颈#
30